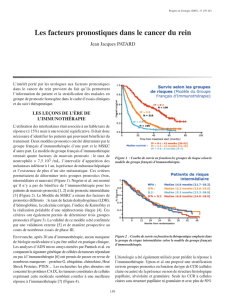
L Nouvelles stratégies thérapeutiques : “stop and go”

dossier thématique
Cancer du rein métastatique :
nouvelles molécules,
nouvelles stratégies
Correspondances en Onco-Urologie - Vol. III - no 2 - avril-mai-juin 2012
5353
Nouvelles stratégies thérapeutiques :
“to go or not to go”
et
“stop and go”
New therapeutic strategies: “to go or not to go”
and “stop and go”
A. Ravaud1,2, A. Daste1, J.C. Bernhard3, M. Gross-Goupil1
1 Service d’oncologie
médicale,
hôpital Saint-André,
CHU de Bordeaux.
2 Université Bordeaux-II
Segalen, Bordeaux.
3 Service d’urologie,
hôpital Pellegrin,
CHU de Bordeaux.
L
a prise en charge des patients atteints de cancer
du rein métastatique à cellules claires en pre-
mière ligne est bien codifi ée quant au choix
des médicaments et aux facteurs pronostiques de
survie. De plus, les résultats d’études de phases II et III
auraient tendance à démontrer qu’à l’heure actuelle
la stratégie du traitement séquentiel est celle qui off re
la prise en charge la plus effi cace : succession de gain
de survie sans progression (SSP), gain de survie de
plus en plus fréquent, eff ets indésirables plus faciles
à prendre en charge, contrairement à ceux rapportés
avec les traitements combinés de thérapies ciblées
disponibles exposant le patient à des toxicités exces-
sives et considérées comme non appropriées dans un
contexte de soins palliatifs. D’autre part, si l’arrivée
récente et l’approbation rapide des antiangiogéniques
et des inhibiteurs de mTOR (mammalian Target Of
Rapamycin) a révolutionné la prise en charge, il est peu
probable que dans 5 ans des progrès aussi importants
soient réalisés, en dehors peut-être d’une amélio-
ration du ciblage de l’immunothérapie, qui est en
cours d’étude.
De ce fait, ce n’est qu’en articulant mieux la stratégie
thérapeutique, et donc les séquences des médicaments
disponibles, que des progrès pourront être réalisés dans
les années à venir.
Certaines tendances se font jour, sans être validées ;
elles seront d’ailleurs peut-être diffi ciles à valider, et ne
pourront donc être appliquées en pratique que dans
les limites du “bon sens”. Il s’agit :
✓
de surveiller plutôt que de traiter tout de suite en
première ligne ;
✓
d’interrompre transitoirement un traitement en
cours.
To go or not to go
La lecture des recommandations pour le traitement
de première ligne laisse généralement apparaître les
standards et parfois les options (1, 2). La surveillance est
parfois une option de première ligne chez les patients de
bon pronostic. La lecture de ces standards aurait donc
tendance à justifi er la mise en place d’un traitement
général. Or, il faut rappeler que, si l’histoire naturelle
points forts
highlights
»
Dans les cancers du rein métastatiques, il faut envisager, en
l’absence de progression, l’abstention thérapeutique avec
surveillance comme une option de choix et, dans certaines
circonstances, un traitement local plutôt qu’un traitement général.
»
Lorsque le cancer du rein métastatique est sous contrôle
depuis au moins 12 mois, on peut envisager l’interruption du
traitement général, accompagnée ou non d’un traitement local
des métastases.
Mots-clés : Cancer du rein métastatique - Surveillance active - Arrêt
thérapeutique.
In metastatic kidney cancer without disease progression,
therapeutic abstention with monitoring should be the
option of choice, and, under certain circumstances, local
treatment rather than general treatment.
When cancer control has been achieved for at least
12 months in metastatic kidney cancer, interruption of
general treatment can be considered, with or without
local treatment of metastases.
Keywords: Metastatic kidney cancer - Active monitoring
- Therapeutic discontinuation.

dossier thématique
Cancer du rein métastatique :
nouvelles molécules,
nouvelles stratégies
Correspondances en Onco-Urologie - Vol. III - no 2 - avril-mai-juin 2012
5454
du cancer du rein est majoritairement faite de phases
de progression, des stabilisations spontanées ou des
progressions extrêmement lentes s’étalant sur plusieurs
dizaines de mois sont également possibles. Bien que
rares (moins de 1 % des cas), des rémissions spontanées
des métastases supposées, parfois transitoires après la
chirurgie de la tumeur primitive, peuvent même être
observées. De plus, les essais thérapeutiques d’enregis-
trement des diff érentes molécules de première ligne
ont toujours inclus des patients dont la maladie était
en progression sur des durées variables et excluant de
fait les patients non progressifs.
Du point de vue préclinique et des données issues de
la clinique, il n’y a pas d’argument permettant de consi-
dérer que, en l’absence de progression ou en présence
d’une progression lente et non cliniquement signi-
fi cative, l’attente de la mise en œuvre du traitement
obère une sensibilité ultérieure à un médicament de
première ligne. Bien évidemment, l’absence de données
ne constitue pas une preuve. De plus, les études
s’intéressant aux patients en résistance primaire aux
antiangiogéniques ou aux inhibiteurs de mTOR n’ont
pas révélé qu’une stabilisation prolongée initiale
sans traitement était un facteur exposant à une telle
évolution, même si le nombre d’études et le nombre
de patients sont insuffi sants pour statuer (3).
En dehors d’une éventuelle opération des méta stases
lorsqu’elles sont nombreuses et non évolutives,
l’abstention thérapeutique doit donc toujours
être envisagée car, à ce jour, il est probable que les
prescripteurs, y compris les experts du cancer du rein,
entament trop tôt des traitements généraux ; et ce sujet
revenant de manière récurrente dans les discussions
de réunions scientifi ques sur le cancer du rein montre
que la tendance est en train de se modifi er.
Il faut également noter que l’argumentaire ne se fonde
pas sur d’éventuelles comorbidités ou sur d’autres fragi-
lités du patient, qui bien évidemment dans ce contexte
renforceraient le poids de cette option.
Cette approche conceptuelle de prise en charge sans
preuve au-delà d’avis d’expert doit pouvoir être, certes,
expliquée au patient, mais également soumise à son
approbation pour pouvoir assumer, en vivant “serei-
nement” la présence de la maladie et l’absence de
traitement spécifi que, dans un contexte non curable.
Stop and go
L’approche envisageant de suspendre un traitement
en cours s’apparente à celle qui consiste à ne pas
commencer trop tôt un traitement.
Considérant, d’une part, que le traitement est purement
palliatif et que nombre de patients vont entrer dans une
maladie chronique de plusieurs années (souvent plus
de 3 ans ; parfois plus de 5 ans), et que, d’autre part,
le nombre de médicaments disponibles à ce jour est
contraint dans cette durée, il paraît logique d’optimiser
l’utilisation de chacun d’eux.
L’optimisation de chaque molécule a déjà été obtenue
grâce à la meilleure gestion des eff ets indésirables,
incluant connaissance du médicament, éducation du
patient, anticipation des eff ets indésirables et gestion
appropriée et rapide de ceux-ci, notamment par un
maniement adapté de la posologie (4).
En parallèle, des données précliniques ont renforcé
l’hypothèse que la pression thérapeutique, démontrée
pour les antiangiogéniques, était susceptible de
favoriser un phénotype de résistance aux antiangio-
géniques, avec des tumeurs susceptibles de se
développer dans un contexte indépendant de l’inhi-
bition de la voie de signalisation du VEGF (Vascular
Endothelial Growth Factor), alors que l’inhibition
biologique est maintenue et, pour certaines, avec un
phénotype de transformation mésenchymateuse (5, 6).
Il est probablement juste de parler de “résistance” dans
les cas où les médicaments antiangiogéniques dispo-
nibles sont ineffi caces ; en revanche, on a plutôt aff aire
à une “insensibilité transitoire” dans les cas où le rempla-
cement du traitement par un médicament agissant
sur une autre voie de signalisation permet d’induire à
nouveau ultérieurement une sensibilité à la première
molécule sous laquelle était apparue une progression
de la maladie (7, 8).
Dans ce contexte où la durée de la prise en charge prend
toute sa valeur, l’utilisation optimale des séquences de
médicaments doit certes comprendre la recherche de
l’effi cacité, mais également le maintien de la sensibilité
aux médicaments disponibles en évitant l’apparition de
résistances. Dès lors, dans un contexte de soins palliatifs
prolongés, la recherche d’un contrôle de la maladie à
moyen terme doit pouvoir faire discuter la suspension
transitoire du médicament si un contrôle prolongé
est obtenu. Au-delà de la suspension de fait des eff ets
indésirables à laquelle le patient sera bien évidemment
agréablement sensible, il s’agit de suspendre momen-
tanément la pression de sélection du médicament et,
ainsi, d’atténuer théoriquement le risque de résistance.
Cette approche n’est bien évidemment envisageable
que si le traitement est susceptible de conserver son
effi cacité à la reprise, ce qui a été rapporté au mieux
lors de discussions au cours de réunions scientifi ques.
Il y a peu de données validant cette approche. Seules
2 séries récentes (9, 10) qui se sont intéressées au devenir

5555
Nouvelles stratégies thérapeutiques :
“to go or not to go”
et
“stop and go”
des patients en rémission complète après une thérapie
ciblée avec ou sans chirurgie associée, ont montré que
cette stratégie était valide puisqu’un nombre signifi catif
de patients n’a pas montré de progression de la maladie
au premier et au second scanner de contrôle à 3 et
6 mois, contrairement à ce que l’on pouvait craindre
en utilisant des médicaments non cytotoxiques et non
directement dirigés vers la cellule cancéreuse.
Dans une première étude regroupant plusieurs centres
français, 64 cas de patients ayant présenté une rémission
complète après antiangiogéniques seuls (n = 36) ou
associés à un traitement local supplémentaire (n = 28)
ont été étudiés. Des 36 patients présentant une
rémission complète après antiangiogéniques seuls,
8 ont poursuivi le traitement médical au-delà, alors que
les 28 autres l’ont suspendu, parmi lesquels 17 (61 %)
étaient en rémission complète à 6 mois. Avec un recul
de près de 1 an (322 jours), 12 (48 %) des 25 patients
ayant bénéfi cié d’un traitement local complémentaire
et ayant arrêté le traitement médical sont en rémission
complète. Il faut noter que le pronostic était bon ou
intermédiaire pour la plupart des patients (95 %).
Dans une étude allemande rapportant uniquement le cas
de 5 patients, 3 ont bénéfi cié d’une chirurgie d’exérèse
dans un contexte de réponse partielle, et les 2 autres
ont présenté une rémission complète sous traitement
médical seul. Un patient a poursuivi le traitement médical
au-delà de la rémission complète. Tous ces patients
étaient toujours en rémission complète à 24 mois.
Il ne peut donc y avoir de standard de prise en charge,
mais seulement une tendance issue des discussions
d’experts.
La pause transitoire, qui peut être plus ou moins
longue dans le contexte (plus de 12 mois), ne peut
être envisagée que chez un patient pour lequel le
volume tumoral ou le siège des métastases ne font pas
craindre une évolution rapide des symptômes pouvant
pénaliser une prise en charge ultérieure adaptée à la
reprise évolutive, ce qui pourrait englober les locali-
sations hépatiques, ganglionnaires médiastinales ou
pulmonaires juxtahilaires de volume important, ou les
localisations vertébrales avec risque de compression
n’ayant pas bénéfi cié de traitement local (chirurgie et,
surtout, radiothérapie). Bien évidemment, il ne faut pas
que le patient ait présenté des rebonds de la maladie
dans les pauses prévues du sunitinib ni qu’il ait justifi é
d’un traitement continu ou à pause limitée, ce qui
sous-tend la nécessité d’une pression thérapeutique
quasi permanente jusqu’à progression. L’interruption du
traitement est plus aisée à envisager en cas de réponse
complète qu’en cas de réponse partielle ou de stabi-
lisation prolongée, mais théoriquement la réfl exion
est similaire. Dans le cas d’une réponse complète par
thérapie ciblée, la tendance en France est d’interrompre
le traitement spécifi que d’emblée ou, plus souvent,
après 2 à 4 cycles supplémentaires (11). En revanche,
si la réponse complète est obtenue grâce à un geste
local chirurgical d’exérèse ou d’éradication par radio-
thérapie ou radiofréquence, il n’est pas recommandé
de poursuivre la thérapie ciblée, de même que dans
le cas d’un traitement adjuvant ; rappelons qu’aucun
traitement adjuvant n’est actuellement validé après
traitement de la tumeur primitive. En cas de réponse
partielle ou de stabilisation, il n’y a aucun consensus
quant à la durée de la pause thérapeutique, mais il est
admis qu’elle doit être prolongée. En se fondant sur la
durée médiane de SSP avec les traitements de première
ligne, de l’ordre de 10 à 11 mois, cette approche ne
devrait être envisagée qu’au-delà de 12 mois de
traitement, et ce d’autant plus que cette durée de
réponse sera bien supérieure à 12 mois. En complément,
toute situation diffi cile induite par les eff ets indésirables
apportera des arguments en faveur de la suspension
du traitement.
Cette suspension transitoire doit s’accompagner d’un
suivi strict, sur un rythme similaire à celui de l’évaluation
des cycles thérapeutiques, et donc tous les 2 à 3 mois
au début, afi n de surveiller l’apparition de symptômes
susceptibles d’être induits par la reprise évolutive de la
maladie. Il est probable que ce rythme peut être allégé
si l'absence de progression se confi rme dans le temps,
mais aucune recommandation ne peut être proposée.
À la reprise évolutive, en dehors d’un geste local, qui
doit toujours être envisagé, ou de l’inclusion dans un
essai thérapeutique, le patient sera soumis au même
médicament ou à un autre de même mode d’action.
Conclusion
Le cancer du rein métastatique a profi té, de manière
exceptionnelle et heureuse pour les patients, de l’arrivée
des thérapies ciblées qui permettent, pour la plupart,
de les voir vivre plus longtemps et mieux. Malgré tout,
au-delà de cette phase d’euphorie engendrée par ces
gains exceptionnels, il est indispensable d’affi ner la
stratégie pour off rir à des populations choisies une prise
en charge optimale, notamment en ne commençant
pas le traitement trop tôt (not to go) ou en intégrant
une pause dans les temps thérapeutiques (stop).
Cette approche peut sembler lourde à l’aube des
avancées de la biologie moléculaire prédictive, mais
en attendant ses résultats pour nous aider à mieux
traiter, cette approche est plus subtile qu’il n’y paraît. ■
1. Escudier B, Kataja V; ESMO
Guidelines Working Group.
Renal cell carcinoma: ESMO
Clinical Practice Guidelines
for diagnosis, treatment and
follow-up. Ann Oncol 2010;
21(Suppl. 5):v137-9.
2. Ljungberg B, Cowan NC,
Hanbury DC et al.; European
Association of Urology Guideline
Group. EAU guidelines on
renal cell carcinoma: the 2010
update. Eur Urol 2010;58(3):
398-406.
3. Heng DY, Mackenzie MJ,
Vaishampayan UN et al.
Primary anti-vascular endo-
thelial growth factor (VEGF)-
refractory metastatic renal cell
carcinoma: clinical characteris-
tics, risk factors, and subsequent
therapy. Ann Oncol 2011. [Epub
ahead of print].
4. Ravaud A. Treatment-
associated adverse event
management in the advanced
renal cell carcinoma patient
treated with targeted therapies.
Oncologist 2011;16(Suppl. 2):
32-44.
5. Faivre S, Demetri G,
Sargent W, Raymond E.
Molecular basis for sunitinib
effi cacy and future clinical deve-
lopment. Nat Rev Drug Discov
2007;6(9):734-45.
6.
Ravaud A, Gross-Goupil M.
Overcoming resistance to tyro-
sine kinase inhibitors in renal
cell carcinoma. Cancer Treat
Rev 2012. [Epub ahead of print].
7. Ravaud A, Digue L,
Truffl andier N, Smith D. VEGFR
TKI ‘resistance’ or transient
clinical insensitivity to VEGFR
TKI in metastatic renal cell
carcinoma. Ann Oncol 2010;
21(2):431-2.
8. Grünwald V, Seidel C,
Fenner M et al. Treatment of
everolimus-resistant metastatic
renal cell carcinoma with VEGF-
targeted therapies. Br J Cancer
2011;105(11):1635-9.
9.
Albiges L, Oudard S, Negrier S
et al. Complete remission with
tyrosine kinase inhibitors in
renal cell carcinoma. J Clin
Oncol 2012;30(5):482-7.
10. Staehler M, Haseke N,
Zilinberg E et al. Complete
remission achieved with
angiogenic therapy in meta-
static renal cell carcinoma
including surgical intervention.
Urol Oncol 2010;28(2):139-44.
11. Albiges L, Oudard S,
Négrier S et al. Complete remis-
sion with tyrosine kinase inhi-
bitors in renal cell carcinoma.
J Clin Oncol 2012;30:482-7.
Références
1
/
3
100%