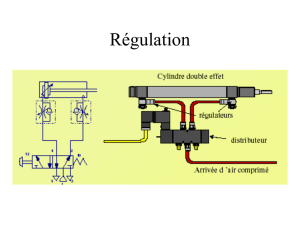
Evolution de l`infection par un virus de l`hépatite virale B en

Revue critique
de l'actualité scientifique internationale
sur le VIH
et les virus des hépatites
n°78 - novembre 1999
VHB - LAMIVUDINE
Evolution de l'infection par un virus de
l'hépatite virale B en présence d'un mutant
d'échappement au 3TC
Hélène Fontaine
Service d'Hépatologie, Hôpital Necker (Paris)
Acute
exacerbation
and hepatitis
B virus
clearance
after
emergence of
YMDD motif
mutation
during
lamivudine
therapy
Liaw Y.F.,
Chien R.N.,
Yeh C.T., Tsai
S.L., Chu C.M.
Hepatology,
1999, 30,
567-572
Une étude d'Hepatology semble confirmer que l'existence de
mutations du motif YMDD est responsable d'échappements à la
lamivudine (3TC) chez les patients immunocompétents. Avec
comme facteurs de risque d'échappement une virémie
pré-thérapeutique élevée et une durée prolongée de traitement.
Il est actuellement bien établi que la lamivudine (3TC, Epivir®),
analogue nucléosidique de la cytidine, est actif dans le traitement
de l'hépatite B chronique, par l'inhibition de la réplication virale
en quelques semaines dans 95 % des cas, associée à une
amélioration biologique, à une séroconversion ag Hbe/ AC Hbe
dans 16% des cas environ et à une diminution des lésions
histologiques dans environ 50 % des cas (régression de la fibrose
Evolution de l'infection par un virus de l'hépatite virale B en présence d'un mutant d'échappement au 3TC
http://publications.crips.asso.fr/transcriptase/78_1119.htm (1 sur 5) [11/04/2003 17:47:39]

et surtout des lésions nécrotico-inflammatoires). Mais cette
efficacité est limitée par l’existence de réactivations fréquentes
en cas d'arrêt du traitement et par la survenue d'échappements au
cours des traitements prolongés (15 à 30% environ après 12
mois de traitement chez les patients immunocompétents). Ces
échappements sont dus à des mutations du site catalytique
hautement conservé de la transcriptase inverse de la polymérase
virale, le motif YMDD (tyr, met, asp, asp). Plusieurs études
semblent suggérer qu'après l'apparition de l'échappement, le
niveau des transaminases et de la virémie sont plus faibles que
les dosages pré-thérapeutiques, mais l'évolution clinique,
biologique, virologique et histologique de ces patients reste à
préciser.
Liaw et coll. ont suivi 55 patients (préalablement inclus dans une
étude publiée en 1998) infectés de faÁon chronique par le virus
de l'hépatite virale B et traités par lamivudine depuis au moins
deux ans. Aucun n'était infecté par un virus mutant pré-C. Ces
patients ont été régulièrement suivis par un examen clinique, des
examens biologiques (transaminases, bilirubine et taux de
prothrombine en cas d'augmentation des transaminases par
rapport au niveau pré-thérapeutique), sérologiques et
virologiques (virémie par méthode d'hybridation et PCR et
analyse génotypique en cas d'échappement). Chez 6 d'entre eux,
une biopsie hépatique a été réalisée en cours de suivi avec un
immunomarquage anti-HBc in situ.
L'exacerbation aiguë était définie par les auteurs comme une
augmentation des transaminases à plus de 2 fois le taux initial ou
à plus de 5 fois le taux normal ou de plus de 300 UI/L, et la
séroconversion comme une clairance de l'antigène HBe et de
l'ADN viral associée à l'apparition de l'AC HBe.
Trente-deux patients (58,2%) ont développé un échappement
entre la 4e et la 140e semaine après le début du traitement (en
moyenne à la 78e semaine) dont 12 (37,5%) mutations YVDD
associées à la mutation L528M et 20 (62,5%) YIDD; enfin, chez
8 patients, l'analyse génotypique a retrouvé de façon transitoire
une population mixte (sauvage et mutante) au début de la
période d'échappement. Le seul facteur de risque d'échappement
était une virémie pré-thérapeutique élevée; les autres variables
cliniques, biologiques et virologiques étaient identiques.
Chez les 23 patients n'ayant pas échappé au traitement, 12
(52,2%) ont séroconverti dans le système HBe. Cinq avaient des
transaminases pré-thérapeutiques élevées à plus de 5 fois la
normale et ont séroconverti entre la 4e et la 32e semaine. Sept
avaient des transaminases moins élevées: chez l'un d'entre eux,
la séroconversion a eu lieu à la 50e semaine de traitement, 4
semaines après un pic de transaminases à plus de 20 fois la
Evolution de l'infection par un virus de l'hépatite virale B en présence d'un mutant d'échappement au 3TC
http://publications.crips.asso.fr/transcriptase/78_1119.htm (2 sur 5) [11/04/2003 17:47:39]

normale et chez les 6 autres, elle a eu lieu entre la 52e et la 72e
semaine sans variation préalable du niveau des transaminases.
Ces patients avaient un niveau pré-thérapeutique de
transaminases significativement plus élevé et une virémie
pré-thérapeutique significativement plus faible que les patients
n'ayant pas séroconverti.
Le traitement par lamivudine a été maintenu chez tous les
patients, y compris les 32 échappeurs. Chez 93,7% de ceux-ci,
une augmentation de transaminases a été décrite; dans 40,6%,
elle correspondait à la définition de l'exacerbation aiguë et
survenait 4 à 94 semaines après l'apparition de l'échappement
(24e semaine en médiane). Chez certains, 2 ou 3 exacerbations
successives ont eu lieu: 20 exacerbations au total, chez les 13
patients. Seule la virémie mesurée après l'échappement était
significativement différente entre les patients ayant eu une
exacerbation et ceux n'ayant pas eu d'exacerbation: elle était
significativement plus élevée chez les premiers. Les autres
variables cliniques, biologiques et virologiques étaient
comparables. Chacune de ces exacerbations biologiques était
précédée d'une augmentation de la virémie 4 semaines
auparavant environ.
Excepté un patient perdu de vue un mois après l'exacerbation,
l'évolution a été favorable chez les 12 autres patients. Trois ont
eu une décompensation hépatique définie par les auteurs comme
une augmentation de la bilirubinémie et un allongement du taux
de prothrombine, avec une restitution de la fonction hépatique au
cours du suivi; dans ces 3 cas, une séroconversion dans le
système HBe et une négativation de la virémie ont été observées.
Une séroconversion a également été décrite chez 5 autres
patients 1 à 5 mois après l'exacerbation biologique. Chez 6 (50
%) patients, les transaminases se sont normalisées
ultérieurement.
Au total, chez 9 (75%) patients, une séroconversion dans le
système HBe et un négativation de la virémie ont été décrites.
Au contraire, en l'absence d'exacerbation aiguë, aucune
séroconversion n'a été observée chez les échappeurs. Les
résultats étaient comparables quel que soit le type de mutation
YVDD ou YIDD. Sur l'ensemble de la population, l'exacerbation
était plus fréquente (40,6 vs 4,3%) et la séroconversion plus rare
(25 vs 52 %) en cas de mutation YMDD; mais chez les
échappeurs, la séroconversion HBe était plus fréquente en cas
d'exacerbation (75 vs 0%).
Six patients ont eu une biopsie hépatique au cours du suivi. Chez
5, elle a été réalisée au moment de l'exacerbation: le score
nécrotico-inflammatoire était à 3, 5, 7, 9, 11 avec un
immunomarquage anti-HBc in situ positif dans tous les cas.
Evolution de l'infection par un virus de l'hépatite virale B en présence d'un mutant d'échappement au 3TC
http://publications.crips.asso.fr/transcriptase/78_1119.htm (3 sur 5) [11/04/2003 17:47:39]

Dans le dernier cas, la biopsie a été réalisée 2 mois après
l'épisode de décompensation hépatique: l'immunomarquage était
alors négatif et il existait une fibrose en pont.
Les auteurs suggèrent que cette étude confirme l'existence de
mutations du motif YMDD responsable d'échappements à la
lamivudine chez les patients immunocompétents, avec comme
facteurs de risque d'échappement, une virémie pré-thérapeutique
élevée et une durée prolongée de traitement. Les exacerbations
biologiques, déjà décrites dans la littérature au moment de
l'échappement, pourraient être probablement sous-estimées en
l'absence d'un suivi biologique rapproché (au moins bimensuel).
Ces épisodes sont fréquemment suivis d'une séroconversion dans
le système HBe et d'une négativation de la virémie; aucun
facteur prédictif d'exacerbation n'a pu être identifié dans cette
étude. L'hypothèse suggérée par les auteurs, pour expliquer cette
augmentation des transaminases, est une réponse
immunologique naïve lymphotoxique T contre le variant
associée à un épisode de cytolyse hépatique et suivie parfois
d'une disparition de la virémie. Le risque d'insuffisance
hépatique, comme il a été décrit ici chez 3 patients, doit être pris
en compte et suggère une surveillance rapprochée des patients
ayant échappé à la lamivudine, en particulier dans les semaines
qui suivent une augmentation de la virémie. Une question reste
toutefois en suspens: quelle est l'attitude thérapeutique à tenir
chez les patients ayant échappé? Faut-il continuer le traitement,
comme la plupart des équipes le suggèrent? Faut-il associer un
autre traitement? Probablement, mais celui-ci reste encore à
définir.
Cette étude rapporte l’existence d’exacerbations quelques mois
après l’apparition d’un mutant YMDD au cours d’un traitement
prolongé par lamivudine. Ces observations soulèvent plusieurs
problèmes.
Comment expliquer ces exacerbations? Sont-elles dues, comme
on peut l’observer dans l’histoire naturelle de l’hépatite virale B
non traitée, à une accentuation des défenses immunitaires de
l’hôte favorisées par l’apparition du virus mutant,
particulièrement après une augmentation de la virémie? Et, dans
ce cas, la réaction immunitaire vis-à-vis du virus mutant
serait-elle plus importante que vis-à-vis du virus sauvage?
La survenue d’exacerbations peut être responsable de
décompensations sévères de la fonction hépatique et pourrait
aboutir au décès chez certains patients. Même si une
séroconversion dans le système HBe et un arrêt de la réplication
virale sont souhaitables, cette éventualité doit tempérer
l’hypothèse d’une évolution de l’infection moins sévère après
l’apparition du virus mutant. Malgré un niveau de virémie
Evolution de l'infection par un virus de l'hépatite virale B en présence d'un mutant d'échappement au 3TC
http://publications.crips.asso.fr/transcriptase/78_1119.htm (4 sur 5) [11/04/2003 17:47:39]

souvent plus faible après l’échappement et une réponse
histologique persistante quelques mois après l’échappement, le
recul est probablement encore insuffisant pour juger de
l’évolution ultérieure de ces patients. L’utilisation d’associations
thérapeutiques dans le traitement de l’hépatite virale B reste à
développer dans l’avenir et pourrait permettre d’éviter cette
situation potentiellement dangereuse. - Isabelle Fontaine
1 - Lai CL, Chien RN, Leung NWY et al.
" A one year trial of lamivudine for chronic hepatitis B "
N Engl J Med, 1998, 339, 61-68
2 - Melegari M, Scaglioni PP, Wands JR
" Hepatitis B virus mutants associated with 3TC and famciclovir
administration are replication defective "
Hepatol, 1998, 27, 628-33
Evolution de l'infection par un virus de l'hépatite virale B en présence d'un mutant d'échappement au 3TC
http://publications.crips.asso.fr/transcriptase/78_1119.htm (5 sur 5) [11/04/2003 17:47:39]
1
/
5
100%