Prise en charge pharmacologique de la douleur provoquée par un

Prise en charge pharmacologique de la douleur provoquée par un cancer
La douleur provoquée par un cancer donne lieu à divers types de douleur (blessures et inflammation tissulaires,
douleur neuropathique et douleur viscérale), souvent aggravées par l’anxiété et la dépression. Toutes les
composantes doivent être prises en compte dans la prise en charge de la douleur provoquée par un cancer.
Médicaments anti-inflammatoires non stéroïdiens (AINS)
• Les AINS sont efficaces au niveau des blessures et de l’inflammation tissulaires. Ils sont particulièrement
efficaces pour traiter la douleur due au cancer des os ou aux métastases à cause de leur effet anti-
inflammatoire et parce qu’ils peuvent faire diminuer la croissance de la tumeur.
• Les AINS doivent être employés soit seuls, ou associés à des opioïdes si leur efficacité s’avère
insuffisante.
• Ils ne doivent pas être prescrits à un patient qui y est allergique et leur utilisation doit être étudiée de près
s’il y a risque d’irritation ou d’hémorragie gastro-intestinale, d’une diminution de la fonction rénale, d’une
insuffisance cardiaque ou d’une hémorragie due à une fonction plaquettaire réduite. Les patients plus
âgés sont particulièrement vulnérables à tous les effets indésirables.
• Il faut envisager la protection gastrique, surtout si le patient reçoit d’autres médicaments pouvant
éventuellement affecter la muqueuse gastrique (par ex. les corticostéroïdes).
• Les AINS de type cyclo-oxygénase-2 (COX-2) sélectifs causent une irritation gastrique moindre et ils ne
diminuent pas la fonction plaquettaire. D’autres effets secondaires sont similaires à ceux des AINS non
sélectifs. Les AINS COX-2 sélectifs ne sont pas plus efficaces que les analgésiques comparés aux
analgésiques non sélectifs.
• Le paracétamol (acétaminophène) peut être envisagé lorsque les AINS sont contre-indiqués. Il s’agit
toutefois d’un analgésique moins efficace que les AINS.
Opioïdes
• Des opioïdes sont généralement ajoutés aux AINS ou au paracétamol (acétaminophène).
• Les opioïdes faibles (par ex. la codéine, le tramadol) ne peuvent être employés que si la douleur est
modérée, car ils ont une dose maximale recommandée après laquelle les effets indésirables augmentent
davantage que l’effet analgésique.
• Environ 10 % des patients ne parviennent pas à métaboliser la codéine ou le tramadol vers le métabolite
opioïde actif (morphine ou M1). Chez ces patients, ces médicaments n’ont qu’une faible efficacité ou ne
sont simplement pas efficaces.
• Les opioïdes forts (par ex. la morphine, l’oxycodone, l’hydromorphone, le fentanyl et la méthadone)
diffèrent des opioïdes faibles en cela que leur plage de dosage est beaucoup plus étendue. Si la douleur
est sensible aux opioïdes (c’est-à-dire que l’administration d’opioïdes la soulage), l’augmentation de la
dose peut produire un effet plus important.
• Les opioïdes à action prolongée (libération contrôlée ou libération lente) sont employés en cas de douleur
stable ou de niveau de base. Ils sont en général administrés par voie orale deux fois par jour.
• Les opioïdes rapides et ordinaires sont employés pour une douleur aiguë ou une douleur incidente au
besoin (par voie orale, transmucosique ou par inhalation).
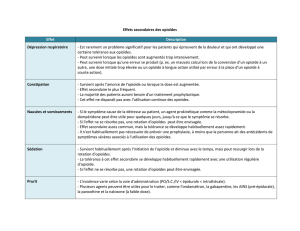
• La dépression respiratoire ne représente que rarement un problème, car la douleur stimule le centre
respiratoire et une tolérance se développe envers cet effet indésirable.
• Les nausées et vomissements peuvent être problématiques, en particulier au début du traitement. Les
nausées sont traitées avec de l’halopéridol, de la métoclopramide (en cas de présence également d’une
stase gastrique) ou des antagonistes 5-HT
3
(si les opioïdes ont également provoqué une constipation
sévère).

© 2009 International Association for the Study of Pain
®
• La constipation constitue un effet indésirable courant et persistant car les opioïdes régulent la fonction
intestinale. L’augmentation de l’absorption d’eau entraîne des selles dures, qui peuvent être traitées par
adoucisseurs osmotiques des selles. Les opioïdes causent également des spasmes intestinaux,
nécessitant un traitement par laxatif stimulant.
• La sédation, la dysphorie, les hallucinations et les cauchemars, ainsi que la transpiration et les
démangeaisons constituent d’autres effets indésirables liés aux opioïdes.
• La dépendance ne présente que rarement un problème, car le contexte offre une protection lorsque les
opioïdes sont utilisés pour contrôler la douleur provoquée par un cancer qui lui-même représente un
danger pour la vie.
• Le développement d’une dépendance physique est typique des opioïdes, lesquels ne devraient jamais
être arrêtés soudainement, de façon à éviter les symptômes de sevrage.
• Le développement d’une tolérance est typique des opioïdes. La douleur elle-même peut diminuer le
développement de tolérance, mais l’augmentation de la douleur nécessite elle aussi une augmentation
des doses. Il est possible de traiter la tolérance en augmentant la dose, en changeant l’opioïde (la
tolérance croisée n’est pas complète), en changeant la voie d’administration (administration rachidienne)
ou en ajoutant d’autres médicaments tels que la kétamine, un antagoniste des récepteurs N-méthyl-D-
aspartate (NMDA) ou clonidine, un agoniste adrénergique α
2
. La méthadone pourrait s’avérer
particulièrement efficace en cas de tolérance aux autres opioïdes, peut-être à cause de ses effets non
opioïdes (par exemple, elle présente un faible effet antagoniste NMDA). À cause de sa
pharmacocinétique difficile, la méthadone ne constitue pas un opioïde de première ligne.
• Tous les opioïdes couramment utilisés sont des agonistes de récepteurs mu-opioïdes mais leurs profils
pharmacocinétiques sont différents (biodisponibilité, métabolisme, passage à travers la barrière sang-
cerveau et excrétion).
• La voie d’administration privilégiée est la voie orale. Le fentanyl transdermique peut être envisagé si la
douleur est stable, si les doses d’opioïdes requises sont modérées et si la circulation sanguine à la peau
est normale (par ex. si le patient n’est pas cachectique). L’administration sous-cutanée par perfusion
continue peut être envisagée si le patient ne peut pas prendre de médicaments par voie orale. D’autres
médicaments (par ex. des antiémétiques) peuvent être ajoutés aux perfusions sous-cutanées de
morphine, d’oxycodone ou d’hydromorphone).
• L’administration d’opioïdes par voie rachidienne (épidurale ou sous-arachnoïdienne) peut être envisagée
lorsque les méthodes moins invasives ne sont pas efficaces. Des agents anesthésiques locaux et de la
clonidine augmenteront l’efficacité des opioïdes.
Autres médicaments
• Les antidépresseurs pourront être utilisés pour traiter à la fois la dépression et la douleur neuropathique.
Les antidépresseurs ont été spécifiquement étudiés au niveau de la douleur liée au cancer dans le cas du
syndrome de post-mastectomie (les tricycliques étaient efficaces) et de la douleur neuropathique produite
par la chimiothérapie (les tricycliques étaient inefficaces). Si le patient souffre à la fois de douleur
neuropathique et de dépression, il faudra choisir un médicament apte à traiter les deux (par ex. un
antidépresseur à double action, qui inhibe la diffusion de la noradrénaline et de la sérotonine).
• Les anticonvulsifs peuvent être utilisés pour soulager la douleur neuropathique. La gabapentine et la
prégabaline ont été étudiées dans les cas de douleur neuropathique liée au cancer (les médicaments
étaient efficaces) et de douleur neuropathique liée à la chimiothérapie (les médicaments étaient
inefficaces) et elles sont actuellement en cours d’étude au niveau de la douleur provoquée par un cancer
des os. La gabapentine et la prégabaline présentent des effets anti-anxiolytiques qui pourraient être utiles
pour traiter la douleur provoquée par un cancer.
• Les corticostéroïdes réduisent l’œdème et l’inflammation et stabilisent les membranes nerveuses. Ils
peuvent être utiles dans les cas de douleur due à un œdème (par ex. au cerveau, à la colonne vertébrale
ou au foie). Ils soulagent également les nausées et augment l’appétit tout en améliorant l’humeur.
• La kétamine est un antagoniste des récepteurs NMDA utilisé par perfusion sous-cutanée ou
intraveineuse pour soulager l’hyperalgésie et la tolérance causées par les opioïdes. Elle peut être
administrée par voie orale, mais sa biodisponibilité orale est faible et variable.
1
/
2
100%