Douleur et prise en charge des symptômes durant les derniers jours

Douleur et prise en charge des symptômes durant les derniers jours de la vie
Douleur
Il est essentiel d’évaluer et de prendre en charge la douleur provoquée par un cancer. De nombreux patients en
fin de vie sont incapables d’exprimer verbalement la douleur à l’aide d’échelles normalisées. Dans cette situation,
il faut évaluer les indices comportementaux tels que les grimaces faciales, la défense musculaire ou la
vocalisation. Il faut éliminer toutes les autres causes éventuelles de douleur comme la constipation, la distension
urinaire ou la souffrance spirituelle et émotionnelle.
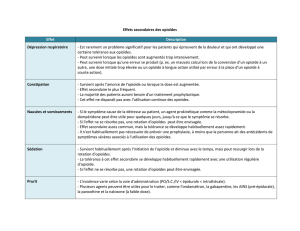
L’administration d’opioïdes peut se compliquer du fait de l’incapacité à avaler. Les autres voies d’administration
comprennent notamment l’administration par voie intraveineuse, sous-cutanée, rectale, sous-linguale ou orale.
Les doses peuvent être diminuées dans certains cas, car la défaillance des organes entraîne une excrétion
réduite du médicament et de ses métabolites, de même que d’autres facteurs.
La myoclonie peut se produire lors de l’administration de doses plus importantes d’opioïdes, en particulier face à
une insuffisance rénale. La réduction de la dose d’opioïdes ou le passage à un autre type d’opioïde peut être
efficace, de même que l’ajout de benzodiazépines.
Autres symptômes courants de fin de vie
Dyspnée
Bien des causes peuvent entraîner la dyspnée ou la respiration de Kussmaul, par exemple les bronchospasmes,
les épanchements, l’obstruction des voies aériennes, les sécrétions épaisses ou l’hypoxie. Les opioïdes
représentent le traitement de première ligne dans le cas de la dyspnée. Pour les patients qui n’ont jamais pris
d’opioïdes, de très faibles doses peuvent s’avérer efficaces. D’autres agents pouvant être utilisés dont, entre
autres, les bronchodilatateurs pour traiter les bronchospasmes, les benzodiazépines pour traiter l’anxiété et les
corticostéroïdes pour réduire l’inflammation et l’obstruction. L’oxygène est parfois utile chez le patient hypoxique,
bien qu’un ventilateur qui déplace l’air autour du visage puisse bien souvent s’avérer aussi efficace tout en étant
moins coûteux.
Délire
Identifier et traiter les causes réversibles, notamment au niveau de la polymédication, des anomalies
métaboliques ou de la déshydratation. Les agents utilisés pour le traitement du délire comprennent les éléments
suivants (i.v. = intraveineuse, p.o. = par voie orale (par la bouche), p.r. = par voie rectale, p.r.n. = selon les
besoins, s.c. = par voie sous-cutanée, s.l. = en prise sublinguale) :
• Halopéridol : 1 à 4 mg p.o. ou i.v./s.c. toutes les 6 heures (peut se répéter toutes les heures p.r.n. dans
les cas de délire profond)
• Lorazépam : 0,5 à 2 mg p.o. ou s.l. ou i.v. toutes les 4 heures p.r.n.
• Olanzapine : 2,5 à 20 mg p.o. au coucher ou en comprimé à désintégration orale de 5 à 20 mg au
coucher
• Rispéridone : 0,5 mg p.o. tous les après-midi, en augmentant de 0,25 à 0,5 mg tous les 2 à 7 jours
• Halopéridol : 12,5 à 25 mg p.o. ou s.c. toutes les 4 à 12 heures, ou 25 mg p.r. toutes les 4 à 12 heures
(l’administration par i.v. peut causer une hypotension ; à éviter à moins que tous les autres agents ne se
révèlent inefficaces et qu’aucune autre voie orale/rectale ne soit disponible)
Sécrétions terminales
Les sécrétions terminales (que l’on nomme parfois « râles agoniques ») sont une accumulation de sécrétions
orales qui, dans les cas normaux, s’élimineraient, mais dont le patient de plus en plus faible n’arrive pas à se
débarrasser. Changer la position du patient, réduire les solutions parentérale et entérale et expliquer à la famille

© 2009 International Association for the Study of Pain
®
que cette étape n’est pas douloureuse pour leur proche. Des agents anticholinergiques peuvent être employés
pour assécher les sécrétions, par exemple :
• Atropine : 0,4 mg s.c. toutes les 15 minutes
• Scopolamine : un ou deux patchs de 1,5 mg de scopolamine ou 50 mcg/heure de scopolamine par i.v. ou
s.c.
• Glycopyrrolate : 1 à 2 mg par voie orale ou 0,1 à 0,2 mg par i.v. ou s.c. toutes les 4 heures
Détresse existentielle
Certains individus craignent le processus de la mort, l’abandon à ce moment-là et l’inconnu après la mort. Il faut
offrir un soutien spirituel et émotionnel et être présent auprès du patient et de ses proches. Encourager le patient
à faire un bilan de sa vie pour donner du sens à la vie de l’individu.
Considérations en matière des soins à apporter aux mourants
• Le patient et sa famille (telle que le patient la définit) représentent l’unité de soins.
• L’éducation des membres de la famille en ce qui concerne les signes de mort imminente permettra de
réduire leur anxiété.
• Collaborer avec les autres membres de l’équipe de soins médicaux (par ex. les travailleurs sociaux,
aumôniers et infirmières) de façon à offrir un soutien émotionnel au mourant et aux membres de sa
famille.
• Offrir son réconfort et utiliser des activités réconfortantes.
• Honorer la culture du patient, respecter les préférences et rites culturels.
• Prendre en compte l’étape du développement de tout enfant impliqué (patients, frères et sœurs, enfants
ou petits-enfants) lorsque l’on aborde la mort.
• Identifier les membres de la famille qui pourraient avoir des réactions anormales face au deuil et les
envoyer chez des spécialistes pour qu’ils trouvent soutien et conseils.
1
/
2
100%