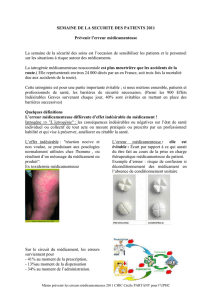
Iatrogénie

Iatrogénie
un danger réel chez la personne âgée
1

Iatrogénie
•Des chiffres révélateurs
–Les personnes âgées de plus de 65 ans représentent 16% de la
population française et 40% de la consommation de médicaments en
ville
–La iatrogénie médicamenteuse serait responsable de plus de 10% des
hospitalisations chez les plus de 65 ans et 20% chez les octogénaires
–Les personnes atteintes d’une maladie d’Alzheimer sont 6 fois plus
exposées aux neuroleptiques (18%) que la population du même âge
(3%) (jusqu’à 27% en EHPAD)
–30% à 60% des effets indésirables des médicaments sont prévisibles
et évitables
•Erreur thérapeutique (mauvaise indication, non respect des contre-
indications, posologie excessive, traitement trop prolongé)
•Mauvaise observance
•Automédication inappropriée
Le contexte (1)
2

Iatrogénie
•La lutte contre le risque iatrogénique est un objectif de la loi
n°2004-806 du 9 août 2004 relative à la politique de santé
publique (réduction de la prescription inadaptée, réduction de la
iatrogénie)
Le risque iatrogénique est majoré chez la personne âgée
La polymédication est fréquente et souvent justifiée
chez le sujet âgé polypathologique
3
Le contexte (2)

Iatrogénie
•Des programmes mis en place par la Haute Autorité de Santé
(HAS)
–PMSA (Prescription Médicamenteuse chez le Sujet Âgé)
•L’objectif est d’aider le médecin traitant , les spécialistes prescripteurs
occasionnels et les médecins hospitaliers à gérer au mieux le risque
iatrogénique chez le sujet âgé, à favoriser l’observance des traitements et
à éviter toute prescription inutile
–AMI-Alzheimer (Alerte et Maîtrise de la Iatrogénie des
neuroleptiques dans la maladie d’Alzheimer)
•L’objectif est de diviser par trois la prescription des neuroleptiques chez
les personnes atteintes de maladie d’Alzheimer
•La démarche générale est d’agir aux 3 temps de la prescription
–En amont, éviter toute prescription inappropriée
–Pendant le traitement, repérer les patients sous neuroleptiques et utiliser les
indicateurs d’alerte iatrogénique
–En aval, arrêter la prescription non appropriée 4
Le contexte (3)

Iatrogénie
•Les facteurs de risque liés à l’âge ayant des conséquences sur
l’action des médicaments
–La réduction de la fonction rénale
•Adaptation de la posologie des médicaments à élimination rénale
–L’hypoprotidémie et l’hémoconcentration en cas de dénutrition
•Risque de surdosage des médicaments fortement fixés aux protéines
plasmatiques
–L’augmentation du rapport masse grasse/masse maigre
•Attention aux médicaments lipophiles qui seront alors stockés et relargués
–L’augmentation de la perméabilité de la barrière hémato-
encéphalique
•Augmentation de la sensibilité aux médicaments agissant sur le système
nerveux central, notamment ceux à effet sédatif
Aux modifications physiologiques s’ajoute le risque lié aux polypathologies et aux
épisodes aigus intercurrents (déshydratation, décompensation cardiaque, infection, etc.)
5
Les facteurs de risque de iatrogénie (1)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
1
/
39
100%