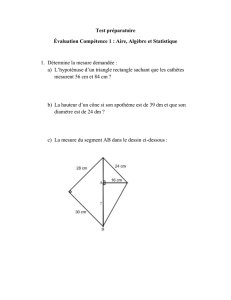
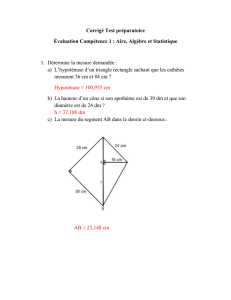
Aire avec monitorage cardiaque

Les bons soins pour le bon patient au bon endroit
Présentation AIIUQ 8 octobre 2014
Équipe clinique des urgences du CHU de Québec
•Jolène Provost, CSS des urgences CHU de Québec
•Jennifer Boisclair, CSI HSS
•Andrée-Anne Carrier, Inf clinicienne monitrice HSFA
•Nathalie Cloutier, Inf clinicienne monitrice CHUL
•Christian Garneau, CSI HEJ
•Nancy Latulippe, Inf clinicienne monitrice HDQ
•Les équipes médico-nursing des urgences du CHU de Québec

Historique
•Augmentation de la clientèle et des besoins de santé
plus complexes soutenant une problématique de
congestion à l’urgence
•Impact de la congestion et de l’achalandage sur les
ressources humaines et environnementales qui
nécessitent une réorganisation des modes de
fonctionnements
•Crainte que la clientèle n’est pas orientée dans le
secteur de l’urgence adapté à la condition de santé.
•Impression que trop de patients sont installés sur civière

Objectifs généraux
•Améliorer la sécurité et la qualité des soins offerts à la
clientèle des urgences du CHU de Québec
•Soutenir, encadrer et harmoniser les pratiques clinico-
administratives dans les urgences du CHU de Québec
•Assurer une gestion optimale des urgences par l’équipe
médico-nursing

Démarche du projet
Objectifs spécifiques
Définir des références cliniques pour identifier
•Des critères d’admission et libération de l’aire de choc
•Des critères pour orienter un patient à l’aire
ambulatoire
•Des critères pour orienter un patient sur civière
•Des critères d’orientation dans l’aire avec monitorage
cardiaque et des critères soutenant la gestion des
moniteurs cardiaques

Processus du triage et rôle de l’infirmière
1) Arrivée du patient et évaluation brève
2) Dépistage de maladies infectieuses
3) Entrevue/Évaluation/Établissement niveau de priorités
4) Orientation patient aire de soins ou aire d’attente
5) Initier des mesures diagnostiques et thérapeutiques,
lorsque requises.
6) Réévaluation des patients à l’aire d’attente selon ETG
(CTAS, 2009)
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%