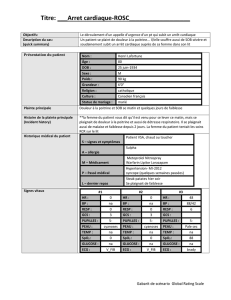
Télécharger - JIVD

DÉCHOCAGE DU POLYTRAUMATISÉ
Bernard FLOCCARD
Brice SERMONDADAZ
Service de réanimation
Hôpital Edouard Herriot - LYON

Définition
traumatisé grave (≠ polytraumatisé)
une des lésions met en jeu pronostic vital ou fonctionnel
mécanisme ou violence : existence de ces lésions?
⇒ inclure notions de mécanisme et violence
notions fondamentales pour prise en charge du
traumatisé grave
2

Concept de mort évitable
répartition décès traumatisés graves
mort immédiate ou < 1 h : 50 %
mort précoce (1 à 5 h) : 30 %
mort tardive (1 à 5 s) : 20 %
(Sauaia, J Trauma 1995)
parmi morts précoces et tardifs 30 % évitables
objectif déchocage : réduire ces 30 % morts évitables
3

Morts évitables
Survie après trauma dépend de 4 éléments
gravité de la lésion
terrain
structure appropriée
soins appropriés
(Simons, J Can Chir 2000)
pas action possible
action possible
4

Causes morts évitables
morts évitables dues à erreurs dans
stratégie de prise en charge
défaut d’organisation
inexpérience de la structure d’accueil
morts évitables : 2 fois moins importantes si centre
accueil = centre référence
(Lowe, J Trauma 1983; Kreis, J Trauma 1986; Cayten, Ann Surg 1991; Mullins, J Trauma 1999;
Esposito, J Trauma 2003)
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
1
/
32
100%