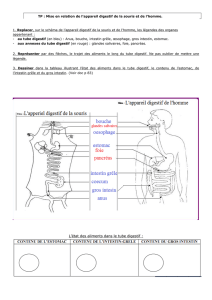
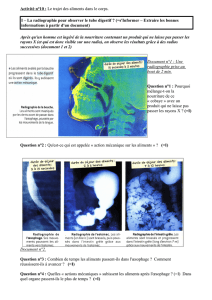
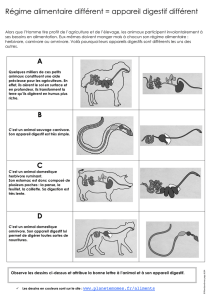
Digestif

1
Système digestif
Suite aux mouvements d’enroulement de l’embryon, une partie de l’endoderme qui entoure le sac
vitellin est incorporée dans l’embryon pour former le tube digestif primitif, alors que d’autres
parties, comme le sac jaune et l’allantoïde, restent hors de l’embryon. Le sac vitellin communique
avec la portion moyenne du tube digestif par le canal vitellin.
Du point de vue embryologique, on distingue le tube digestif antérieur, qui se termine au niveau
des bourgeons hépatiques, le tube digestif moyen entre le foie et le colon transverse adulte, et le
tube digestif caudal, entre la partie gauche du colon transverse et la membrane cloacale.
L’endoderme donne l’épithélium digestif ainsi que les parenchymes glandulaires (foie, pancréas),
alors que les composantes musculaire, conjonctive et péritonéale dérivent du mésoderme
splanchnique. Il semble que la sécrétion de Shh par l’endoderme induise l’expression de facteurs
HOX par le mésoderme, et que ces derniers définissent les structures formées aux divers étages
du tube digestif.
Certaines portions du tube digestif, attachées aux parois somatiques dorsale et ventrale par du
mésentère, sont dites «intrapéritonéales », alors que les organes comme les reins, qui sont au
contact de la paroi somatique postérieure et couverts de péritoine sont dits « rétropéritonéaux ».
Le mésentère contient les vaisseaux sanguins et lymphatiques, ainsi que les nerfs destinés aux
organes digestifs. Initialement, le tube digestif est au contact du mésenchyme de la paroi

2
abdominale dorsale, puis il s’en sépare progressivement à partir de la 5ième semaine, avec la
formation du mésentère dorsal : mésogastre, mésoduodenum, mésentère de l’intestin grêle,
mésocolon. Le mésentère ventral, qui dérive du septum transverse, n’est présent qu'au niveau de
l’œsophage, de l’estomac et du duodenum, et le foie se développe en son sein.
Tube digestif rostral
Vers la quatrième semaine, le diverticule respiratoire apparaît, puis le septum oesophagotrachéal
sépare progressivement le primordium respiratoire en avant, et l’œsophage en arrière. Les
anomalies de séparation de ces structures sont à l’origine des fistules oesophagotrachéales ou des
atrésies de l’œsophage (cf. Développement du système respiratoire).
L’estomac apparaît à la quatrième semaine, sous forme d’une dilatation fusiforme. Il subit une
rotation de 90° le long de son axe, de sorte que sa face gauche devient antérieure et est innervée
par le nerf X gauche.

3
En même temps, la croissance de la partie postérieure est plus rapide que celle de la partie
antérieure, donnant lieu à la formation des petite et grande courbures. Le mésogastre se modifie
en parallèle des modifications de forme de l’estomac. Le mésogastre dorsal est déplacé à gauche,
créant un cul de sac péritonéal rétrogastrique, alors que le méso antérieur est déplacé à droite. A
partir de la 5ième semaine, la rate commence à se développer au sein du mésogastre dorsal
(gauche). La rate se trouve en position intrapéritonéale, à proximité du rein gauche et séparée de
lui par un ligament péritonéal, alors que le ligament splénogastrique l’attache à l’estomac.
La rotation du mésogastre et du mésoduodenum dorsal influence aussi l’anatomie du pancréas.
Le pancréas se développe dans le mésoduodenum, puis la queue se prolonge dans le mésogastre
postérieur. Lorsque ce dernier fusionne avec la paroi somatique postérieure, la queue du pancréas

4
devient rétropéritonéale. A hauteur de la petite courbure, le mésogastre dorsal forme
progressivement une poche (dont la paroi est intialement double) qui s’invagine et grandit
derrière l’estomac puis passe devant le colon transverse et les anses intestinales. Après fusion des
deux parois, ce sac devient un tablier attaché à la grande courbure, le grand épiploon ou grand
omentum. Le petit épiploon (omentum) et le ligament falciforme se forment à partir du
mésogastre antérieur (droit), dans lequel se développe le foie. La paroi libre (inférieure) du petit
omentum contient la voie biliaire, la veine porte et l’artère hépatique, et forme la paroi supérieure
de l’entrée de l’arrière cavité des épiploons ou hiatus de Winslow.
La malformation la plus fréquente de l’estomac est la sténose hypertrophique du pylore, liée à
une hypertrophie - généralement musculaire - qui empêche une vidange gastrique normale. Une
partie des sténoses pyloriques semblent liées à un déficit de l’innervation à NO, avec absence de
relaxation du muscle pylorique.
En parallèle de la rotation de l’estomac, le duodénum prend une forme de cadre et tourne vers la
droite. Le cadre duodénal et la tête du pancréas qui se développe à son contact sont repoussés
vers la paroi postérieure, puis le méso dorsal dégénère de sorte que ces deux organes deviennent
rétropéritonéaux. Le méso dorsal reste présent seulement au niveau de la partie proximale du
duodénum qui prolonge la portion pylorique de l’estomac et reste intrapéritonéale.

5
Le foie apparaît au milieu de la troisième semaine sous la forme d’un bourgeon endodermique à
la partie distale du tube digestif antérieur. Ce bourgeon hépatique se développe dans le septum
transverse, qui est la plaque de mésoderme située entre la cavité péricardique et la tige vitelline.
La connexion entre le foie et le tube digestif se rétrécit progressivement, formant le canal biliaire
à partir duquel s’individualisent la vésicule biliaire et le canal cystique. Les cordons
endodermiques forment le parenchyme hépatique ainsi que les canalicules biliaires, alors que les
cellules de Kupffer et les cellules conjonctives dérivent du mésoderme du septum transverse. Les
cellules hématopoïétiques contenues dans le foie foetal migrent depuis leur région d'origine située
dans le mésoderme proche de l'aorte, du mésonéphros et des crètes génitales (région AGM: aorte,
gonades, mésonéphros). Le mésoderme en surface du foie se différentie en péritoine viscéral,
sauf au niveau cranial où le foie reste en contact avec les dérivés du septum transverse, à savoir la
partie centrale du diaphragme. A la 10ième semaine, le foie représente environ 10% du poids de
l’embryon. Cette importance est liée au développement des sinusoïdes hépatiques, mais aussi à la
fonction hématopoïétique, qui se manifeste par la formation de nids de cellules précurseurs des
lignées rouge et blanches situés entre les cellules hépatiques et les vaisseaux. L'activité
hématopoïétique du foie diminue durant les deux derniers mois de la gestation et il ne persiste
que quelques îlots hématopoïétiques dans le foie du nouveau-né, qui représente alors environ 5%
du poids du corps. La formation de la bile commence vers la 12ième semaine, et la
communication entre la voie biliaire et le duodénum fait que le contenu intestinal prend alors une
coloration verdâtre (méconium). En raison de la rotation droite du duodénum, la voie biliaire
passe derrière sa portion initiale.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%