Épaule Fracture de la clavicule

4
Les fractures non déplacées, que ce soit de la diaphyse ou
de l’extrémité latérale de la clavicule, ont un bon taux de
consolidation et de bons résultats fonctionnels après un
traitement orthopédique :
•Les fractures déplacées de la diaphyse traitées ortho-
pédiquement peuvent donner un taux élevé de non-
consolidation et un résultat fonctionnel décevant, mais
il reste difficile de prévoir quels seront les patients
touchés par ces complications. Tant que l’étude d’un
score fonctionnel postchirurgical n’aura pas été établie,
il sera difficile de préciser les bénéfices d’une stabilisa-
tion chirurgicale primaire pour ce type de lésions ;
•Les fractures déplacées de l’extrémité latérale de la
clavicule traitées orthopédiquement ont un haut risque
de non-consolidation, mais pas toujours symptoma-
tique. Il est également difficile de prévoir quels seront
les patients concernés par cette complication. De plus,
les résultats d’une stabilisation chirurgicale sont beau-
coup plus aléatoires que ceux de la fracture de la
diaphyse.
Cet article de L.A. Khan et al. fait une revue de la litté-
rature récente considérant l’épidémiologie, la classifica-
tion, l’évolution clinique et le traitement des fractures de
la clavicule chez l’adulte. Il semble faussement acquis
depuis très longtemps que la grande majorité des fractures
de la clavicule consolide bien avec un bon résultat fonc-
tionnel lors d’un traitement orthopédique. En effet, de
récentes études ont montré un taux élevé de non-conso-
lidation avec déficit fonctionnel dans ce groupe de
patients. Ces fractures devraient attirer notre attention
avec une classification bien précise des lésions et un trai-
tement adapté.
Épidémiologie
Les fractures de la clavicule sont fréquentes (2,6 % à 4 %
des fractures de l’adulte et 35 % des fractures des trauma-
tismes de la ceinture scapulaire). L’incidence annuelle des
fractures de la clavicule est estimée entre 29 et 64 pour
100 000 habitants par an. Les fractures de la diaphyse
surviennent dans 69 à 82 % des cas, les fractures de l’ex-
trémité latérale dans 21 à 28 % et les fractures de l’extré-
mité médiale dans 2 a 3 %.
Les fractures de la diaphyse surviennent surtout chez
l’homme de moins de 30 ans et sont en rapport avec un
traumatisme direct (chute sur le moignon de l’épaule)
pendant l’activité sportive.
Les sports concernés sont surtout le sport équestre, le
cyclisme. L’autre mode de survenue concerne plus particu-
lièrement des personnes âgées de 80 ans (surtout les
femmes) associant traumatisme domestique banal et
ostéoporose. Cela touche alors l’extrémité latérale de la
clavicule.
La plupart des fractures de la diaphyse sont déplacées alors
que la majorité des fractures de l’extrémité latérale ne le
sont pas.
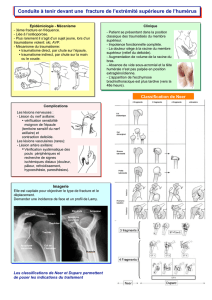
Classification de ces fractures
Après celles de F.L. Allman, de C.S. Neer et de
E.V. Craig, la classification d’Edinburgh, qui repose sur
une analyse de 1 000 fractures de la clavicule, est la
première à préciser le déplacement et le degré de commi-
nution ainsi que de l’atteinte articulaire éventuelle. Cette
classification semble être fiable d’un observateur à l’autre
(cf. figure 1).
Épaule
Fracture de la clavicule
Thierry Joudet
Lyon
Khan LA, Bradnock TJ, Scott C, Robinson CM
Fractures of the clavicle.
J Bone Joint Surg Am 2009 ; 91 : 447-60.
Mise au point

5
Étude clinique et radiographique
Les fractures de la diaphyse donnent souvent une défor-
mation douloureuse surtout localisée au niveau du site de
la fracture. Il y a classiquement un abaissement du frag-
ment latéral et une élévation du fragment médial. Il n’est
pas rare de voir, dans les fractures comminutives ou à gros
déplacement, une proéminence du fragment déplacé
avec un aspect en boutonnière sous-cutanée. Les frac-
tures ouvertes ou tendant à donner une nécrose cutanée
sont rares.
Les fractures de l’extrémité latérale sont difficiles à diag-
nostiquer et peuvent être confondues avec une luxation
sternoclaviculaire, une arthrose ou une arthrite septique.
Une fracture de la partie médiale à fort déplacement
postérieur peut être à l’origine d’une compression des
gros vaisseaux médiastinaux nécessitant alors une prise
en charge chirurgicale rapide, mais cette situation est
très rare.
L’examen clinique de la totalité du membre supérieur
doit être réalisé pour exclure toute atteinte du plexus
brachial ou toute atteinte vasculaire. Ces complications
sont peu fréquentes, mais surviennent surtout en cas de
traumatisme haute énergie et ou de fracture comminu-
tive. Dans ce cas, il est nécessaire de pratiquer une arté-
riographie des deux membres supérieurs. Il n’est pas rare
de voir un pneumothorax ou un hémothorax associé
(3% des patients) et cela est souvent associé à des frac-
tures de côtes homolatérales.
Le diagnostic radiographique systématique est fondé sur
une seule vue antéropostérieure, quelques auteurs préfé-
rant incliner le rayon à 15°. Le scanner tridimensionnel
permet d’obtenir une meilleure évaluation du déplace-
ment et peut être utile pour évaluer les chances de conso-
lidation. Les tomographies numérisées permettent de bien
analyser les fractures qui touchent l’articulation. Les
radiographies en stress, rarement utilisées, permettent
d’évaluer les ligaments coracoclaviculaires.
Traitement des fractures de la diaphyse
(Edinburgh type 2)
Alors que les études anciennes évoquaient seulement
1 % de non-consolidation, des études récentes montrent
que ce taux peut aller jusqu’à 15 %.
Fractures non déplacées (type 1A)
Fractures déplacées (type 1B) Fractures déplacées (type 2B) Fractures déplacées (type 3B)
Fractures corticales alignées (type 2A) Fractures corticales alignées (type 3A)
Non déplacées (type 2A1) Extra-articulaires (type 3A1).Extra-articulaires (type 1A1)
Intra-articulaires (type 1A2)
Extra-articulaires (type 1B1)
Intra-articulaires (type 1B2).
Extra-articulaires (type 3B1)
Intra-articulaires (type 3B2)
Comminutives simples ou fragmentaires (type 2B1)
Comminutives segmentaires ou isolées (type 2B2)
Angulaires (type 2A2). Intra-articulaires (type 3A2).
Figure 1 – Classification d’Edinburgh des fractures de la clavicule.

6
Mise au point
Les deux grandes études rétrospectives réalisées dans les
années 1960 par C.S. Neer et C.R. Rowe, montrant un
taux de non-consolidation (après traitement chirurgical
premier et fixation interne) supérieur au traitement
orthopédique, incluaient des fractures de l’enfant qui
consolident tout le temps.
Une étude rétrospective récente d’une série de 52 traite-
ments orthopédiques de fracture ayant un déplacement
supérieur à 20 mm a montré qu’il y avait un fort taux de
non-consolidation et de mauvais résultat clinique.
Une autre étude montre, sur 138 patients opérés avec
stabilisation par plaque, que les résultats fonctionnels sont
meilleurs malgré une réopération dans 18 % des cas
(surtout pour enlever le matériel d’ostéosynthèse) et un
taux de complication global de 34 %.
Le traitement conservateur
Il n’y a, semble-t-il, pas de différence de consolidation
entre la simple immobilisation coude au corps (la plus
retenue) et l’immobilisation avec des anneaux en huit.
De plus, le risque de compression axillaire neurovasculaire
est plus élevé en cas d’utilisation des anneaux en huit.
Il est classique de conserver l’immobilisation jusqu’à la
disparition de la douleur et les patients sont alors encou-
ragés à reprendre leurs activités. La récupération survient
lorsque la fracture est consolidée et la rééducation est
rarement nécessaire.
Le traitement chirurgical primaire
Il n’y a pour l’instant aucun consensus. Il existe de
nombreuses possibilités techniques :
•la fixation par plaque donne une très bonne stabilité
primaire. Disposée sur la face supérieure, elle donne une
meilleure fixation surtout dans les comminutions infé-
rieures, mais nécessite souvent l’ablation de la plaque par
gêne sous-cutanée. Disposée sur la face inférieure, elle
permet d’être mieux supportée. Les plus utilisées sont les
plaques de compression dynamique, les plaques verrouil-
lées, les plaques spécifiques précintrées et les plaques de
reconstruction (qui semblent être progressivement aban-
données en raison du risque non négligeable de déforma-
tion postopératoire et de pseudarthrose). Il semble
évident que, biomécaniquement, la fixation par plaque est
meilleure que la fixation intramédullaire qui n’a pas de
verrouillage statique précoce et qui semble être réservée,
pour l’instant, aux patients qui présentent de graves trau-
matismes associés. Les fixateurs externes ont été utilisés
et semblent être recommandés pour les fractures ouvertes
ou les pseudarthroses septiques. L’utilisation des synthèses
par broche de Kirschner est abandonnée en raison de
complications majeures.
Les complications les plus fréquentes de ce type de traite-
ments sont l’infection, le démontage précoce, la cicatrice
disgracieuse, l’absence de consolidation, la refracture
après ablation de la plaque et, très rarement, la complica-
tion vasculaire peropératoire.
Traitement des fractures de l’extrémité
latérale
Fracture non déplacée
(Neer type 1, Edinburgh type 3A)
La conservation des ligaments coracoclaviculaires avec un
périoste intact fait préférer un traitement non chirurgical.
En cas de séquelle douloureuse par extension intra-articu-
laire, une résection de l’extrémité latérale de la clavicule
secondaire peut être proposée.
Fracture déplacée
(Neer type 2, Edinburgh type 3B)
Cette fracture survenant, dans la majorité des cas, chez
des personnes âgées, il semble raisonnable de proposer,
dans un premier temps, un traitement orthopédique. La
chirurgie n’est proposée qu’après 6 mois en cas de séquelle
douloureuse ou d’absence de consolidation, pour réaliser
une résection du quart externe.
La prise en charge chirurgicale des patients jeunes actifs
ou sportifs peut être regroupée en deux catégories : la prise
en charge précoce lorsque les ligaments coracoclavicu-
laires sont atteints et les indications tardives concernant
surtout les non-consolidations ou les séquelles arthro-
siques acromioclaviculaires.
Ces fractures peuvent être fixées par :
– vis coracoclaviculaire
Elle a été initialement décrite pour le traitement de la
disjonction acromioclaviculaire. Cependant, il existe un
risque non négligeable de démontage secondaire (8 %) et
la limitation douloureuse des amplitudes articulaires
globales de l’épaule nécessite souvent une ablation
secondaire ;
– plaque
Elle reste difficile s’il existe une comminution de la partie
latérale de la clavicule. Une plaque avec une crochet
sous-acromial a été développée. Il s’agit d’une plaque
agressive nécessitant l’ablation secondaire précoce, en
raison des risques d’irritation de coiffe, entraînant une
raideur d’épaule, mais aussi d’infection et d’ostéolyse
autour du crochet ;
– broche de Kirschner
Décrite initialement par C.S. Neer, cette technique
expose à des ruptures des broches et à un risque non
négligeable de non-consolidation et d’infection.

7
Les recommandations actuelles sont de ne plus utiliser
cette technique ;
– ostéosuture
Utilisant soit des laçages soit des endoboutons cette tech-
nique permet d’obtenir une stabilisation primaire suffi-
sante autorisant une mobilisation précoce sans
réintervention pour ablation du matériel. L’adaptation à
l’arthroscopie permet d’être moins agressif, mais n’a,
semble-t-il, pas fait l’objet de publication satisfaisante aux
yeux des auteurs.
Fractures articulaires de l’extrémité latérale
(Neer type 3 ou Edinburgh type 3A2 et 3B2)
Ces fractures surviennent dans 2,4 à 3,3 % des cas. Elles
sont traitées comme les fractures de l’extrémité latérale de
la clavicule sans atteinte articulaire en fonction de leur
déplacement. Il faut retenir que ces fractures peuvent
occasionner des atteintes arthrosiques acromioclavicu-
laires nécessitant alors un traitement secondaire.
Traitement des fractures de l’extrémité
médiale de la clavicule (Edinburgh type 1)
Ce sont des fractures très rares, le plus souvent extra arti-
culaire avec des déplacements minimes. La stabilité
dépend de l’intégrité du ligament costoclaviculaire. La
plupart du temps les fractures à déplacement antérieur ne
sont pas opérées, seule les fractures à déplacement posté-
rieur peuvent être chirurgicales en raison du risque de
compression vasculaire. Attention toutefois les fixations,
quelque soit le procédé, risquent souvent de migrer secon-
dairement. C’est pourquoi les broches de Kirschner sont
absolument proscrites. En tout cas il n’y a pas de tech-
nique miraculeuse, la plupart des auteurs préférant traiter
les séquelles.
Complications des fractures de clavicule
Pseudarthroses de la diaphyse
Survenant chez des patients jeunes ces pseudarthroses
sont souvent douloureuses par la sensation de ressaut lors
des mouvements, avec une limitation des amplitudes arti-
culaires de l’épaule et une déformation cosmétique.
La préférence des auteurs semble aller aux plaques à
compression dynamique avec faible contact. En effet, les
plaques précentrées ou les plaques de reconstruction
paraissent donner un plus fort taux de non-consolidation.
Il peut être nécessaire d’apporter une greffe autologue
prélevée aux dépens du condyle huméral ou de la crête
iliaque si le raccourcissement est important. Certains
vont jusqu’à proposer un greffon pédiculé péronier.
Les fixations intramédullaires ou les fixations par fixateur
externe ont aussi été utilisées. Même si les résultats
cosmétiques sont supérieurs, ces techniques sont peu utili-
sées en raison du risque de mauvaise consolidation. Elles
gardent des indications électives pour le traitement des
pseudarthroses infectées.
Pseudarthrose de l’extrémité latérale
Survenant dans 11,5 à 40 % des cas, le traitement de ces
pseudarthroses dépend des symptômes cliniques. Chez les
personnes âgées, il arrive qu’elle soit non douloureuse et,
donc, non chirurgicale. Le traitement repose sur une exci-
sion de la partie latérale de la clavicule si les ligaments
coracoclaviculaires sont intacts. Chez les patients plus
jeunes une reconstruction avec greffe autologue peut se
révéler également nécessaire avec stabilisation par plaque
et reconstruction éventuelle des ligaments coracoclavi-
culaires.
Cal vicieux
Toutes les fractures traitées orthopédiquement avec fort
déplacement risquent de donner des cals vicieux. Le trai-
tement chirurgical reste délicat : il peut aller de la simple
résection de la déformation sous-cutanée jusqu’à l’ostéo-
tomie avec allongement et interposition de greffe osseuse.
Cela expose à des complications neurovasculaires et à des
risques de non-consolidation non négligeables.
Complications neurologiques
Les compressions nerveuses peuvent être liées à un fort
déplacement d’un fragment fracturaire, à l’hypertrophie
du cal de consolidation sous-claviculaire, ou à un pseudo
anévrisme de l’artère sous-claviculaire. L’utilisation des
fixations intramédullaires peut occasionner, pendant l’in-
tervention, des atteintes du plexus brachial. Électromyo-
gramme, artériographie, phlébographie ou examens
radiologiques spécifiques sont très utiles pour un diag-
nostic toujours très difficile. Le traitement reste lié à la
cause.
Refracture
Non négligeables, les facteurs de risque de refracture sont
l’épilepsie, l’alcoolisme ou le recours précoce au sport de
contact. Une stabilisation chirurgicale est souvent néces-
saire, mais l’absence de consolidation est alors fréquente.
Arthrose acromioclaviculaire
Elle relève d’une d’excision de l’extrémité de la clavicule
soit à ciel ouvert soit sous arthroscopie et nécessite parfois
une reconstruction du complexe ligamentaire coracocla-
viculaire.

8
Mise au point
Complications du traitement chirurgical
La complication principale du traitement chirurgical reste
l’atteinte de l’artère ou de la veine sous-claviculaire avec
le foret ou le taraud. Il s’agit d’un risque rare, mais qui
nécessite une prise en charge vasculaire rapide.
Autres complications
D’autres complications comme la cicatrice hypertro-
phique, l’infection, l’absence de consolidation ou le
démontage d’ostéosynthèse sont rares. Le traitement reste
adapté à chaque cas.
Les auteurs, dans cette revue de la littérature, fournissent une analyse complète des fractures de la clavicule, que ce
soit de l’extrémité latérale de la diaphyse ou de la partie médiale. Il en découle une classification précise de l’ensemble
de ces fractures permettant une bonne analyse. L’analyse est exhaustive, mais les conclusions restent floues même s’il
en ressort un point capital et nouveau : les fractures non déplacées peuvent relever d’un traitement orthopédique alors
que les fractures déplacées courent un risque non négligeable de pseudarthrose ou de complication secondaire en cas
de traitement orthopédique. Les fractures déplacées opérées précocement donnent de bons résultats, mais les données
ne sont pas encore suffisantes pour affirmer qu’il faut opérer tous les patients. L’intérêt de cet article est d’analyser
également les différents traitements chirurgicaux. Il est regrettable toutefois de constater que les délais de consolida-
tion ou de guérison ne sont pas mentionnés ni les délais de reprise des activités sportives ou professionnelles.
Cela pouvant bien évidemment influencer l’arbre décisionnel. Si cet article montre qu’il faut être plus chirurgical sur
les fractures déplacées il n’en ressort, pour autant, aucun traitement chirurgical ni technique précise afin de nous aider
dans la prise en charge de nos patients. L’indication précise d’une greffe n’est pas discutée même si, aujourd’hui,
celle-ci reste largement utilisée dans les pseudarthroses. Si cet article risque de modifier nos indications, nous n’avons
aucun consensus chirurgical. Il reste encore beaucoup de travail à faire dans les années futures.
1
/
5
100%