Non-adhésion au traitement médicamenteux*

16
pharmaJournal 14 | 7.2010
Pharmazie und Medizin · Pharmacie et médecine
Facteurs prédictifs et diagnostic
Non-adhésion au traitement médicamenteux*
Petra Schäfer-Keller1,2, Daniela Garzoni2, Michael Dickenmann2, Sabina De Geest1
Les causes de la non-adhésion thérapeutique sont multiples et variées. Il
n’existe pas à l’heure actuelle de règle standard pour évaluer ce phénomène.
Nous présentons ci-après les facteurs qui y sont liés à l’aide de cinq dimen-
sions de l’adhésion et de l’évaluation subjective des patients. En nous fon-
dant sur les connaissances actuelles, nous recommandons pour la clinique
deux niveaux d’analyse: 1) une évaluation de routine de l’adhésion au traite-
ment à l’aide de l’auto-rapport du patient complété par des indications de
non-adhésion provenant d’autres sources; 2) une analyse plus approfondie
pour les patients chez lesquels on suspecte une non-adhésion. On passe dans
ce cas de l’analyse au soutien de l’adhésion thérapeutique. L’adhésion au
traitement est le résultat d’une collaboration partenariale entre les patients
et les professionnels de la santé. Dans les cas les plus complexes, elle consti-
tue l’une des étapes visant à atteindre l’objectif thérapeutique fixé.
tions médicales auxquelles il a déclaré
adhérer», est une condition préalable au
succès thérapeutique, à l’amélioration de
la santé en cas de maladie et à la maîtrise
de coûts évitables [1].
Il n’en demeure pas moins que près
de 25% des patients atteints de diverses
maladies ne prennent pas leurs médica-
ments comme prescrits [2], dans une
proportion allant de 0 à 95% [1–3]. La
non-adhésion médicamenteuse vaut éga-
lement pour des traitements vitaux: pen-
dant 1000 personnes-années d’observa-
tion, on a relevé en moyenne 226 omis-
sions de prise d’immunosuppresseurs
chez des transplantés [4]. La non-adhé-
sion entraîne des problèmes de santé
ainsi qu’une augmentation des coûts, ce
qui est particulièrement important pour
les personnes qui ont subi une greffe
d’organe: 50% (20%–73%) des réactions
de rejet tardif et 15% (3%–35%) des rejets
de greffon [5–7] sont influencés par la
non-adhésion. Toute adhésion non totale
entraîne un risque accru de rejet du gref-
fon de 60% ainsi qu’une augmentation
substantielle des dépenses de santé [9].
La non-adhésion est la plus forte
(30–34%) chez les patients souffrant de
troubles du sommeil, de maladies pulmo-
naires, de diabète ainsi que d’insuffisance
rénale terminale. Mais elle touche aussi
les patients qui souffrent d’affections ocu-
laires, cardiaques et cutanées ou de can-
cers (20,9–27,4%). Le taux de prévalence
est le plus faible chez les patients atteints
Depuis Aristote (400 ans av. J.-C.), le per-
sonnel soignant, les médecins, mais aussi
les scientifiques se préoccupent de la
prise effective des médicaments prescrits
(adhésion au traitement médicamen-
teux3). L’adhésion, «… le degré de respect
avec lequel le patient suit les prescrip-
*Reproduction de: Therapeutische Umschau; 2010, 67 (6) 283–288; doi: 10.1024/0040-5930/a000051
1 Institut des sciences infirmières de l’Université de Bâle.
2 Clinique d’immunologie transplantatoire et de néphrologie de l’Hôpital universitaire de Bâle.
3 Au terme de compliance ou d’observance, nous avons préféré celui d’adhésion qui suggère une collaboration active entre le
patient et le personnel de santé.

pharmaJournal 14 | 7.2010
17
Pharmazie und Medizin · Pharmacie et médecine
de maladies gastro-intestinales, d’arthrite
et du VIH (11,7–19,6%) [2]. La non-adhé-
sion thérapeutique augmente de 26% le
risque de mauvais résultats thérapeu-
tiques [10] et multiplie par trois le risque
de mortalité [11]. Dans une perspective
clinique et de maîtrise des dépenses de
santé, il est important que le personnel
soignant et les médecins cliniciens
connaissent les facteurs d’influence et
sachent évaluer correctement l’adhésion
thérapeutique. Les questions suivantes
sont abordées dans cet article:
1. Quels sont les facteurs impliqués dans
la non-adhésion?
2. Comment détecter la non-adhésion et
quelles sont les méthodes appropriées,
en particulier pour la clinique?
Les facteurs prédictifs de la non-
adhésion
La non-adhésion a longtemps été consi-
dérée comme un problème qui concerne
exclusivement les patients. Depuis 2003,
l’Organisation mondiale de la santé
(OMS) et plus récemment le «National
Institute of Health and Clinical Excellence»
(NICE) en Grande-Bretagne [12] recom-
mandent une autre approche: la non-ad-
hésion doit être vue comme un phéno-
mène complexe d’interactions entre des
facteurs individuels, socio-économiques,
pathologiques et thérapeutiques ainsi que
de facteurs liés au système et aux profes-
sionnels de santé. Un soutien efficace de
l’adhésion suppose donc la prise en
considération de cette complexité [1,12].
En nous basant sur l’état actuel de la re-
cherche, nous présentons ci-après les
facteurs liés à l’adhésion thérapeutique
de la classification de l’OMS et du modèle
NICE.
Les cinq dimensions de l’adhésion de
l’OMS
L’OMS décrit le caractère pluridimension-
nel de l’adhésion thérapeutique, qui ré-
sulte de l’interaction de cinq dimensions
[1]:
1. Facteurs liés au patient:
Ressources, connaissances, points de vue,
motivations, idées et attentes du patient.
L’interaction entre ces facteurs est encore
mal comprise.
2. Facteurs socio-économiques:
Ethnie, vieillesse, adolescence, statut so-
cio-économique inférieur ainsi que faible
soutien social.
3. Facteurs liés à la maladie:
Symptômes vécus subjectivement comme
gênants voire handicapants, limitations
physiques, psychiques, sociales et profes-
sionnelles dues à la maladie ou à ses
effets, maladie progressive et absence
d’options thérapeutiques.
4. Facteurs liés au traitement:
Régimes complexes, traitement de longue
durée, échec thérapeutique antérieur,
changement de traitement et absence de
possibilité de traitement des effets indési-
rables.
5. Facteurs liés au personnel et au
système de santé:
Absence de rapport partenarial et de
confiance entre le personnel et les pa-
tients, absence de connaissances en ma-
tière d’adhésion thérapeutique du per-
sonnel soignant, personnel surchargé,
frais de traitement élevés et non applica-
tion des règles de management des mala-
dies chroniques.
Le modèle NICE – l’adhésion en tant
que processus dynamique
Dans le modèle NICE [12], l’adhésion
s’intègre dans un processus d’évaluation
dynamique des patients, qui évaluent et
interprètent les résultats en fonction de
leurs attentes (est-ce que ça a marché?,
cela valait-il la peine de poursuivre le
traitement?). La prise de médicaments est
influencée par des facteurs à la fois in-
ternes et externes. Les facteurs internes
comprennent les symptômes, la maladie
elle-même, les médicaments et leurs ef-
fets. Les convictions et les expériences du
patient influent sur l’intention de prendre
un médicament comme prescrit. Les fac-
teurs externes comprennent la forme
(confiante et respectueuse) et le contenu
de la communication (axée sur la vie) avec
la famille, les amis et le personnel de
santé. L’adhésion peut également être
empêchée par des obstacles pratiques
(p.ex. coûts élevés, oubli, incapacité à
prendre correctement le traitement) ou
dus à la perception de la maladie et du
Tableau 1: Méthodes de mesure de l’adhésion thérapeutique
Méthode et description Avantages Inconvénients
Observation de la prise de médicaments* Très fiable Inhabituelle dans la pratique
Mesure du taux de médicaments ou de métabolites
dans les fluides corporels*
Objective Possible pour certains médicaments seulement,
variations du métabolisme, coûteuse
Mesure d’un marqueur biologique dans les fluides
corporels
Objective Prélèvements nécessaires, coûteuse
Auto-rapport du patient Simple, économique, recommandé
pour le domaine clinique
Distorsions par des réponses socialement
acceptables, mémoire défaillante
Comptage des comprimés Objectif, quantifiable, simple Manipulable
Délivrance des médicaments de l’ordonnance Simple Nécessite un réseau de pharmacies
Evaluation de l’état de santé Simple Influencée par plusieurs facteurs
Pilulier électronique Précis, quantifiable, calendrier des
prises, permet d’intervenir
Coûteux, distorsions par l’effet des interven-
tions, maniement incorrect, peut troubler la
routine de la prise de médicaments
Mesure de marqueurs physiologiques
(p. ex. tension artérielle)
Objective, simple Influencée par plusieurs facteurs
Journal de patient Minimise les défaillances de la mémoire Manipulable, peut se remplir rétrospective-
ment, dispendieux
Rapport d’autres professionnels de la santé Simple Perception faussée
Tiré d’Osterberg (2005) [13]; *méthode directe

18
pharmaJournal 14 | 7.2010
Pharmazie und Medizin · Pharmacie et médecine
traitement [12]. L’évaluation de l’adhé-
sion au traitement doit prendre en compte
ces obstacles et chercher un moyen d’y
remédier.
Diagnostiquer une non-adhésion
thérapeutique
Il n’existe pas à l’heure actuelle d’«étalon-
or» du diagnostic de la non-adhésion
thérapeutique universellement reconnu
[12,13]. On applique donc différentes
méthodes d’évaluation plus ou moins
adaptées au domaine d’utilisation. Les
différents outils ont tous leurs avantages
et leurs inconvénients (voir tableau 1).
Ainsi, la définition de l’adhésion diffère
entre les différents groupes de patients,
voire au sein d’un même groupe, ce qui
rend la comparaison des prévalences de la
non-adhésion plus difficile.
Les situations rencontrées dans la
pratique (vignette 1–2) montrent com-
ment le personnel soignant ou les méde-
cins peuvent détecter la non-adhésion
thérapeutique. Nous présentons ensuite
brièvement des exemples de méthodes et
esquissons l’instauration d’une analyse
de routine de l’adhésion dans la clinique
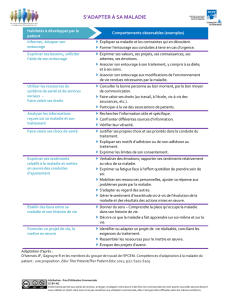
(voir Fig. 1).
Vignette 1
Monsieur M., 25 ans, sous dialyse depuis
trois ans, se présente régulièrement à sa
séance en état d’hyper-hydratation avec
une forte concentration de phosphates
dans le sang. Son médecin traitant l’a in-
formé des répercussions possibles de son
importante prise de poids entre les
séances de dialyse sur son système car-
dio-vasculaire ainsi que de son taux élevé
de phosphates plasmatiques sur la calcifi-
cation des vaisseaux et des tissus mous et
sur son métabolisme osseux. Le patient
ne semble toutefois pas prendre ces re-
commandations au sérieux en réduisant
sa consommation de liquides et en pre-
nant l’agent d’agglutination du phos-
phate qui lui a été prescrit. Interrogé à ce
sujet, il affirme pourtant suivre à la lettre
les prescriptions.
Dans ce cas, les indications relatives à
l’adhésion thérapeutique varient et se
contredisent selon la méthode d’évalua-
tion utilisée. L’évaluation directe basée sur
des paramètres mesurables (hyper-hydra-
tation, élévation du taux plasmatique)
laisse penser à une non-adhésion tandis
que le récit du patient, auto-rapport ou
évaluation indirecte, parle en faveur d’une
adhésion parfaite au traitement.
La mesure de la concentration des
principes actifs dans le sang ou l’urine est
avec l’observation (quotidienne) de la
prise des médicaments, la seule mesure
directe d’évaluation de l’adhésion au trai-
tement. Ces méthodes directes sont
considérées comme objectives et relative-
ment fidèles. Les facteurs de distorsion à
exclure sont: les variations du métabo-
lisme, la prise médicamenteuse qui aug-
mente quelques jours avant une consulta-
tion médicale et la non-observation du
fait que le médicament a bien été pris [13].
Parallèlement à ces méthodes de mesure
directes, on trouve les méthodes indi-
rectes, comme l’auto-rapport du patient
(voir tableau 1). Cet auto-rapport du pa-
tient est un moyen facile d’évaluation,
dont l’utilisation systématique est recom-
mandée dans la clinique [12] en dépit de
l’absence d’uniformité des données rela-
tives à la sensibilité, à la spécificité et à la
corrélation avec les résultats [14–18] ainsi
que des distorsions dues à des réponses
socialement acceptables ou à une mé-
moire défaillante [12]. Les distorsions
dues aux réponses socialement accep-
tables peuvent être minimisées en évitant
d’introduire des valeurs dans l’interroga-
toire [1,12]. Les défaillances de la mé-
Figure 1: Méthodes de mesure de l’adhésion thérapeutique
Tiré d’Osterberg (2005) [13]; *méthode directe

pharmaJournal 14 | 7.2010
19
Pharmazie und Medizin · Pharmacie et médecine
moire peuvent être évitées en ne remon-
tant pas trop loin dans le temps [12]. Ces
techniques rendent la non-adhésion auto-
rapportée plus fiable. Dans le cas présenté,
il peut se révéler utile d’évaluer plus
précisément le degré d’adhésion théra-
peutique dans un entretien approfondi,
de discuter de l’utilisation d’un pilulier
électronique, d’évaluer les facteurs qui
influent sur l’adhésion et d’y répondre par
un soutien adéquat. Nous conseillons
l’utilisation d’un pilulier électronique,
considéré comme très fiable, qui enre-
gistre en continu les ouvertures du flacon
et affiche les informations sous forme
graphique [19]. En plus de la détection du
problème, le pilulier électronique peut
aussi servir de soutien efficace de l’adhé-
sion thérapeutique [20].
Vignette 2
A chaque consultation au service de
néphrologie, la tension artérielle de Ma-
dame F., 45 ans, qui a reçu une greffe du
rein il y a douze ans, est trop élevée. Cette
hypertension est traitée par un IECA, un
bêta-bloquant et un diurétique au dosage
maximal. Le médecin traitant pense – en
excluant toute cause organique pour ex-
pliquer l’absence de baisse de sa tension –
que la patiente souffre du phénomène
«blouse blanche» ou ne prend pas ses
médicaments correctement. Madame F.
dit se porter très bien.
La vignette 2 correspond à une situa-
tion où le médecin traitant suspecte une
non-adhésion au traitement en raison des
chiffres trop élevés de la tension artérielle.
La mesure de la réponse clinique à un
traitement peut être influencée par de
nombreux facteurs indépendants de l’ad-
hésion thérapeutique (p.ex. la métabolisa-
tion des médicaments) [13]. Bien que
considérés comme non fiables, les rap-
ports du personnel soignant n’augmen-
tent pas moins avec le nombre accru
d’évaluations (similaires) [17]. Dans ce cas
aussi, une analyse approfondie de l’adhé-
sion qui identifie les facteurs d’influence
et en discute dans un entretien ouvert,
positif et dépourvu de tout jugement de
valeur est nécessaire (principes de l’entre-
tien motivant ciblé sur le patient [21,22]).
Analyse de l’adhésion clinique
L’analyse de l’adhésion thérapeutique
doit être intégrée systématiquement et de
manière aussi efficace que possible dans
la pratique quotidienne. Compte tenu de
l’état actuel des connaissances, nous
conseillons de procéder en deux étapes
(voir Fig. 1). La première étape sert de
screening et peut être utilisée systémati-
quement par le personnel de santé chez
tous les patients lors de l’anamnèse d’en-
trée. La deuxième étape consiste en une
évaluation de l’adhésion approfondie, qui
est utilisée par le personnel soignant dû-
ment formé chez les patients dont on
suspecte une non-adhésion et qui dé-
bouche sur un soutien à l’adhésion théra-
peutique.
Première étape: screening d’adhésion
Pour le screening d’adhésion, on utilisera
l’auto-rapport du patient en tant qu’éva-
luation orale ou écrite [12] complété de
données positives provenant d’autres
sources (p.ex. taux plasmatique, rapport
de tiers, réponse clinique au traitement).
Etant donné la faible sensibilité de ces
méthodes, toute suspicion de non-adhé-
sion, quelle qu’en soit la source, doit en-
traîner une analyse approfondie de l’ad-
hésion thérapeutique [17].
Deuxième étape: analyse approfondie
de l’adhésion
Pour cette analyse approfondie, on s’ap-
puiera sur l’auto-rapport du patient dans
le cadre d’un entretien ainsi que sur l’uti-
lisation d’un pilulier électronique. L’en-
tretien doit se concentrer sur le patient et
être motivant [21,22]. Le fait de prendre
du recul par rapport au comportement
inapproprié [1] et de reconnaître le défi
que représente l’adhésion au quotidien
est primordial [23]. La gestion quoti-
dienne de la prise des médicaments, la
reconnaissance du stress quotidien et la
discussion de mesures pratiques efficaces
sont des éléments-clés [23,24]. Se conten-
ter de fournir des informations sur la
maladie et le traitement est généralement
insuffisant [25].
Le pilulier électronique est efficace
car il enregistre de nombreuses informa-
tions consultables sur la prise des médi-
caments [26]. Il permet la représentation
graphique des résultats, qui peuvent en-
suite être discutés avec le patient [19],
l’identification précise du problème ainsi
que la promotion de l’auto-efficacité [20,
27]. L’auto-efficacité est un facteur déter-
minant du soutien de l’adhésion théra-
peutique. Cette analyse approfondie
conduit de l’évaluation au soutien de
l’adhésion thérapeutique. L’adhésion de-
vient alors l’une des étapes pour atteindre
l’objectif thérapeutique à long terme. z
Adresse de correspondance
Prof. Dr Sabina De Geest
Institut für Pflegewissenschaft, Universität Basel
Bernoullistrasse 28
4058 Basel
E-mail: [email protected]
Littérature: voir www.pharmaSuisse.org
1
/
4
100%