B05 - CAT devant une artériopathie des membres in férieurs chez le

B05 - 1
©
Valmi 2007
B05 - CAT devant une artériopathie
des membres in férieurs chez le diabétique
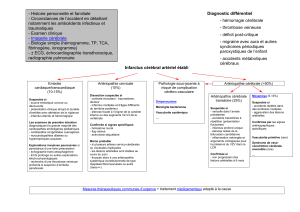
1. Données d u problème
Le diabète est la première cause d’amputation non accidentelle dont il multiplie le
risque par 15. Chez le diabétique non sélectionné, l’incidence à 4 ans des amputations
est de 2% et celle des ulcérations est de 10 %, Les facteurs de risque de ces amputations
sont: antécédent d’ulcération, âge, pression artérielle brachiale et tabagisme.
L’artériopathie athéroscléreuse du diabétique se distingue par un siège plus distal des
lésions, une atteinte plus fréquente des artères musculaires au premier rang desquelles
l’artère fémorale profonde, et l’existence d’une médiacalcose.
L’atteinte vasculaire du diabète comporte aussi une micro-angiopathie, différente de
l’artériopathie, qui favorise et aggrave l’ischémie tissulaire. Au niveau de l’œil, du rein
et de la peau, elle associe une dysfonction artériolocapillaire précoce et réversible puis
des lésions histologiques qui peuvent conduire vers la cécité, l’insuffisance rénale et
l’amputation. La micro-angiopathie prend également part dans la survenue d’une
neuropathie qui ellemême favorise les troubles trophiques par le biais de la diminution
de sensations douloureuses. La séquence clinique est souvent la suivante :
diabète => neuropathie => ulcération => infection => amputation.
Dans ces conditions, il convient d’évaluer le risque de trouble trophique de l’avant-pied
précocement même en l’absence de toute symptomatologie fonctionnelle.
2. Évaluation clinique
1. Téguments et pouls périphériques
Leur examen doit être systématique à chaque consultation en recherchant les signes
cliniques d’insuffisance artérielle: troubles des phanères, pulpes digitales ou coques
talonnières déshabitées, lenteur de recoloration de la semelle plantaire. On cherche des
microfissures des espaces interdigitaux, des hyperkératoses plantaires, des rhagades…
Si les pouls de chevilles sont abolis ou diminués, on complète cet examen par un recueil
des signaux Doppler et des pressions à la cheville. La réalisation d’un écho-Doppler
détaillé est à ce stade moins importante que l’examen précis de la cheville et du pied.

A03 - 2
©
Valmi 2007
2. Sensibilité
Elle est évaluée avec un monofilament. L’examen doit être attentif sur les zones
vulnérables de frottement et d’appui avec la chaussure
3. Claudication intermittente
Elle est moins fréquente en raison de la neuropathie et souvent plus atypique en raison
du caractère distal. Elle intéresse plus volontiers la partie basse du mollet ou la semelle
plantaire et peut se confondre ou s’intriquer avec des problèmes orthopédiques.
4. Douleur de décubitus
La douleur ischémique est minimisée voire non perçue du fait d’une neuropathie
sensitive.
Elle doit être différenciée des douleurs de neuropathie.
5. Troubles trophiques de l’avant-pied
Ils sont souvent accidentels ou secondaires à des microtraumatismes. Il faut distinguer
la gangrène sèche, momification noire d’un orteil avec sillon d’élimination, de la
gangrène humide qui est toujours infectée, avec rougeur, œdème, chaleur, exsudative et
pouvant en quelques heures mettre en jeu la survie du membre par propagation de cette
infection aux éléments de voisinage. Lorsque la lésion siège en regard d’une
articulation, on doit rechercher une ostéo-arthrite. Dans l’artériopathie diabétique,
l’escarre du talon est de très mauvais pronostic.
3. Examens complémentaire
Le mal perforant est plus fréquent mais son pronostic dépend d’une artériopathie
associée qui en aggrave le pronostic.
L’examen clinique peut être pris en défaut pour statuer sur l’état hémodynamique du
pied et c’est aux méthodes d’exploration de la microcirculation cutanée que l’on
s’adresse pour quantifier le degré d’ischémie: pression systolique digitale,
pléthysmographie digitale, laser-Doppler avec étude de la vaso-réactivité, TcPO2 en
décubitus et en position assise ou sous oxygène.

A03 - 3
©
Valmi 2007
4. Conduite à t e n i r
1. Déterminer le niveau de risque. Le principal moyen d’appréciation du risque de
trouble trophique est clinique et repose sur l’examen régulier itératif des pieds du
patient. Quatre niveaux de gravité croissante sont distingués (niveaux A, B, C et D,
cf T1).
2. Adapter la réponse au niveau de risque.
5. Conseils pour le patient diabétique
concernant les soins de pieds
1. Quotidiennement
Douche ou bain de pieds et examen minutieux des pieds par le patient ou son entourage.
Éviter de marcher pieds nus. Supprimer tout corps étranger des chaussures.
Lors du séchage :
• recherche des fissurations des commissures interdigitales,
• recherche des lésions hyperkératosiques (cors) interdigitales,
• recherche de meurtrissures interdigitales,
• recherche de zones hyperkératosiques plantaires, talonnières, bords
latéraux des pieds,
• séchage soigneux y compris interdigital pour éviter les lésions de
macération.
2. Mensuellement
Soins des ongles soit par l’entourage éduqué soit par pédicure :
• préférer le meulage des ongles au coupage à la pince, ce qui limite le
risque de plaie,
• meulage de la distalité de l’ongle,
• meulage de la surface de l’ongle qui permet de réduire l’épaississement et
le risque d’ongle incarné,
• meulage et ponçage des zones hyperkératosiques qui diminuent le risque
de fissurations et de rhagades.

A03 - 4
©
Valmi 2007
3. Trimestriellement
Examen clinique du pied et observation des chaussures par le médecin généraliste ou le
diabétologue :
• recherche de signe de souffrance cutanée en regard des zones de
contrainte et de frottement avec la chaussure,
• recherche d’infection, en particulier de mycoses, de zones
d’hyperkératose nécessitant une prise en charge immédiate,
• recherche de signes évocateurs d’une ischémie : allongement du temps de
recoloration capillaire, décoloration prolongée du pied à la verticalisation
du membre, déshabitation pulpaire ou de la coque talonnière ;
•
observation des chaussures : largeur, hauteur du talon, degré et mode
d’usure du talon et de la semelle, témoignant du niveau d’adaptation et
des nécessités de correction à apporter.
4. Annuellement
Bilan podologique lors d’une consultation multidisciplinaire:
• examen sur podoscope dépistant les troubles de statique du pied et prescription
d’orthèses plantaires, interdigitales ou de chaussures spéciales (Barouk
®
),
• recherche de troubles de la sensibilité superficielle (monofilament) et profonde,
• recherche de troubles articulaires,
• recherche de troubles vasculaires ischémiques : index de pression systolique de
cheville, pression du gros orteil.
À tout moment, la constatation d’une anomalie même indolore du pied
par le patient ou par son entourage,
doit conduire à la sollicitation d’un avis médical dans la journée.

A03 - 5
©
Valmi 2007
T1 - CAT devant une artériopathie des membres inférieurs chez le diabétique
selon le niveau de risque
Niveau de risque
A - Absence de neuropathie,
présence des pouls de
cheville, pas de trouble
trophique présent ni passé.
− Absence de micro-
angiopathie dans un
autre territoire : néphro-
pathie, rétinopathie.
− Diabète équilibré
(hémoglobine A1C < 7 %).
− Autres facteurs de risques
d’athérosclérose absents ou
contrôlés.
Éducation du patient. Insister sur l’hygiène si besoin en impliquant
l’entourage du patient, soins de pédicurie réguliers
Examiner les pieds aussi souvent que la prise de
la pression artérielle, et examiner systématiquement tous les
items cités au niveau A.
À ce stade le diabétologue doit être consulté
régulièrement.
Vérifier que le traitement est adapté. Un inhibiteur de
l’enzyme de conversion est-il nécessaire ? La pression
artérielle et les autres facteurs de risque d’athérosclérose
sont-ils contrôlés ?
Vérifier le caractère effectif des mesures du niveau A.
B Présence d’au moins un des
items du niveau A et absence
de trouble trophique ulcéré
présent ou passé
Un médecin podologue doit être consulté préventivement:
semelles, pédicurie, renforcement de l’hygiène et
examen quotidien des pieds par le patient ou son entourage
Prendre la pression systolique du gros orteil (PSgo) et si la
pression est ) 70 mm Hg passer en niveau C. Vérifier le
caractère effectif des mesures du niveau B.
C Antécédent d’ulcération
OU PSgo* ) 70 mmHg
Un angiologue doit être consulté, et un écho-Doppler doit être
effectué. Un chaussage spécialisé est impératif avec orthèses
interdigitales si nécessaire. Si PSgo ) 30 mm Hg, il s’agit d’un
équivalent d’ischémie critique : passer en niveau D.
Devant un trouble trophique même millimétrique, vérifier le
caractère effectif des mesures du niveau C.
D Présence d’une ulcération OU
PSgo ) 30 mmHg Un quadruple avis diabétologique, podologique,
angiologique et chirurgical associé est nécessaire. Diabète :
métabolisme, rein, oeil, révision des prescriptions
thérapeutiques.
Bilan podologique : infection, atteinte ostéoarticulaire, soins
locaux par une infirmière spécialisée, antibiothérapie. Bilan
angiologique : inventaire de l’athérome, artériopathie proximale
(écho-Doppler), autres facteurs de risque, quantification du degré
d’ischémie du pied : pression du gros orteil et TcPO2.
Avis chirurgical vasculaire : débridement, revascularisation,
amputation ?
PSgo* = pression systolique du gros orteil
1
/
5
100%