CONGRÈS
41
La Lettre du Sénologue - n° 1 - juin 1998
congrès de Saint-Gall, un autre congrès consacré
au cancer du sein.
Lors de ce congrès annuel, se voulant volontaire-
ment pratique et didactique, ont été abordés des thèmes
proches de ceux vus à Saint-Gall.
On retrouve notamment la génétique, avec ses difficultés de
prise en charge, les lésions de carcinome in situ, avec les
efforts de classification et de compréhension de la biologie,
l’importance des marges d’exérèse et de la radiothérapie post-
chirurgicale. La discussion concernant le traitement hormonal
substitutif a également sa place, dans une ambiance de prudence
et d’attente face aux progrès de l’industrie pharmaceutique. On
retrouve la très actuelle question du traitement de l’aisselle,
d’autant plus importante que les cliniciens seront confrontés de
plus en plus souvent à de petites tumeurs. La technique du
ganglion sentinelle est réexpliquée par son promoteur. C’est le
docteur K.B. Clough (Institut Curie, Paris) qui nous en rapporte
les points essentiels.
GÉNÉTIQUE ET CANCER DU SEIN
Environ 5 % des cancers du sein sont liés à une prédisposition
génétique. La prise en charge des patientes chez lesquelles une
mutation a été diagnostiquée reste très controversée. Le
M. Cobleigh a rappelé que, dans ce cas, le risque d’apparition
d’un cancer du sein est de 90 %, la moitié de ces cancers sur-
venant avant l’âge de cinquante ans. De plus, 20 à 40 % de ces
patientes vont développer un cancer de l’ovaire et 60 % un
cancer du sein bilatéral. La mastectomie et l’ovariectomie pro-
phylactiques ont été très largement proposées, en particulier
aux États-Unis. Cependant, cette chirurgie “préventive” est
extrêmement mutilante et n’est pas infaillible. La mastectomie
sous-cutanée laisse en place une partie de la glande mammaire.
Pour certains, la réduction du risque d’apparition d’un cancer
du sein serait de 90 % après mastectomie sous-cutanée. Pour
d’autres, cette chirurgie prophylactique n’aurait de bénéfice
que chez les patientes jeunes. Enfin, les séquelles (fonction-
nelles, sexuelles, psychologiques) sont mal étudiées. Seules les
études prospectives permettront de quantifier le bénéfice de
cette chirurgie prophylactique. Le Dr T. Frank a développé les
avantages et les inconvénients du “testing” génétique, celui-ci
ne devant être effectué qu’après un conseil génétique appro-
prié, permettant un calcul de la probabilité d’être porteur du
gène. Par ailleurs, la recherche d’une mutation ne se conçoit
que si le diagnostic est fiable et s’il a des conséquences en cas
de positivité. Devant une patiente porteuse d’une mutation,
l’alternative actuelle est soit une surveillance angoissante très
rapprochée, dont la fréquence et les modalités ne sont pas défi-
nies, soit une chirurgie mutilante. Beaucoup d’espoirs portent
sur les essais de chimioprévention en cours, en particulier avec
le tamoxifène : on pourrait ainsi disposer d’un agent thérapeu-
tique efficace et non mutilant. Enfin, il est
probable que d’autres gènes de prédisposition
existent : devant une histoire familiale haute-
ment évocatrice, la négativité de la recherche d’une mutation
BRCA1 et BRCA2 ne permet pas d’éliminer formellement le
diagnostic de prédisposition.
CARCINOMES INTRACANALAIRES ET CANCERS
INFRACLINIQUES
Il y a vingt ans, 1 % des cancers étaient diagnostiqués au stade
de cancer intracanalaire. Actuellement, aux États-Unis, ce taux
est de 20 %. De plus, un grand nombre de lésions infiltrantes
sont diagnostiquées au stade infraclinique. Cet ensemble de
lésions pose des problèmes médicaux et de santé publique spé-
cifiques.
Histologie – biologie
Plusieurs classifications histologiques des carcinomes intraca-
nalaires sont actuellement proposées. En amont, il existe
cependant diverses lésions regroupées sous le terme général
d’hyperplasies canalaires atypiques. La limite entre les hyper-
plasies canalaires atypiques et certains carcinomes intracana-
laires est difficile à établir. Le Dr S. Tavassoli a proposé une
nouvelle classification des proliférations canalaires pré-inva-
sives qui regrouperait les hyperplasies intracanalaires, les
hyperplasies intracanalaires atypiques et les carcinomes intra-
canalaires sous le terme générique de “ductal intraepithelial
neoplasia” (DIN). Cette classification aurait l’avantage
d’homogénéiser la terminologie en distinguant trois types de
DIN : les DIN1 correspondant aux hyperplasies intracana-
laires, hyperplasies atypiques et carcinomes intracanalaires de
bas grade, les DIN2 correspondant aux carcinomes intracana-
laires de grade 2, et les DIN3 correspondant aux carcinomes
intracanalaires de grade 3. Pour certains, les carcinomes intra-
canalaires de bas grade se comporteraient comme des hyper-
plasies intracanalaires atypiques et pourraient ne pas nécessiter
d’irradiation postopératoire. Cependant, l’exérèse complète
des lésions est recommandée, avec analyse de la totalité des
berges après encrage. Dans la décision thérapeutique, l’exten-
sion des lésions interviendrait également, les lésions étendues
étant à haut risque de récidive en l’absence d’irradiation post-
opératoire.
La biologie de ces lésions constitue un nouveau sujet de
recherche (P. Steeg). Les hyperplasies et certains carcinomes
intracanalaires ne sont pas nécessairement les précurseurs
directs d’un cancer infiltrant, mais pourraient permettre
d’identifier des patientes pour lesquelles les cellules épithé-
liales ont acquis une altération moléculaire qui faciliterait le
développement ultérieur d’un cancer du sein. En effet, aucune
démonstration formelle de la filiation directe entre lésions pré-
15eConférence internationale de cancérologie
mammaire
Orlando, 26-28 février 1998
À
n°1 21/04/04 10:03 Page 41

CONGRÈS
42
La Lettre du Sénologue - n° 1 - juin 1998
cancéreuses et cancer infiltrant n’a été faite. Les études de bio-
logie moléculaire tentent actuellement de vérifier si certains
marqueurs moléculaires présents en cas de cancer du sein (p53,
C-erb B2, récepteurs hormonaux) sont également retrouvés
dans ces lésions précancéreuses. Ainsi, des études prélimi-
naires ont montré qu’il existait une surexpression de p53 et de
C-erb B2 dans les carcinomes intracanalaires de haut grade.
Cette surexpression ne serait pas retrouvée dans les formes de
bas grade et les hyperplasies atypiques, qui constitueraient un
groupe différent sur le plan biologique et histologique. Tout
semble donc indiquer qu’il existe une grande hétérogénéité des
carcinomes intracanalaires. Le traitement de ces lésions
devrait donc prendre en compte cette hétérogénéité.
Le traitement des carcinomes intracanalaires repose sur une
meilleure connaissance histologique de l’extension des lésions.
Initialement, les carcinomes intracanalaires étaient considérés
comme des lésions multicentriques et multifocales. Leur traite-
ment reposait donc sur une mastectomie. Le Dr R. Holland a
rappelé que les carcinomes intracanalaires n’étaient pas multi-
centriques, mais qu’ils avaient une disposition segmentaire, les
lésions étant étendues le long d’un ou de plusieurs arbres
galactophoriques. Dans une étude historique, 141 pièces de
mastectomie avaient été analysées par tranches de sections
rapprochées : un seul cas montrait une disposition multicen-
trique et tous les autres cas avaient une disposition continue. Il
existe donc, dans la majorité des cas, un continuum lésionnel.
Quatre-vingt-dix pour cent des carcinomes intracanalaires peu
différenciés ont une distribution continue. Ce taux est de 70 %
en cas de carcinomes bien différenciés. Il peut donc exister des
intervalles sains (gaps). Cependant, dans plus de 80 % des cas,
ces gaps mesurent moins de 10 mm. Le carcinome intracana-
laire est bien une lésion unicentrique, qui cependant peut
s’étendre à une large partie du sein. L’appréciation de la qualité
de l’exérèse doit tenir compte de l’analyse précise des berges,
tout en connaissant l’existence de gaps. Un autre point impor-
tant développé par le Dr R. Holland est la corrélation entre
l’extension mammographique des microcalcifications et
l’extension histologique des carcinomes intracanalaires. Il est
maintenant bien établi que la mammographie sous-estime la
taille histologique. Cependant, dans 80 % des cas, la différence
est inférieure à 2 cm. Pour certains, cela pousse à proposer des
excisions larges des foyers de microcalcifications afin d’obte-
nir, en un temps, l’exérèse optimale des lésions.
Pronostic et traitement
La place de la radiothérapie dans le traitement des carcinomes
intracanalaires est discutée, en particulier outre-Atlantique. Le
Dr N. Wolmark (Pittsburgh) a rappelé les résultats de l’essai
majeur B17 du NSABP incluant des carcinomes strictement
intracanalaires. Il s’agit d’une étude prospective contrôlée
comparant deux bras de traitement : tumorectomie seule (groupe 1)
et tumorectomie suivie d’irradiation du sein (groupe 2).
Quatre-vingts pour cent de ces patientes présentaient une
tumeur de moins de 1 cm de diamètre. Le recul moyen de cet
essai est maintenant de 90 mois : les taux de survie globale
sont identiques dans les deux groupes. Cependant, les taux de
survie sans récidive sont de 60 % dans le groupe 1 et de 75 %
dans le groupe 2. Le taux de récidive locale est de 26 % dans
le groupe 1 et de 12 % dans le groupe 2. La moitié des réci-
dives du groupe 1 se fait sur le mode infiltrant. Ce taux est de
32 % dans le groupe 2. Les conclusions de cet essai sont en
faveur d’une radiothérapie systématique après traitement
conservateur d’un carcinome intracanalaire, puisqu’elle dimi-
nue le taux de récidive globale et le taux de récidive infiltrante.
Par ailleurs, l’étude des différents sous-groupes (type histolo-
gique, taille de la lésion) met en évidence un bénéfice à l’irra-
diation pour chacun d’entre eux. L’exposé du Dr B. Fowble
(Philadelphie) va dans le même sens, même sur des séries his-
toriques (essai NSABP B06, méta-analyse de Bradley). L’un
des objectifs des années à venir est d’identifier, parmi les car-
cinomes intracanalaires, les patientes dont le risque de récidive
après chirurgie limitée sans irradiation est très faible. Plu-
sieurs études, dont celles du Dr Silverstein, suggèrent que ce
pourrait être le cas des carcinomes intracanalaires de petite
taille, de bas grade et d’exérèse complète. D’autres études
rétrospectives vont dans le même sens ; néanmoins, seules les
études prospectives permettront de déterminer si la radiothéra-
pie peut effectivement être évitée dans certains cas de carci-
nomes intracanalaires à très faible risque de récidive.
Deux équipes européennes ont rapporté leur expérience :
l’équipe de Nottingham (Dr R. Blamey) a traité 364 carci-
nomes intracanalaires ; le recul moyen est de huit ans. Le trai-
tement des lésions de moins de 4 cm reposait sur une tumorec-
tomie large suivie d’irradiation, alors que les lésions plus éten-
dues étaient traitées par mastectomie. En cas de traitement
conservateur, des berges larges (> 1 cm) étaient requises.
Vingt-cinq récidives locales ont été observées, dont 18 étaient
infiltrantes, et 7 in situ. Six décès liés au cancer ont été observés.
L’Institut Curie (Dr K. Clough) a pris en charge 799 patientes
porteuses de microcalcifications malignes (étude rétrospective
portant sur trente ans). Quarante-deux pour cent des cas étaient
des lésions strictement intracanalaires, 25 % des lésions micro-
infiltrantes et 32 % des lésions infiltrantes. Plus de la moitié
des patientes ont eu un traitement conservateur ; une radiothé-
rapie a toujours été associée à la tumorectomie. La survie glo-
bale, tous groupes confondus, était de 97 % à cinq ans et de
90 % à dix ans, ce qui confirme l’excellent pronostic des can-
cers découverts par microcalcifications isolées. Par ailleurs, les
cancers micro-infiltrants et les cancers intracanalaires ont un
pronostic identique, puisque 98 % des patientes de ces deux
groupes sont en vie à dix ans. Le dépistage par mammographie
permet donc, en cas de microcalcifications malignes, de
découvrir des lésions à un stade où le taux de curabilité est
extrêmement élevé, sous réserve d’un traitement adapté.
Enfin, deux groupes extrêmement hétérogènes ont été redéfinis
(Dr F. Tavassoli, Washington).
❐Les carcinomes canalaires micro-infiltrants. Ils représente-
raient 1 à 5 % des cancers du sein. Plusieurs définitions ont été
successivement proposées : présence de quelques foyers infil-
trants, présence de foyers infiltrants représentant moins de
10 % de la surface totale de la tumeur. Actuellement, la plupart
n°1 21/04/04 10:03 Page 42

43
La Lettre du Sénologue - n° 1 - juin 1998
des équipes s’accordent à définir une lésion micro-infiltrante
par la présence d’un ou deux foyers d’infiltration dont la
somme n’excède pas 2 mm. F. Tavassoli a rapporté 38 cas cor-
respondant à cette définition. Aucun cas d’envahissement gan-
glionnaire n’est trouvé. Le suivi moyen de cette étude est
maintenant de sept ans ; aucune récidive locale, aucune méta-
stase n’a été observée (toutes les patientes avaient été traitées
par mastectomie). Cette étude, comme celle de l’Institut Curie,
confirme, sous réserve d’une définition histologique stricte,
que les carcinomes micro-infiltrants constituent un groupe de
pronostic probablement très semblable à celui des carcinomes
intracanalaires.
❐Les carcinomes lobulaires in situ : de nombreuses défini-
tions ont été successivement proposées. Les carcinomes lobu-
laires in situ intéressent le plus souvent des femmes jeunes. Il
s’agit de lésions véritablement multicentriques, intéressant plu-
sieurs quadrants du sein, et bilatérales dans 40 à 60 % des cas.
Sur le plan histologique, les lobules sont envahis par des cel-
lules tumorales qui ne franchissent pas la basale. Il existe par-
fois un envahissement rétrograde des canaux. Des études histo-
riques, après biopsie des carcinomes lobulaires in situ (Haa-
gensen, Rosen) ont montré qu’avec un suivi de 10 à 25 ans, le
risque de cancer ultérieur est nettement plus élevé que dans la
population générale, allant de 10 à 25 %. Cependant, les can-
cers observés ultérieurement peuvent apparaître indifférem-
ment dans le sein biopsié ou dans le sein controlatéral. Ces
constatations sont responsables du traitement par mastectomie
bilatérale de ces carcinomes lobulaires in situ depuis de nom-
breuses années. Il est maintenant admis par tous que cette
lésion doit être considérée davantage comme un facteur de
risque d’apparition ultérieure d’un cancer du sein que comme
une lésion véritablement précancéreuse. La plupart des
équipes optent pour une surveillance, et la mastectomie bilaté-
rale est pratiquement abandonnée. L’appellation de néoplasie
lobulaire a été proposée (Dr F. Tavassoli) ; elle serait subdivi-
sée en trois types en fonction de l’extension des lésions et de la
distension des lobules par les cellules tumorales.
CANCER DU SEIN ET THS
Une session entière a été consacrée à ce sujet : on en retiendra
la grande prudence des orateurs. Le Dr M. Cobleigh (Chicago)
a rappelé la situation aux États-Unis : le THS est largement
prescrit dans la population générale des femmes ménopausées.
Une campagne médiatique très importante a insisté sur ses
effets bénéfiques. Certaines patientes ayant été traitées pour
cancer du sein sont donc demandeuses d’un THS, d’autant
qu’un grand nombre d’entre elles sont traitées par tamoxifène,
ce qui peut aggraver certains symptômes de la ménopause
(bouffées de chaleur par exemple). Elle a rappelé les effets
prolifératifs in vitro des estrogènes, mais également des pro-
gestatifs, qui sont plus largement prescrits, bien qu’aucune
preuve formelle de leur innocuité après cancer du sein n’ait été
publiée. De même, le Dr M. Abeloff (Baltimore) a insisté sur
les résultats de la méta-analyse du Lancet en 1997 : si la prise
d’un THS réduit le risque cardiovasculaire et osseux et améliore
la symptomatologie clinique, elle augmente probablement
l’incidence de cancer du sein. Cette augmentation du risque est
d’autant plus importante que le traitement a été prescrit pen-
dant longtemps : le risque relatif diminuerait à l’arrêt du traite-
ment et disparaîtrait complètement cinq ans après la fin du
THS. Les risques potentiels du THS chez les patientes ayant
déjà été traitées pour un cancer du sein sont donc d’une part
l’activation de cellules tumorales résiduelles, d’autre part le
risque d’apparition d’un cancer du sein controlatéral. Enfin, il
a rappelé que les quelques études disponibles sur THS et can-
cer du sein sont très critiquables compte tenu du peu de
patientes incluses, de leur hétérogénéité et de leur caractère
rétrospectif. Une seule étude prospective est actuellement en
cours au M.D. Anderson Cancer Center (Dr Vassilopoulo-
Sellin) : il s’agit d’un essai randomisé comparant, chez les
patientes ménopausées ayant été traitées pour cancer du sein,
une estrogénothérapie et un placebo. Le Dr M. Cobleigh a
annoncé l’initiation d’un essai ECOG, qui va débuter dans
l’année. Son objectif est de démontrer la faisabilité d’un THS
chez les patientes par ailleurs traitées par tamoxifène pour can-
cer du sein, et d’évaluer l’interaction entre le TAM et le THS.
Les patientes incluses seront randomisées entre un THS com-
portant une estrogénothérapie associée à de l’acétate de
médroxyprogestérone et un placebo. Toutes ces femmes
seront, par ailleurs, traitées par tamoxifène. Enfin, tous les
auteurs ont insisté sur le traitement alternatif au THS, qu’il
s’agisse du traitement des différents symptômes de la méno-
pause, surtout des nouvelles molécules qui ont vu ou vont voir
le jour prochainement (raloxifène, phytoestrogènes, etc.). Si
ces nouveaux produits permettent d’obtenir les mêmes effets
bénéfiques que le THS sans avoir ses effets négatifs sur le
sein, il est probable que les études randomisées qui sont actuel-
lement évoquées seront plus difficiles à mener.
CANCERS INFILTRANTS - TRAITEMENT DE L’AISSELLE
Le curage axillaire doit-il être pratiqué systématiquement en
cas de cancer du sein ?
Actuellement, il est toujours réalisé, car l’envahissement axil-
laire constitue un facteur pronostique majeur. D’autre part, le
traitement de l’aisselle (par curage ou radiothérapie) réduit le
risque de récidive locale et, pour certains, le risque de méta-
stases. Cependant, le curage est source de complications pré-
coces (lymphocèles) et tardives (douleurs, raideur de l’épaule,
paresthésies) non négligeables. De plus, l’extension du dépis-
tage fait que la taille moyenne des cancers du sein décroît : un
grand nombre de curages axillaires sont indemnes d’envahisse-
ment. La morbidité du curage semble alors peu justifiable.
Afin de réduire le nombre de curages axillaires, deux voies
sont actuellement à l’étude.
Définition d’une population à très faible risque
d’envahissement ganglionnaire
En cas de cancer infiltrant de moins de 10 mm, le taux de gan-
glions atteints (N+) varie selon les séries de 3 à 30 %. Le Dr
K. Bland a rapporté une série de 931 cas < 10 mm. Dix-huit
pour cent de ces patientes étaient N+ (9,8 % si < 5 mm ;
19,4 % si < 10 mm). Ce taux élevé ne permet donc pas de
“faire l’impasse” sur le curage axillaire pour toutes les petites
n°1 21/04/04 10:03 Page 43

CONGRÈS
44
La Lettre du Sénologue - n° 1 - juin 1998
* Présentation des premiers résultats de l’essai TAM prévention de B. Fisher pour les “femmes à risque” de
cancer du sein, après 3 ans d’utilisation : on observe moitié moins de cas de cancer du sein dans le groupe traité
que dans le groupe témoin, avec, en contrepartie, chez les femmes de plus de 50 ans, davantage de cancers de
l’endomètre et de troubles thrombo-emboliques ; cette augmentation des effets secondaires n’est pas retrouvée
chez les femmes de moins de 50 ans. À noter que les cancers présentés seraient de plus mauvais pronostic (RH-).
* Intérêt dans la même indication d’un nouvel anti-estrogène, le raloxiphène (moins d’effets secondaires), effet
de prévention à confirmer néanmoins par des essais randomisés.
* Confirmation de l’intérêt d’une chimiothérapie avec anthracyclines en situation adjuvante : serait-ce la fin du
CMF ?
* Confirmation en situation ajduvante pour les patientes N+ de la supériorité du FEC 100 sur le FEC 50, à la
fois pour la survie sans récidive et pour la survie globale.
* Enfin, on reparle de la radiothérapie de paroi, post-mastectomie, comme facteur influençant à la fois le
contrôle local et la survie.
N. Dohollou
Compte rendu de l’ASCO dans le prochain numéro de La lettre du Sénologue.
tumeurs. Dans une deuxième étude, le Dr K. Bland a réalisé un
modèle qui permet de prédire l’envahissement ganglionnaire
en fonction de trois paramètres : âge (< ou > 40 ans), taille
(< ou > 5 mm) et grade SBR (I vs II et III). En appliquant ce
modèle rétrospectivement à une série multicentrique de
2 185 patientes présentant un cancer du sein de moins de
10 mm, il démontre que le risque d’envahissement ganglion-
naire est négligeable lorsque les trois paramètres sont favo-
rables. Le curage axillaire est, dans ce cas, inutile et devrait
être évité. Dans les autres cas, un curage axillaire reste indi-
qué, surtout lorsque deux ou trois paramètres défavorables sont
présents.
Le Dr R. Blamey (Nottingham) a proposé un autre index pro-
nostique, qui repose également sur le volume tumoral et le
grade histologique, mais propose de réaliser un “picking” gan-
glionnaire de quatre ganglions de la partie basse de l’aisselle :
lorsque l’index pronostique est favorable et que le picking ne
montre pas d’envahissement ganglionnaire, aucun autre traite-
ment de l’aisselle n’est réalisé. Dans le cas contraire, il pro-
pose alors une radiothérapie axillaire.
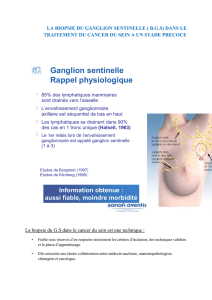
Étude du ganglion sentinelle
Cette approche se développe très rapidement. Le Dr A. Giuliano
(Santa Monica), qui en a été le promoteur, en a rappelé les
principes : chaque région du sein se drainerait dans un gan-
glion spécifique dit “sentinelle”. Ce ganglion sentinelle serait
le premier envahi, les autres ganglions de l’aisselle étant
atteints secondairement.
Ainsi, en cas de cancer infiltrant du sein, le repérage et l’analyse
du seul ganglion sentinelle permettraient, lorsqu’il est indemne,
d’éviter un curage complet de l’aisselle. Deux techniques de
repérage sont actuellement proposées : l’injection dans la
tumeur d’un colorant lymphotrope (lymphazurin) ou d’un col-
loïde marqué au technetium, qui nécessite alors une lymphos-
cintigraphie préopératoire et une sonde peropératoire. Le Dr A.
Giuliano a réalisé plus de 400 prélèvements de ganglion senti-
nelle, en utilisant essentiellement un colorant. Le ganglion sen-
tinelle était retrouvé dans 70 % des cas. La valeur prédictive
négative du ganglion sentinelle était de 96 %. Plus récemment,
en utilisant des techniques d’immunohistochimie et en réali-
sant plusieurs coupes sur le ganglion sentinelle, ce taux s’éle-
vait à 99 %. Il s’agit cependant d’une technique délicate qui
nécessite des opérateurs entraînés à la chirurgie axillaire et
dont tous les auteurs ont précisé qu’elle nécessitait une période
d’apprentissage approfondie afin d’éviter l’écueil que consti-
tue le “picking” d’un ganglion non sentinelle. Les indications
du prélèvement de ganglion sentinelle sont les tumeurs de
moins de 4 cm, sans envahissement clinique de l’aisselle, et
situées dans les quadrants externes (la mise en évidence du
ganglion sentinelle semblant plus difficile pour les tumeurs
internes ou centrales).
Le Dr U. Veronesi (Milan) a également rapporté l’expérience
de l’Institut Européen d’Oncologie : en utilisant systématique-
ment une lymphoscintigraphie préopératoire et une sonde per-
opératoire, la recherche du ganglion sentinelle serait simplifiée.
Sur une série de 361 cas, le ganglion sentinelle était retrouvé
dans 99 % des cas. La concordance entre l’envahissement du
ganglion sentinelle et le résultat du curage était de 96 %.
Les cas discordants correspondaient à des cancers multifocaux ou
à des lésions avec invasion vasculaire. Enfin, dans 40 % des cas
d’envahissement axillaire, seul le ganglion sentinelle était atteint.
Il semble que le ganglion sentinelle soit une technique extrê-
mement prometteuse. Un certain nombre de points restent à
éclaircir (type de marquage, indications, intérêt de l’extempo-
rané et de la recherche de micrométastases). Enfin, la courbe
d’apprentissage impose de réaliser un grand nombre de tests
avant d’utiliser la technique en pratique courante.
Brèves de l’ASCO
16-19 mai 1998, Los Angeles
Ces deux congrès ont été volontairement détaillés, car ils
apportent à eux deux une synthèse très complète et actuelle
des questions en sénologie en 1998.
n°1 21/04/04 10:03 Page 44
1
/
4
100%