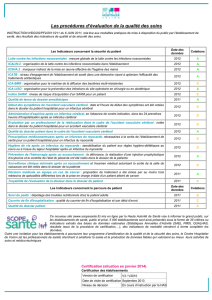
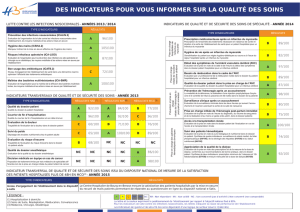
e n t r

entretien
* Clinique neurologique,
université de Heidelberg, Allemagne.
** Service de neurologie,
hôpital Lariboisière, Paris.
K. Vahedi W. HackeS. Schwab
Katayoun Vahedi : L’infarctus sylvien malin
(MCA) est associé à une forte mortalité précoce
(jusqu’à 80 %) du fait d’une augmentation
rapide de la pression intracrânienne par l’œ-
dème ischémique. L’aggravation clinique pro-
gressive et rapide survient durant les premiers
jours de l’accident cérébral. Quels sont pour
vous les meilleurs critères diagnostiques d’une
évolution “maligne” de l’infarctus sylvien
étendu ?
Werner Hacke et Stephan Schwab : Le diagnos-
tic d’infarctus sylvien malin peut être fait clinique-
ment et radiologiquement. Cliniquement, les
patients ont une hémiplégie massive, avec déviation
de la tête et des yeux. Le score du NIH est habituel-
lement supérieur à 20 points. La cause est une occlu-
sion de la terminaison carotide ou du premier seg-
ment de la sylvienne. Dans près de 20 % des cas, les
patients ont une dissection carotide avec occlusion
embolique de l’artère sylvienne.
Plus tard, entre le 2eet le 4ejour post-AVC survient
l’engagement transtentoriel. Le scanner cérébral
montre une hypodensité précoce étendue sur plus de
50 % du territoire de l’artère sylvienne. Ce signe est
un bon prédicteur d’un très mauvais pronostic avec
une mortalité atteignant 85 % des patients si le seul
traitement médical est employé. Après la 24eheure,
la compression du ventricule homolatéral et l’impor-
tance du déplacement des structures médianes sont
de bons marqueurs d’un œdème cérébral postisché-
mique progressif. Le développement très précoce
d’un œdème périfocal dans les premières 24 heures
signale probablement une évolution maligne. Le
signe de l’artère sylvienne hyperdense témoigne
d’une occlusion du segment M1 de la sylvienne, bien
que la sensibilité de ce signe ne soit pas très élevée.
Les nouvelles techniques d’IRM de diffusion (DWI)
et de perfusion (PWI) ont permis des avancées consi-
dérables dans la connaissance de la physiopatholo-
gie et des signes ultraprécoces de l’ischémie céré-
brale. Dans les modèles animaux, il a été montré que
la DWI détectait une augmentation de la diffusion de
l’eau dans le tissu cérébral et que cela constituait un
marqueur de lésions cellulaires cytotoxiques de l’œ-
dème potentiellement irréversibles dans les minutes
suivant l’occlusion d’une artère, et les premières
études cliniques ont confirmé ce résultat. On pense
que la DWI montre la zone de lésion ischémique irré-
versible, c’est-à-dire le cœur de l’infarctus, tandis
que la taille et l’étendue de la zone hypoperfusée
sont montrées par la PWI. Le mismatch entre ces
deux zones, l’anomalie de perfusion étant plus éten-
due que l’anomalie de diffusion, pourrait représenter
la pénombre ischémique, qui potentiellement peut
être sauvée en cas de reperfusion précoce. Bientôt,
DWI, PWI et ARM faits en routine à la phase aiguë de
l’ischémie cérébrale remplaceront les examens par
scanner X, apportant beaucoup plus d’informations
sur le mécanisme de l’occlusion artérielle, l’étendue
de la zone d’infarctus et de la zone à risque qui peut
être sauvée par une approche thérapeutique adap-
tée.
K.V. : Le traitement médical des infarctus syl-
viens malins reste très controversé. Certains
utilisent l’osmothérapie, la ventilation artifi-
cielle, ou l’hypothermie, alors que d’autres ont
une attitude attentiste. Quel traitement médi-
cal recommandez-vous pour traiter les patients
présentant un infarctus supratentoriel massif
ou un infarctus sylvien malin ?
W.H. - S.S. : C’est un sujet encore très débattu.
Dans notre service, nous ne recommandons pas les
traitements antiœdémateux classiques, que ce soit
les agents osmotiques ou la ventilation artificielle.
L’induction d’une hypothermie modérée peut être
bénéfique si une décompression chirurgicale n’est
pas possible. Les traitements conventionnels de l’hy-
pertension intracrânienne secondaire à un infarctus
cérébral sont la ventilation artificielle, l’osmothéra-
pie et les barbituriques. Leur efficacité est cepen-
dant remise en question. Pendant longtemps, l’hy-
Infarctus sylvien malin
et crâniectomie
Entretien avec les Prs
W. Hacke* et S. Schwab*
■
■
Questions posées par
K. Vahedi
**
134
Correspondances en neurologie vasculaire - n° 3 - Vol. II - juillet-août-septembre 2002
Lire aussi
la rubrique
“Éditorial” p. 103
Traduit de l’anglais par P. Amarenco, P. Garnier, P. Lavallée et M. Mazighi.

perventilation (avec pour objectif une pCO2à 25-
30 mmHg) était reconnue comme efficace pour dimi-
nuer temporairement la pression intracrânienne
(PIC) après l’intubation et le début de la ventilation
mécanique. Cette technique a été abandonnée en
raison du risque de diminution du flux sanguin céré-
bral donc d’aggravation de l’ischémie tissulaire en
cas de majoration de l’hypocapnie. L’utilisation pré-
coce de mannitol ou de glycérol peut paradoxale-
ment augmenter le déplacement de la ligne médiane
et aggraver l’œdème du fait de leur action sur le com-
partiment sain. Enfin, les barbituriques n’ont jamais
montré d’effet bénéfique dans le traitement des
lésions cérébrales sévères. Dans les séries neurochi-
rurgicales, la sédation prophylactique par barbitu-
riques n’a pas prouvé son efficacité dans les trauma-
tismes crâniens sévères. De plus, plusieurs études
ont montré que les barbituriques à forte dose pou-
vaient entraîner des effets secondaires graves
comme des hypotensions artérielles sévères et pro-
longées, des complications cardiovasculaires et des
infections sévères.
L’effet neuroprotecteur de l’hypothermie profonde
est connu depuis longtemps, mais son utilisation
dans le traitement des lésions neuronales a été
abandonné en raison de problèmes pratiques et de
l’existence d’effets secondaires graves (troubles du
rythme cardiaque, frissons, infections et anomalies
de la coagulation). Au cours des dix dernières
années, il a été montré que des hypothermies
légères (34 à 36 °C) ou modérées (28 à 34 °C) pou-
vaient prévenir les lésions cérébrales secondaires à
l’ischémie dans l’infarctus cérébral expérimental ou
dans d’autres modèles de lésions neuronales. Après
une ischémie cérébrale focale, la taille de l’infarctus
peut être diminuée jusqu’à 90 % par l’hypothermie
alors que l’hyperthermie aggrave les lésions tissu-
laires et le pronostic. Une hypothermie modérée
peut diminuer la PIC et la mortalité des patients
présentant un œdème cérébral postischémique
sévère. Ses principaux effets secondaires sont les
thrombopénies, les pneumopathies et l’augmenta-
tion de l’amylasémie et de la lipasémie. Nos résul-
tats préliminaires montrent que l’hypothermie
modérée a un effet bénéfique dans le traitement des
infarctus sylviens malins. Mais ces résultats devront
être confirmés dans un essai clinique randomisé et
l’effet de l’hypothermie précoce (dans les six pre-
mières heures) sur la taille finale de l’infarctus
devra être précisé.
K.V. : Des études d’observation incluant uni-
quement une grande série de patients de votre
centre à Heidelberg ont suggéré que l’hémicrâ-
niectomie décompressive avec durotomie per-
mettait de réduire la mortalité après un infarc-
tus de l’artère cérébrale moyenne (ACM),
notamment lorsque l’intervention est réalisée
précocement avant la 24eheure après l’installa-
tion de l’infarctus cérébral. Toutefois, l’évolu-
tion à long terme sur le plan du handicap et de
la qualité de vie des patients survivants reste
inconnue. À votre avis, pour quelles raisons la
prise en charge chirurgicale de l’infarctus syl-
vien malin est-elle aussi controversée et limitée
à si peu de centres ?
W.H. - S.S. : La décompression chirurgicale semble
être efficace en diminuant la pression intracrâ-
nienne et l’engagement transtentoriel, et en rédui-
sant la mortalité chez les patients avec un infarctus
sylvien malin. Depuis 1988, huit études, incluant un
total de 133 patients, ont été publiées. La mortalité
globale a été de 23,2 %, et la plupart des patients
avaient un index de Barthel supérieur à 60.
La technique chirurgicale habituellement utilisée
comprend l’exérèse d’un volet osseux de 12 cm de
diamètre (à savoir de l’os frontal, pariétal, temporal,
et des parties de l’écaille occipitale). La dure-mère
est d’abord fixée au bord de la crâniectomie, pour
prévenir le saignement extradural, puis ouverte. Un
patch dural biconvexe ajusté, fait de dure-mère
lyophilisée de cadavre ou de fascia temporal homo-
logue, est placé au niveau de l’incision. Bien que la
taille du patch dural soit susceptible de varier, les
patchs de 15 à 20 cm de longueur et de 2,5 à 3,5 cm
de largeur sont le plus souvent utilisés.
135
Correspondances en neurologie vasculaire - n° 3 - Vol. II - juillet-août-septembre 2002
entretien
Infarctus sylvien
malin
crâniectomisé
(collection du
Pr P. Amarenco).

Le moment idéal pour la chirurgie décompressive
reste débattu ; comme l’évolution clinique chez les
patients avec un infarctus cérébral massif (> à deux
tiers du territoire de l’ACM) est hautement prévi-
sible, il ne semble pas raisonnable d’attendre une
détérioration clinique pour diriger les patients vers
la chirurgie. Il faut prendre en compte le fait que plu-
sieurs heures peuvent s’écouler entre la décision du
traitement chirurgical et sa réalisation, alors que la
procédure chirurgicale nécessite 3 heures. De plus,
le patient est exposé au risque d’ischémie mésencé-
phalique qui aggrave considérablement l’état cli-
nique et l’évolution.
Nous recommandons une chirurgie dans les
24 heures après l’installation des symptômes si les
critères suivants sont présents : 1) des signes neuro-
radiologiques d’infarctus de l’ACM massifs ; 2) une
détérioration de l’état clinique depuis l’admission.
Occasionnellement, nous n’attendons pas la détério-
ration clinique initiale chez les patients avec un
infarctus de l’ACM complet. Nous n’appliquons pas
une limite d’âge rigide pour une chirurgie décom-
pressive, et nous avons tendance à nous fonder sur
l’état de santé et la condition sociale du patient
avant l’infarctus cérébral. Chez les patients avec un
infarctus touchant l’hémisphère dominant, le pro-
nostic (et plus particulièrement le déficit résiduel
probable) est discuté avec la famille, dans le but de
déterminer le point de vue du patient sur la survie
avec un handicap.
Toutefois, ces données reposent uniquement sur des
séries de cas en ouvert. L’évolution à long terme
concernant le handicap et la qualité de vie n’ont pas
été suffisamment précisées. De plus, les données
provenant d’essais randomisés ne sont pas dispo-
nibles. Ces deux derniers points rassemblés pour-
raient être la raison qui conduit certains centres à
ne pas proposer cette intervention salvatrice aux
patients avec un infarctus cérébral sévère. Toutefois,
les prochaines années, nous aurons des données
d’au moins deux essais randomisés actuellement en
cours aux États-Unis et en Allemagne. La qualité de
vie est un paramètre essentiel qui sera évalué dans
ces études.
K.V. : Existe-t-il des facteurs pronostiques pour
aider à prendre la décision d’un traitement chi-
rurgical chez les patients présentant un infarc-
tus sylvien malin tout en sachant qu’ils garde-
ront quand même un handicap ?
W.H. - S.S. : De toutes les études ouvertes, ce sont
les patients jeunes (moins de 50 ans), les patients
avec infarctus hémisphérique droit et ceux sans
comorbidité qui tirent significativement profit d’un
tel traitement. De plus, il faut garder en tête que le
handicap résiduel, évalué par l’index de Barthel et le
score de Rankin, n’est pas plus important que chez
un patient ayant présenté un infarctus sylvien de
taille moyenne.
K.V. : Il a été suggéré que le volume de l’infarc-
tus mesuré précocement en IRM de diffusion
pourrait être fortement prédictif de la survenue
d’un infarctus malin œdémateux et aider ainsi à
la sélection précoce des patients pour une telle
intervention, avant qu’ils ne développent une
hernie transtentorielle. À votre avis, ce critère
peut-il être utilisé en routine ou bien des études
supplémentaires sont-elles nécessaires?
W.H. - S.S. : Dans les études futures en IRM, la dif-
fusion et la perfusion notamment seront un outil
indispensable pour la sélection et la prise en charge
des patients présentant un infarctus sévère. À l’ave-
nir, plus d’interventions pourraient être réalisées en
se fondant sur ces mesures volumétriques. Quelques
études ont déjà montré la pertinence de l’IRM-diffu-
sion en tant que facteur prédictif d’un infarctus
hémisphérique sévère. Pour ces centres qui peuvent
utiliser l’IRM en urgence, la diffusion et la perfusion
remplaceront le scanner cérébral pour le diagnostic
de l’accident ischémique cérébral à la phase aiguë.
K.V. : Un essai contrôlé randomisé peut davan-
tage évaluer l’efficacité de telles procédures
thérapeutiques quand il existe des contro-
verses. En ce sens, recommanderiez-vous de
comparer une hémicrâniectomie décompres-
sive au traitement médical en cas d’infarctus
sylvien malin par un essai randomisé contrôlé ?
W.H. - S.S. : Un tel essai pose un dilemme incontes-
table. Bien sûr que plusieurs centres pratiquent
cette méthode depuis plus de 5 ou 6 ans et ont des
résultats positifs pour la plupart. Pour ces centres, il
est difficile de revenir à un essai randomisé de peur
de “sacrifier” un patient, simplement pour démon-
trer que le traitement neurochirurgical est supérieur
aux autres mesures thérapeutiques. Cependant, nous
et les autres avons l’impression qu’un essai rando-
misé est justifié spécialement pour convaincre les
neurochirurgiens dans l’optique d’apporter une
méthode de traitement relativement aisée aux
patients atteints d’infarctus sévères. Plusieurs essais
sont en cours en Europe et aux États-Unis, dont les
résultats paraîtront dans les deux prochaines années.
136
Correspondances en neurologie vasculaire - n° 3 - Vol. II - juillet-août-septembre 2002
entretien
1
/
3
100%