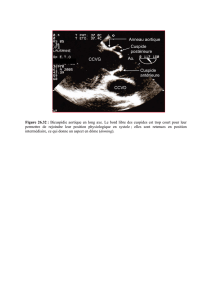
A b s t r a c t s s t

Abstracts
Abstracts
6
La Lettre du Cardiologue - n° 400 - décembre 2006
Étude ACTIVE W :
les anticoagulants sont gagnants
pour la brillation auriculaire
à risque thromboembolique
■Cette publication du Lancet concerne
la branche ACTIVE W du programme
ACTIVE : l’hypothèse de travail était une
non-infériorité de l’association aspirine
+ clopidogrel par rapport à une anticoagu-
lation orale efficace dans le cadre de la pré-
vention des complications vasculaires de la
fibrillation auriculaire (FA).
Six mille sept cent six patients présentant
une FA associée au moins à un facteur
de risque d’accident vasculaire cérébral
(AVC) ont été randomisés entre une
anticoagulation orale avec un INR souhaité
entre 2 et 3 (3 371 patients) et une association
d’aspirine (75 à 100 mg/j) et de clopidogrel
(75 mg/j) [3 335 patients]. Les deux groupes
avaient un score CHADS2 comparable. Les
complications vasculaires recensées pendant
le suivi incluaient tout premier AVC ou autre
accident embolique systémique, les infarctus
du myocarde et les décès vasculaires.
Au terme d’un suivi moyen de 1,28 an, l’étude
a été arrêtée prématurément en raison d’une
supériorité évidente de l’anticoagulation
orale : on observait alors 164 événements pour
le groupe anticoagulé (risque annuel 3,90 %) et
234 pour le groupe sous association aspirine
+ clopidogrel (risque annuel 5,60 %, risque
relatif 1,44 et p = 0,0003). La supériorité la plus
marquée de l’anticoagulation concernait les
AVC (risque relatif 1,72) et les autres embolies
systémiques (risque relatif 4,66). Lorsque l’on
fait la somme des complications vasculaires
et des hémorragies majeures, le traitement
anticoagulant maintient son avantage (risque
relatif 1,41 ; p < 0,0001).
Compte tenu des recommandations en vigueur
lors de l’étude, une majorité de patients étaient
anticoagulés avant leur inclusion (78 % pour
le groupe anticoagulant et 76 % pour le
groupe association aspirine + clopidogrel).
Les patients précédemment traités par
une anticoagulation efficace et laissés sous
anticoagulant après la randomisation ont
une tendance à une plus grande réduction
des complications et un moindre risque
hémorragique par rapport à ceux mis sous
anticoagulant à leur entrée dans l’étude.
>> Conclusion. Les résultats d’ACTIVE W
ne confirment pas l’hypothèse initiale
d’une non-infériorité de l’association
aspirine + clopidogrel par rapport à une
anticoagulation efficace dans le contexte
de FA avec un ou plusieurs facteurs de
risque thromboembolique. Il faut noter
que la mortalité est similaire pour les deux
groupes, et que les résultats favorables au
groupe anticoagulé concernent en priorité
les patients préalablement traités par une
anticoagulation efficace avant leur inclusion
dans l’étude.
À l’issue d’ACTIVE W, le traitement
anticoagulant efficace (INR 2 à 3) reste le
traitement de référence pour les patients
présentant une FA et au moins un facteur
de risque thromboembolique.
C. Adams, service de cardiologie, CH Argenteuil
>>> The ACTIVE Writing Group on behalf of the ACTIVE Inves-
tigators. Clopidogrel plus aspirin versus oral anticoagulation
for atrial brillation in the Atrial brillation Clopidogrel Trial
with Irbesartan for prevention of Vascular Events (ACTIVE W):
a randomised controlled trial. Lancet 2006;367:1903-12.
Rétrécissement aortique
en bas débit opéré : un nouveau
paramètre pronostique,
la brillation auriculaire
■Si l’on connaît l’impact pronostique
péjoratif sur la mortalité périopératoire
des rétrécissements aortiques (RA) serrés en
bas débit, d’une absence de réserve contrac-
tile, de gradients effondrés et d’une corona-
ropathie associée, aucune étude ne s’était
jusqu’à présent intéressée à la fibrillation
auriculaire (FA).
De 1988 à décembre 2003, 83 patients consé-
cutifs opérés pour un RA sévère (surface
< 1 cm2), avec une fraction d’éjection
ventriculaire gauche ≤ 35 %, ont été inclus
prospectivement dans cette étude menée à
Amiens. Ils ont été divisés en deux groupes
selon la présence (29 patients, 35 %) ou l’ab-
sence (54 patients, 65 %) de FA chronique
ou paroxystique préopératoire. Les patients
ayant une FA avaient tendance à être plus âgés
(72 ans contre 68 ans ; p = 0,07) et plus souvent
hypertendus (55 % contre 33 % ; p = 0,054). Le
suivi a été de 38 ± 28 mois.
La mortalité périopératoire globale a été de
12 %. Elle est plus importante pour le groupe
FA (24 %) que pour le groupe indemne de
FA (5,5 %) [p = 0,03]. En analyse multivariée,
la FA préopératoire, un âge > 75 ans et un
gradient moyen transaortique < 30 mmHg
représentent des facteurs pronostiques indé-
pendants de mortalité périopératoire (odds-
ratio : 7,5 et p = 0,03 pour la FA).
La survie globale à 5 ans est plus faible pour le
groupe FA : 47 % contre 77 % (p = 0,0017). Une
coronaropathie pluritronculaire associée au
RA et la FA préopératoire constituent deux
facteurs prédictifs indépendants de mortalité
globale et tardive.
>> Conclusion. Pour les patients porteurs
d’un RA en bas débit, l’authentification
d’une FA chronique ou paroxystique pré-
opératoire est associée à une augmentation
de la mortalité périopératoire et tardive. Ce
nouveau critère pronostique devrait donc
rejoindre les facteurs déjà reconnus (coro-
naropathie associée, gradients effondrés,
absence de réserve contractile, mismatch
possible sur petit anneau aortique, etc.)
pour l’évaluation individuelle du risque
opératoire de chaque patient concerné.
La présence de troubles du rythme auriculaire
peut refléter un retentissement cardiaque plus
sévère et plus ancien de la pathologie valvulaire
et représenter un tournant évolutif péjoratif
de la maladie. L’impact d’un traitement anti-
arythmique n’a pas été évalué ici.
C. Adams, service de cardiologie, CH Argenteuil
>>> Levy F, Garayalde E, Quere JP et al. Prognostic value of
preoperative atrial brillation in patients with aortic stenosis
and low ejection fraction having aortic valve replacement. Am
J Cardiol 2006;98:809-11.
Progression de la dilatation
aortique pour des enfants
ayant une bicuspidie aortique
■Comment se comporte l’aorte initiale
chez des enfants porteurs d’une bicus-
pidie aortique avec une valve non fuyante et
non sténosante ?
Cette étude a comparé les dimensions de
l’aorte et leur évolution pendant l’enfance
pour des enfants (101 sujets) concernés par
une bicuspidie sans dysfonction associée
de la valve aortique – fuite aortique absente
ou triviale, gradient maximal transvalvu-
laire ≤ 16 mmHg – et des enfants témoins
(97 sujets). Les mesures aortiques ont été
effectuées en échocardiographie transtho-
racique au niveau de l’anneau, des sinus de
Valsalva, de la jonction sino-tubulaire et de
l’aorte ascendante.

Abstracts
Abstracts
7
La Lettre du Cardiologue - n° 400 - décembre 2006
À âges (9 ans) et surfaces corporelles (1,1 m
2
)
comparables, les enfants porteurs d’une bicus-
pidie aortique ont une aorte significativement
plus large que celle des témoins : cela est vrai
pour tous les segments analysés de l’aorte,
mais est plus prononcé au niveau de l’aorte
ascendante (2,3 ± 0,6 cm contre 1,8 ± 0,5 cm
pour les témoins ; p < 0,0001). La différence de
taille déjà présente à la naissance persiste tout
au long de l’enfance. Des mesures répétées ont
été réalisées pour un sous-groupe de 28 jeunes
patients et de 25 témoins : les patients ont
une augmentation annuelle significative-
ment supérieure des dimensions de l’aorte
ascendante : + 1,2 ± 0,08 mm par an contre
+ 0,6 ± 0,08 mm par an (p < 0,0001).
>> Conclusion. Ainsi, dès la naissance, la
bicuspidie aortique est une pathologie non
seulement valvulaire mais aussi aortique.
À la naissance et au cours de l’enfance, les jeunes
patients porteurs d’une bicuspidie aortique sans
dysfonction de la valve ont une aorte – de l’an-
neau à l’aorte ascendante – plus large que les
enfants témoins, et la progression des dimen-
sions de l’aorte est également plus importante
en cas de bicuspidie. Dès l’enfance, on observe
une dilatation progressive de l’aorte prédo-
minant sur l’aorte ascendante.
Une valve aortique bicuspide sans dysfonction
valvulaire associée ne peut donc être qualifiée
d’anomalie bénigne et justifie une surveillance
échocardiographique.
C. Adams, service de cardiologie, CH Argenteuil
>>> Beroukhim RS, Kruzick TL, Taylor AL, Gao D, Yetman AT.
Progression of aortic dilation in children with a functionally
normal bicuspid aortic valve. Am J Cardiol 2006;98:828-30.
Valvuloplastie mitrale percutanée
pendant la grossesse
■Plusieurs publications ont rapporté la
faisabilité d’une valvuloplastie mitrale
percutanée (VMP) pendant la grossesse.
Cette étude brésilienne analyse le devenir
immédiat et à long terme de cette procédure
pour la mère et l’enfant.
Soixante et onze femmes enceintes ayant
un rétrécissement mitral (RM) rhumatismal
de degré sévère, compliqué d’insuffisance
cardiaque (classe fonctionnelle NYHA III
ou IV) et réfractaire au traitement médical
optimal, ont été incluses consécutivement
entre août 1989 et novembre 1997. La VMP
a été réalisée préférentiellement au-delà de la
27
e
semaine de la grossesse (dans 59,2 % des
cas au troisième trimestre) et en présence d’un
score moyen échocardiographique de Wilkins
de 8 ± 1 (≤ 8 dans 52 % des cas).
La VMP a été réussie pour toutes les patientes,
autorisant une augmentation significative
de la surface mitrale, celle-ci passant de
0,9 ± 0,2 cm2 à 2 ± 0,3 cm2 (p < 0,001). Deux
patientes ont développé des complications
thromboemboliques et 4 patientes ont présenté
une régurgitation mitrale sévère dans les
48 heures suivant la procédure. Au terme de la
grossesse, 98 % des patientes étaient en classe
fonctionnelle NYHA I ou II. L’accouchement
s’est déroulé en moyenne à 38 ± 1 semaines de
gestation. Des accouchements prématurés sont
survenus pour 9 femmes (13 %), dont 2 gros-
sesses gémellaires. Soixante-six nouveau-nés
sur 75 (88 %) avaient un poids normal à la nais-
sance (en moyenne, 2,8 ± 0,6 kg).
Pour un suivi moyen de 44 ± 31 mois, la
survie indemne d’événements a été de 54 % ;
à 87 mois, on observe un taux d’absence de
resténose mitrale de 70 %. Trois patientes ont
eu une valvuloplastie mitrale chirurgicale pour
régurgitation sévère. Neuf patientes ont eu une
resténose mitrale. Les événements combinés
(décès, chirurgie mitrale ou nouvelle VMP) ont
concerné 9 femmes sur 63 (14,3 %).
À 44 ± 31 mois après la naissance, 66 enfants
avaient un poids et un développement
normaux et ne présentaient aucune anomalie
clinique.
>> Conclusion. La VMP est sûre et efficace
pendant une grossesse compliquée d’insuf-
fisance cardiaque sévère réfractaire au trai-
tement médical en présence de RM serré ; la
morbi-mortalité à court et long terme reste
acceptable pour la mère et le fœtus. Pour
98 % des patientes, la classe fonctionnelle
NYHA est passée de III-IV à I-II en fin de
grossesse.
La VMP doit être considérée comme le premier
traitement de choix face à ces patientes
enceintes en insuffisance cardiaque sévère.
La procédure percutanée évite le recours à
une commissurotomie chirurgicale à cœur
fermé, laquelle n’est pas sans risque pour l’en-
fant (mortalité foetale de 6 à 17 %), ou, pire,
à une commissurotomie chirurgicale à cœur
ouvert (mortalité fœtale atteignant 33 %).
Les recommandations européennes sur la
prise en charge des pathologies cardiovas-
culaires pendant la grossesse (Eur Heart J
2003;24:761-81) évoquent cette indication
de la VMP, méthode interventionnelle la plus
sûre pour la mère et l’enfant, avec un risque
de régurgitation mitrale sévère postprocédure
estimé à 5 %. En présence d’une anatomie
valvulaire favorable, il est conseillé d’effectuer
la VMP dans des centres expérimentés après
la 20e semaine de grossesse, et de réserver ce
geste aux patientes symptomatiques en dépit
d’un traitement médical optimal.
En cas de RM serré diagnostiqué avant une
grossesse désirée, la VMP peut être proposée
“préventivement” en raison du risque de
décompensation hémodynamique (indication
admise pour les recommandations françaises ;
Arch Mal Cœur 2005;98:5-61).
C. Adams, service de cardiologie, CH Argenteuil
>>> Esteves CA, Munoz JS, Braga S et al. Immediate and long-
term follow-up of percutaneous balloon mitral valvuloplasty in
pregnant patients with rheumatic mitral stenosis. Am J Cardiol
2006;98:812-6.
Place de l’échocardiographie
transœsophagienne
après un accident ischémique
cérébral cryptogénique
■Dans le contexte d’un accident vasculaire
cérébral ischémique, l’apport de l’écho-
cardiographie transœsophagienne (ETO) par
rapport à l’échocardiographie transthoracique
(ETT) reste débattu.
De janvier 2002 à mars 2004, cette étude
prospective a inclus 231 patients consécu-
tifs dans les suites d’un accident ischémique
transitoire (AIT) ou d’un accident vasculaire
cérébral (AVC) sans cause reconnue et sans
indication à un traitement anticoagulant
au terme des examens initiaux (électrocar-
diogramme [ECG], doppler des carotides,
biologie). Ces patients ont eu un bilan écho-
cardiographique associant ETT et ETO avec
épreuve de contraste.
Une source potentielle d’embolie a été
détectée pour 55 % des patients (127 sur
231) ; pour 39 % des patients (90 sur 231)
elle n’a été reconnue que lors de l’ETO.
Pour 46 patients sur 231 (20 %), le bilan
échocardiographique a abouti à une indi-
cation absolue d’anticoagulation, et, pour 38
d’entre eux (16 %), seul l’ETO a ainsi autorisé
la démarche thérapeutique adaptée. Le plus
souvent, il s’agissait d’un thrombus de l’auricule
gauche (38 patients).

Abstracts
Abstracts
8
Les articles publiés dans “La Lettre du Cardiologue” le sont sous la seule responsabilité de leurs auteurs.
Tous droits de reproduction, d'adaptation et de traduction par tous procédés réservés pour tous pays.
EDIMARK SAS © mai 1983 -
Imprimé en France - Differdange SAS - 95110 Sannois -
Dépôt-légal : à parution
L’Infos Étude Henneckens (16 p.) est routé avec ce numéro.
La Lettre du Cardiologue - n° 400 - décembre 2006
La majorité des patients de l’étude avait plus
de 45 ans (192/231) : 41 d’entre eux avaient
une indication à une anticoagulation efficace,
retenue sur l’ETO dans 80 % des cas. Pour
les 39 patients plus jeunes, 5 avaient une
indication à une anticoagulation efficace,
et seul l’ETO en avait fait le diagnostic. La
présence de facteurs de risque thromboem-
bolique nécessitant le recours à une anti-
coagulation efficace était indépendante de
l’âge (p = 0,224). Les mérites de l’ETO pour
découvrir une cause embolique requérant l’anti-
coagulation sont équivalents pour les patients
de moins de 45 ans et pour les patients plus
âgés (p = 0,45).
>> Conclusion. En présence d’un accident
vasculaire cérébral ischémique sans cause
reconnue, l’ETO constitue un complément
utile à l’ETT, en autorisant le diagnostic de
pathologies thromboemboliques ignorées
en ETT et en modifiant la prise en charge de
ces patients chez lesquels une anticoagula-
tion efficace s’avère alors nécessaire. En cas
d’ETT normale, l’ETO détecte ici une source
cardiaque d’embolies dans près de 40 % des
cas, et, pour plus d’un patient sur 8, une
cause potentielle embolique justifie un trai-
tement anticoagulant.
L’intérêt de l’ETO concerne aussi bien les
patients âgés de plus de 45 ans que les patients
plus jeunes.
Ces résultats plaident pour la réalisation
d’une ETT et d’une ETO, quel que soit l’âge
du patient, en présence d’un accident vascu-
laire cérébral ischémique sans cause reconnue,
sans indication ou contre-indication évidente
à un traitement anticoagulant. Notons que
le principal facteur étiologique constaté en
ETO correspond à des thrombus de l’auricule
gauche : la recherche de troubles du rythme
auriculaire associés semble s’être limitée à un
ECG 12 pistes.
C. Adams, service de cardiologie, CH Argenteuil
>>> De Bruijn SFTM, Agema WRP, Lammers GJ et al. Trans-
esophageal echocardiography is superior to transthoracic
echocardiography in management of patients of any age with
transient ischemic attack or stroke. Stroke 2006;37:2531-4.
Stents actifs ou nus à la phase
aiguë d’un infarctus
du myocarde : étude TYPHOON
■Les stents actifs diminuent le taux de
resténose par rapport aux stents nus.
Leur intérêt à la phase aiguë d’un infarctus du
myocarde (IDM) n’est pas clairement établi.
L’étude TYPHOON, multicentrique et pros-
pective, a inclus 712 patients issus de 48 centres
et de 15 pays, d’octobre 2003 à octobre 2005.
Tous étaient admis lors des 12 premières
heures de leur IDM. Ils ont été randomisés
entre stents au sirolimus (355 patients) ou
stents nus (357 patients) si la lésion coupable
justifiant l’angioplastie primaire avait une
longueur maximale de 30 mm et était loca-
lisée sur une coronaire native dont le calibre
de référence était situé entre 2,25 et 3,50 mm.
Des tortuosités excessives, des calcifications,
des lésions ostiales ou multiples ou concer-
nant le tronc commun et des thromboses
massives représentaient des critères d’exclu-
sion. Le critère de jugement principal était
défini par un échec de la revascularisation
à un an, incluant les événements suivants :
récidive d’IDM, nouvelle revascularisation
in situ. Une sous-étude angiographique a été
réalisée à 8 mois pour 174 patients.
Le critère de jugement principal a été moins
souvent observé pour le groupe stents au
sirolimus : 7,3 % contre 14,3 % (p = 0,004).
Ce résultat est le fait d’une diminution signifi-
cative des nouvelles revascularisations in situ
(5,6 % contre 13,4 % ; p < 0,001). En revanche,
il n’y a pas de différence significative pour
les autres événements comptabilisés : décès
(2,3 % contre 2,2 % ; p = 1) ou récidive d’IDM
(1,1 % contre 1,4 % ; p = 1). Les thromboses
de stents sont également réparties : 3,4 % et
3,6 % (p = 1).
Le degré de prolifération néo-intimale estimé
sur le suivi angiographique à 8 mois est
moindre pour le groupe stents au sirolimus :
0,14 mm contre 0,83 mm (p < 0,001) ; les taux
de resténose intrastent sont respectivement
de 3,5 % et 20,3 % (p = 0,001).
>> Conclusion. À la phase aiguë d’un IDM
avec sus-décalage de ST, pour des patients
sélectionnés (les critères d’exclusion angio-
graphiques limitant les résultats de l’étude à
des lésions coronaires “idéales”), l’utilisation
de stents au sirolimus diminue significative-
ment l’incidence à un an des nouvelles revas-
cularisations de la lésion traitée, confirmant
un impact évident et attendu sur la resté-
nose. La sous-étude angiographique à 8 mois
objective un taux de resténose six fois moindre
en présence des stents actifs.
En revanche, ni les décès, ni les récidives
d’IDM, ni les thromboses de stents ne sont
influencés par l’utilisation des stents au siro-
limus par rapport aux résultats obtenus avec
des stents nus conventionnels.
Avant la diffusion des stents actifs à la phase
aiguë des IDM, il reste à évaluer les patients de
la “vraie vie”, aux lésions coronaires coupables
pas toujours “idéales”.
C. Adams, service de cardiologie, CH Argenteuil
>>> Spaulding C, Henry P, Teiger E et al. for the TYPHOON In-
vestigators. Sirolimus-eluting versus uncoated stents in acute
myocardial infarction. N Engl J Med 2006;355:1093-104.
1
/
3
100%