fiche médecin fiche médecin

Téléchargeable sur notre site Internet : http://www.edimark.fr
Fiche à détacher et à archiver
fiche médecin
fiche médecin
Carte de liaison
des traitements antiplaquettaires
❒ O. Barthélémy*, J.P. Collet*
POURQUOI?
La prise quotidienne d’une faible dose
d’antiagrégant plaquettaire par voie orale
en prévention secondaire de la maladie
athérothrombotique diminue le risque de
récidive d’événements cardiovasculaires (1).
Ainsi, plus de 4 millions de français ont
quotidiennement recours à une monothé-
rapie par aspirine et environ 500 000 à une
association d’aspirine et de clopidogrel.
L’interruption inopinée et complète de cette
protection chronique fait courir le risque de
survenue d’événements cardiovasculaires
graves (2, 3). La plupart de ces interruptions
ne sont pas justifiées et concernent souvent
la chirurgie à risque hémorragique bas ou
modéré et l’on sait que le traitement anti-
plaquettaire oral (en l’occurrence l’aspirine)
n’augmente pas la sévérité des complications
hémorragiques (3).
Une attention particulière doit être portée
aux patients porteurs de stent coronaire
pour qui la double antiagrégation plaquet-
taire doit être maintenue pendant une
durée minimale de 1 mois après stent nu
et de 3 à 6 mois après stent actif, avec dans
tous les cas de figures une durée recom-
mandée de 1 an. Dans le traitement antia-
grégant, l’interruption de cette bithérapie
dans les 6 premières semaines suivant
l’implantation d’un stent expose à des
complications catastrophiques (décès ou
infarctus > 50 %) [4].
POURQUI?
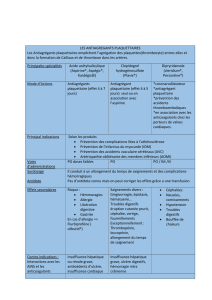
Pour les patients et pour les médecins ! La
carte de liaison antiplaquettaire (gure)
devrait être remise à tous les patients traités
en prévention secondaire par un antiagré-
gant plaquettaire, et plus particulièrement
à ceux chez qui la bithérapie antiagrégante
orale est justifiée. Il s’agit d’un outil simple,
didactique et pragmatique, qui intègre le
risque lié au stent mais aussi le risque
global de la maladie athérothrombotique.
Malheureusement, elle reste très largement
sous-utilisée, puisque moins de 20 % des
cardiologues y ont recours.
COMMENT?
La carte de liaison antiplaquettaire doit être
complétée par le cardiologue, traitant ou
hospitalier, ayant instauré ou constatant le
traitement antiagrégant. Elle doit être remise
au patient et être conservée par lui. Elle doit
mentionner la nature, la durée (en cas de
bithérapie), ainsi que l’indication médicale
(datée) de(s) l’antiagrégant(s) plaquettaire(s)
prescrit(s). Notamment, l’implantation d’un
stent (nu ou actif) doit être renseignée. Les
coordonnées des médecins référents permet-
tent un contact rapide en cas de nécessité
(saignement, chirurgie). Par ailleurs, la carte
de liaison antiplaquettaire apporte des infor-
mations en cas de prise en charge en urgence
d’un patient non interrogeable. Le patient
doit toujours être informé de la nécessité
de poursuivre son traitement et du risque
lié à une interruption complète.
L’éducation de nos patients concernant
le risque d’interruption des antiagrégants
plaquettaires, la stratification et l’informa-
tion sur le risque hémorragique par acte
chirurgical ou la formalisation du risque
par la rédaction d’une carte de liaison sont
les éléments permettant la prévention d’évé-
nements ischémiques graves secondaires à
une interruption injustifiée du traitement
antiplaquettaire oral. ■
RéféRences
1. Collaborative meta-analysis of randomised trials of
antiplatelet therapy for prevention of death, myocardial
infarction, and stroke in high risk patients. Br Med J
2002;324(7329):71-86.
2. Collet JP, Montalescot G, Blanchet B et al. Impact of prior
use or recent withdrawal of oral antiplatelet agents on acute
coronary syndromes. Circulation 2004;110(16):2361-7.
3. Burger W, Chemnitius JM, Kneissl GD, Rucker G. Low-
dose aspirin for secondary cardiovascular prevention
- cardiovascular risks after its perioperative withdrawal
versus bleeding risks with its continuation - review and
meta-analysis. J Intern Med 2005;257(5):399-414.
4. Kaluza GL, Joseph J, Lee JR, Raizner ME, Raizner AE.
Catastrophic outcomes of noncardiac surgery soon after
coronary stenting. J Am Coll Cardiol 2000;35(5):1288-94.
* Département de cardiologie médicale, institut de cardio-
logie, Paris.
Correspondances en Risque CardioVasculaire - Vol. V - n° 4 - octobre-novembre-décembre 2007
I
1
/
1
100%