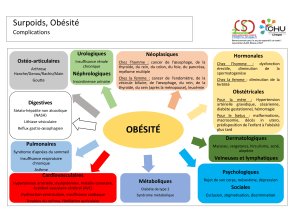
Lire l'article complet

Act. Méd. Int. - Gastroentérologie (16), n° 10, décembre 2002 187
obésité connaît une progression épidémique
dans le monde entier. La France s’américa-
nise subrepticement. Actuellement, 9 % des
adultes et 12 % des enfants sont obèses. La préva-
lence double tous les quinze ans chez les plus
jeunes. À ce rythme-là, dans moins d’une généra-
tion, nous devrions rejoindre la situation peu
enviable des États-Unis où un habitant sur trois
est obèse. L’impact économique est d’ores et déjà
conséquent : l’obésité et ses complications repré-
sentent de 2 à 5% des dépenses de santé.
L’obésité est une maladie de la nutrition, une
maladie des styles de vie, une maladie de société
qui frappe ceux qui y sont génétiquement prédis-
posés. Cette pathologie était donc bien éloignée
des préoccupations et des pratiques des chirur-
giens. Les choses changent. Très vite. Peut-être
trop vite. La chirurgie gastrique de l’obésité se
développe de manière elle aussi épidémique :
5000 Français ont subi cette intervention, l’an
dernier ; ils seront 10000 cette année.
Vraisemblablement, le double l’an prochain. Il
faut dire que les progrès en anesthésie réanima-
tion, l’avènement de la cœlio-chirurgie ont radi-
calement changé la perspective : le risque chirur-
gical a diminué significativement… et l’efficacité
a augmenté. L’étude Swedish Obesity Subjects
(SOS) indique des bénéfices spectaculaires en
termes de qualité de vie et de réduction du risque
de morbidité chez des sujets sélectionnés et fai-
sant l’objet d’une préparation à la chirurgie et
d’un suivi médical d’une particulière qualité.
N’oublions pas pour autant les contre-indications,
les échecs et les risques parfois vitaux.
Une telle progression du nombre de gastroplasties
interroge nos pratiques tant médicales que chirur-
gicales. Est-ce l’expression d’un échec de la prise
en charge médicale de l’obésité ? Traduit-elle
simplement la progression épidémique de la mala-
die et de ses formes sévères ? Est-elle une consé-
quence de la médiatisation outrancière par la
télévision ? Résulte-t-elle d’une dérive dans les
indications ? N’est-elle que l’expression de la
quête d’une solution miracle chez des sujets subis-
sant l’échec à répétition ? La réponse à chacune
de ces questions est “oui…en partie”. Les
patients obèses sont victimes d’une surmédicalisa-
tion tout autant que d’une sous-médicalisation.
La une des journaux et des émissions de télévision
les incite à maigrir “à tout prix” : pilule miracle,
hormone minceur, chirurgie radicale, extrait
d’ananas, fixation de mâchoires… Ayant vécu
“l’enfer” des régimes, du yo-yo pondéral, de la
culpabilisation, des douleurs articulaires,
du syndrome d’apnée du sommeil, de l’insuffisan-
ce cardiorespiratoire, ils demandent “tout et tout
de suite”. Le tout est largement favorisé par
l’incapacité du système médical à répondre à leur
demande : manque de formation en nutrition,
rareté de spécialistes, indifférence de nombreux
médecins pour le sujet. Bref, la “Médecine de
l’obésité” n’a pas pris la place qui devrait être la
sienne dans cette société qui produit l’obésité à
grand débit. Désarroi des patients qui accordent
plus confiance à Internet qu’au système médical.
Désarroi des associations de patients qui nous
alertent sur les conditions de soins des personnes
atteintes d’obésité grave. Désarroi du chirurgien
face à des demandes pressantes et souvent émou-
vantes de patients désespérés.
Le résultat est là : si bon nombre d’interventions
sont des succès dont nous nous réjouissons,
d’autres soulèvent quelques interrogations quant
à leur bien-fondé et à leurs conditions de réalisa-
tion. Évitons entre nous la langue de bois : nous
médecins de l’obésité, vous chirurgiens réalisant
Éditorial
Éditorial
De l’épidémie d’obésité
à celle de gastroplastie
A. Basdevant*
* Service de nutrition, Hôtel-Dieu de Paris,
Université Pierre-et-Marie-Curie, Paris-VI.
L’
© Journal de chirurgie 2002 ; 139 : 191-2.

188
Éditorial
Act. Méd. Int. - Gastroentérologie (16), n° 10, décembre 2002
des gastroplasties, constatons quotidiennement
l’incohérence de certaines prises en charge. Soit
que sous la pression d’une exigence pressante du
patient, l’intervention est réalisée à la va-vite et
sans suivi. Soit que la sous-estimation des compli-
cations médicales rende la période périopératoire
hasardeuse. Soit, qu’en l’absence de suivi, des
complications tardives soient mal identifiées, en
particulier les dénutritions et malnutritions, les
difficultés psychologiques, les problèmes liés à
l’anneau lui-même. Pour qu’une telle entreprise
réussisse, il faut un partenariat entre le patient, le
médecin, l’anesthésiste et le chirurgien. La res-
ponsabilité des échecs peut résulter de l’un ou
l’autre des partenaires, le plus souvent des quatre.
Une seule solution : inscrire l’acte chirurgical,
quand il est indiqué, dans une prise en charge
coordonnée assurant une préparation à l’acte
opératoire et un suivi au long cours. Chacun à sa
place, au service du patient dans son domaine de
compétence. Tel est l’enjeu. Travaillons ensemble
pour y parvenir... même si la tâche est rude.
Nous devons donc assurer ensemble, une informa-
tion loyale, une qualité et une sécurité des soins,
une prise en charge responsable. L’information
sur les avantages et inconvénients, les risques, les
résultats peuvent être fournis avec le support d’un
document que nos sociétés savantes devraient
rédiger de manière consensuelle. La qualité et la
sécurité de l’acte chirurgical doivent trouver leurs
références dans les “Recommandations sur le dia-
gnostic, la prévention et le traitement de l’obési-
té” et sur le “Rapport d’experts sur la chirurgie
de l’obésité” labellisés par l’Agence Nationale
pour l’Accréditation et l’Évaluation en Santé
(ANAES) ; les indications, contre-indications et
conditions sont parfaitement codifiées. La
difficulté est d’ordre organisationnel. Veillons
ensemble à la cohérence et à la lisibilité de la
prise en charge: l’indication chirurgicale doit
être posée par le médecin traitant qui doit en
assurer le bien fondé et le suivi. Autrement dit,
tout dossier devrait pouvoir être analysé dans les
termes suivants : Quel est le projet thérapeutique
global pour ce patient obèse ? Quel est le méde-
cin traitant qui gère l’ensemble de ce projet ?
Comment s’inscrit la chirurgie dans ce projet
thérapeutique? L’évaluation préopératoire
est-elle de bonne qualité ? Les indications,
les contre-indications de la chirurgie ont-elles été
respectées? Le contexte chirurgical dans lequel
va être opéré le patient est-il adapté, en parti-
culier en termes de réanimation ?
En conclusion : médecins, anesthésistes et chirur-
giens impliqués dans la chirurgie gastrique de
l’obésité doivent collaborer pour inscrire cet acte
chirurgical, parfois salvateur, dans une prise en
charge cohérente et durable. La motivation du
patient ne suffit pas : sa capacité à adhérer à un
projet thérapeutique durable est une condition
essentielle. ■
Éditorial
Les Lettres . Les Actualités . Les Correspondances . Les Courriers . Professions Santé . Les pages de la pratique médicale
Groupe de presse et d’édition santé
Claudie Damour-Terrasson et son équipe vous remercient de votre fidélité et vous souhaitent
Meilleurs voeux 2003
…Nous
faisons
de vos
spécialités
notre
spécialité
1
/
2
100%