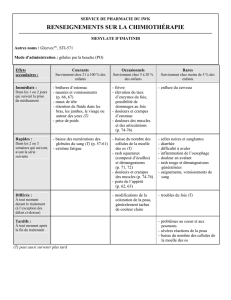
Lire l'article complet

205205
Correspondances en Onco-hématologie - Vol. III - n° 4 - octobre-novembre-décembre 2008
échos des congrès
C
ette année, Boston a accueilli la
10
e
conférence sur la leucémie myé-
loïde chronique (LMC), organisée par
l’EHA. Le thème principal concernait les bases
biologiques du traitement et, de ce fait, les
sujets abordés relevaient pour la plupart de
la recherche fondamentale, mais n'en étaient
pas moins intéressants. Après une première
partie portant sur la compréhension des bases
moléculaires de la progression de la maladie
ainsi que sur l’instabilité génomique, la ques-
tion de la mise en évidence et de la destruction
de la cellule souche leucémique quiescente a
été abordée. En effet, l’imatinib ne cible que
les cellules en prolifération et ne détruit pas
la cellule souche bcr/abl positive. Dans ces
conditions, on imagine qu’il sera diffi cile de
parler un jour de guérison de la LMC traitée
par imatinib seul. À ce propos, F.X. Mahon a
rapporté les résultats tout à fait préliminaires
de son protocole STIM proposant d’arrêter
l’imatinib pour les patients chez lesquels l’ob-
tention de la réponse moléculaire complète
remonte à plus de 2 ans. À l’arrêt du traite-
ment, on assiste à environ 50 % de rechutes
moléculaires. Celles-ci surviennent dans les
3 premiers mois après l’arrêt de l’imatinib.
Pour la première fois, il semble que le trai-
tement puisse être arrêté chez les patients
traités de novo par imatinib. Cependant, il est
très intéressant de constater qu’il y a moins
de rechutes dans le groupe de patients ayant
déjà reçu de l’interféron (IFN). Ce problème de
rechute est lié à la persistance de la dernière
cellule souche leucémique ; plusieurs pistes
explorées pour détruire cette dernière ont fait
l’objet de présentations. R. Bahatia nous a
ainsi rapporté ses résultats montrant qu’un
inhibiteur d’histone desacétylase (LAQ824)
était capable, en présence d’imatinib, d’induire
une apoptose des cellules bcr/abl CD34+,
qu’elles soient en division ou non. Il empêche
également la prise de la maladie chez des sou-
ris immunodéfi cientes. Une phase I a d’ores
et déjà débuté. L’autre piste très largement
abordée est celle du système immunitaire.
Outre l’immunothérapie, des données intéres-
santes sur l’IFN ont été présentées. M. Essers
a montré que l’IFN était capable d’activer la
prolifération des cellules hématopoïétiques
en les faisant sortir du G0. Il agit directement
sur le récepteur IFN en passant par la voie de
STAT 1. Enfi n, cette action disparaît lors d’un
traitement prolongé par l’IFN.
On ne peut pas parler de LMC et d’inhibiteur
tyrosine kinase (ITK) sans parler de mutation.
A. Turhan nous a montré, avec un système de
cellules ES transfectées par la mutation 315,
que celles-ci acquéraient dans ces conditions
une capacité de prolifération et de différencia-
tion plus importante. A. Hochhaus, quant à lui,
nous a décrit plusieurs patterns d’évolution des
mutations. Certaines restent stables dans le
temps malgré le traitement, d’autres diminuent
et, bien sûr, certaines prennent l’avantage. La
probabilité de voir apparaître une mutation avec
un ITK de deuxième ligne est plus importante
lorsqu’une mutation préexiste, ce qui témoigne
de l’instabilité génomique existant. Les muta-
tions les plus graves restent celles de la P-Loop
et les T315I. Si le traitement par imatinib n’est
pas interrompu, ce qui est contraire aux recom-
mandations, la rechute hémato logique inter-
vient dans les 2,6 mois après la détection de la
mutation pour les P-Loop et dans les 6,3 mois
pour les T315I (D. Marin). Les résultats d’une
étude observationnelle internationale sur les
T315I menée chez 176 patients ont été pré-
sentés (F. Nicolini). Tous les patients avaient
reçu de l’imatinib, et 49 % un ITK de deuxième
génération. La médiane de la survie globale
est de 22 mois pour les phases chroniques,
contre 4 mois pour les phases blastiques. Le
taux de survie sans maladie à un an est de 46 %
pour les phases chroniques et de 16 % pour les
phases blastiques. Cette étude, qui est le refl et
de la “vraie vie”, nous montre également que
26 % de ces patients sous toujours sont ITK
de deuxième génération ! Les messages ont
décidément beaucoup de mal à passer. Ce sera
donc l’occasion de rappeler qu’aucun ITK n’est
actif sur la T315I et que, lorsque cette mutation
est détectée, l’arrêt de l’ITK est primordial.
Rendez-vous l’année prochaine en septembre,
date à laquelle cette conférence de l’EHA revien-
dra sur le bon vieux continent européen ! ■
European School
of Haematology,
Boston, septembre 2008
L. Legros*
* Service d’hématologie clinique,
hôpital de l’Archet, Nice.
1
/
1
100%