Lire l'article complet

271 Act. Méd. Int. - Gastroentérologie (14) - n° 9 - novembre 2000
mise au point
Interrogatoire,
examen clinique
La symptomatologie des
MST anorectales est peu
spécifique : douleurs anales,
suintements, prurit, épreintes,
ténesmes, faux besoins,
écoulements purulents et/ou
hémorragiques par l’anus.
C’est parfois un examen
systématique chez un sujet
à risque asymptomatique
qui pourra faire évoquer
une MST.
Aussi faudra-t-il réaliser
un interrogatoire en deux
temps : le premier temps,
classique, précède l’exa-
men et fait préciser les
signes fonctionnels et leur
mode évolutif, les antécé-
dents personnels ; le second
temps, orienté par l’exa-
men proctologique qui
soupçonne une MST,
essaiera de préciser la date
du dernier rapport, le type
de sexualité, l’utilisation
éventuelle d’accessoires, la
notion de partenaires mul-
tiples, de voyage en zone
tropicale, de rapport avec
un partenaire originaire de zone tropicale, des signes d’infection géni-
tale (urétrite...). Dans un contexte de pro-
bable MST, l’anuscopie et la rectoscopie
doivent si possible être pratiquées sans
préparation préalable afin de ne pas faus-
sement négativer certains
prélèvements, en particu-
lier pour Neisseria gonor-
rhoeae. Enfin, il faudra
réaliser un examen cli-
nique général en insistant
sur la recherche d’adéno-
pathies inguinales particu-
lièrement évocatrices de
lésions vénériennes.
Les lésions ulcérées
ou érosives
Devant des lésions ulcérées
ou érosives il faut penser
en priorité, et surtout dans
les pays industrialisés, à
l’herpès et à la syphilis.
Lorsqu’il y a une notion
de contage en région tro-
picale, trois diagnostics
sont à évoquer : la mala-
die de Nicolas-Favre, la
donovanose et le chancre
mou. Enfin, l’amibiase
peut donner également un
tableau d’ulcération anale,
bien que la rectite en soit la
présentation la plus fré-
quente.
L’herpès
•Clinique
Première cause d’ulcération génitale dans
les pays industrialisés, l’herpès est en
Les maladies sexuellement transmissibles (MST)
constituent un problème majeur de santé publique
en raison de leur incidence croissante dans le monde :
au moins 333 millions de nouveaux cas de MST
guérissables survenues en 1995. Ces chiffres intéressent
essentiellement des pays en voie de développement
mais n’épargnent pas les pays industrialisés. Cette situa-
tion est très préoccupante en raison des complications
gynéco-obstétricales (stérilité, atteinte fœtale, grossesses
extra-utérines) et du risque accru de transmission du VIH
liée à la présence de lésions génitales, d’où l’importance
des campagnes de prévention et des mesures prophylac-
tiques. Les infections à Chlamydia trachomatis constituent
actuellement, chez les femmes, les MST les plus
prévalentes dans les pays industrialisés.
Les localisations anorectales des MST touchent essentiel-
lement les homosexuels masculins. La multiplicité des par-
tenaires est un facteur de risque majeur de contamination.
Lors d’un examen proctologique classique, il faudra
évoquer une MST devant trois types de lésions : lésions
ulcérées ou érosives, lésions végétantes, une rectite.
* Service de proctologie médico-
chirurgicale, hôpital des Diaconesses,
Paris.
Mise au point
Maladies sexuellement transmissibles anorectales
D. Tabhut, S. Sultan*
GASTRO •11/00 30/08/02 9:58 Page 271

272
Act. Méd. Int. - Gastroentérologie (14) - n° 9 - novembre 2000
mise au point
expansion constante. Il n’y a pas de diffé-
rence clinique entre l’infection à HSV1 et
HSV2 ; cependant, HSV2 est responsable
de 80 % des herpès génitaux, et les récur-
rences sont dix fois plus fréquentes
qu’avec HSV1. La primo-infection réalise
habituellement un tableau sévère qui peut
durer plusieurs semaines. L’incubation est
de 7 jours en moyenne. Elle est caractéri-
sée par une éruption vésiculeuse doulou-
reuse éphémère passant souvent inaper-
çue, qui laisse place à des érosions ou
ulcérations multiples, douloureuses, planes,
polycycliques et confluentes.
Leur localisation est péri-anale, intraca-
nalaire ou rectale basse (10 derniers cen-
timètres).
Des signes généraux (fièvre, asthénie,
myalgies) ainsi que des signes régionaux
évocateurs sont associés : rétention
d’urines, constipation, adénopathies ingui-
nales, dysurie et paresthésies sacrées. Les
récurrences sont peu ou pas symptoma-
tiques, avec un risque de contamination
évident ; la rectite est alors exceptionnelle.
Dans le cas particulier de l’immunodépres-
sion, surtout liée au VIH, il existe une aggra-
vation importante de l’infection herpétique,
alors sévère, expansive et récurrente.
•Diagnostic
Le recours aux examens de laboratoire
doit surtout servir à éliminer d’éventuels
diagnostics différentiels dans les formes
atypiques ; en effet, le diagnostic est avant
tout clinique. Le diagnostic paraclinique
repose sur la culture virale : recherche de
l’effet cytopathogène (ECP) qui apparaît
en un à cinq jours, sur des lésions préle-
vées à un stade précoce et acheminées au
laboratoire sans retard. L’ECP peut être
mis en évidence plus rapidement sur un
frottis par le cytodiagnostic de Tzanck
mais qui est toutefois peu sensible. La cul-
ture rapide permet, 24 heures après mise
en culture classique, la détection d’anti-
gène HSV intracellulaire par l’utilisation
d’anticorps monoclonaux spécifiques.
L’utilisation d’anticorps monoclonaux
détectant l’antigène viral permet aussi un
diagnostic rapide (3 heures) et spécifique
(tests immunoenzymatiques) de même
que la PCR.
La sérologie ne peut présenter un intérêt
que dans le cas d’une primo-infection, avec
apparition d’une séroconversion sur deux
sérums prélevés à 2-3 semaines d’inter-
valle. Elle devrait donc être réservée à ce
cas de figure, les récurrences n’entraînant
pas de modification du taux d’anticorps.
•Traitement
Le traitement curatif de l’herpès doit être
prescrit le plus tôt possible. Il repose sur
l’administration d’antiviraux per os : l’aci-
clovir (Zovirax®) ou le valaciclovir (Zeli-
trex®), prodrogue de l’aciclovir possédant
une meilleure absorption digestive et per-
mettant une meilleure observance en dimi-
nuant le nombre de comprimés à prendre.
Les posologies et durées de traitement sont
indiquées dans le tableau ci-dessous.
La forme i.v. est réservée aux sujets immu-
nodéprimés ou aux cas d’atteinte sévère.
S’il y a résistance, le foscarnet (Foscavir®)
peut être utilisé.
Si les récurrences sont fréquentes (> 6/an),
on peut proposer un traitement continu
préventif par Zovirax®2 cp/24 h ou Zeli-
trex®1 cp/24 h, dont l’indication sera à
réévaluer périodiquement.
La syphilis
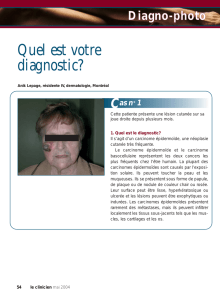
•Clinique
Le chancre anal dû à Treponema pallidum
est la manifestation classique de la syphi-
lis primaire. Il apparaît 3 semaines après
le contact infectant et se présente comme
une ulcération latéralisée, propre, rosée,
indolore, indurée avec une adénopathie
inguinale unilatérale également indolore.
Cependant, il existe de nombreux aspects
atypiques : fissure latérale chronique,
ulcérations multiples bipolaires en kissing,
ulcérations bourgeonnantes, raghades
suintantes ; la présence d’une adénopathie
inguinale doit orienter le diagnostic.
Certains chancres sont asymptomatiques,
d’autres sont très rares, comme le chancre
rectal qui prend un aspect ulcéro-végétant
pseudo-tumoral.
Les syphilides érosives sont propres à la
syphilis secondaire ; apparaissant 45 jours
après le chancre, elles prennent l’aspect de
plaques muqueuses : macules péri-anales
blanc nacré de petite taille, indolores. Au-
delà du 4emois, apparaissent les syphilides
papuleuses : lésions indurées hyper-
trophiques parfois végétantes pseudo-
condylomateuses. Il faut alors rechercher
des lésions cutanéo-muqueuses palmo-
plantaires typiques de syphilis secondaire.
•Diagnostic
Le diagnostic repose soit sur la mise en
évidence de Treponema pallidum par
l’examen au microscope à fond noir d’un
prélèvement effectué au niveau des
lésions, soit sur la sérologie.
Les deux tests sérologiques de référence
sont le TPHA et le VDRL. Le VDRL
(Veneral Disease Research Laboratory),
qui se positive 4 semaines après l’infec-
tion, utilise un antigène cardiolipidique ;
c’est une technique peu coûteuse, facile à
réaliser mais peu sensible et peu spéci-
fique avec de nombreux faux-négatifs et
faux-positifs. Le TPHA (Treponema pal-
lidum Haemagglutination Assay), qui uti-
lise un antigène tréponémique, est une
technique facile dont les résultats sont très
fiables. Il se positive 3 à 4 semaines après
le début de l’affection.
Mise au point
Primo-infection Récurrence
Posologie Zelitrex®1 cp (500 mg) x 2/24h
ou
Zovirax®5 cp (200 mg) x 2/24h
Durée 10 j 5 j
GASTRO •11/00 30/08/02 9:58 Page 272

273 Act. Méd. Int. - Gastroentérologie (14) - n° 9 - novembre 2000
Le FTA ABS (Fluorescent Treponemal
Antibody), très spécifique, se positive dès
le début de la troisième semaine après l’in-
fection et le demeure chez le malade non
traité. De coût élevé, il doit être réservé à
la confirmation d’un diagnostic sérolo-
gique, surtout dans les dix premiers jours
du chancre. L’IgM SPHA (Solid Phase
Haemagglutination Assay) est un test très
spécifique également, facile à exécuter,
qui permet la recherche des IgM spéci-
fiques antitréponémiques ; il se positive
dès la deuxième semaine après l’infection,
mais n’est pas pratiqué par tous les labo-
ratoires. Le test de Nelson ne serait plus
utile d’après de nombreux auteurs. Ces
tests sérologiques peuvent être anormale-
ment négatifs chez certains patients infec-
tés par le VIH, et c’est là que l’examen au
microscope à fond noir prend tout son
intérêt.
•Traitement
Le traitement, qui n’a pas changé, repose,
en l’absence d’allergie, sur l’antibiothéra-
pie par pénicilline G ; une injection de
2,4 M UI d’Extencilline®(benzathine-
benzylpénicilline) en intramusculaire
(i.m.), renouvelable après une semaine
pour certains auteurs, notamment en cas
de syphillis secondaire. La prévention de
la classique réaction d’Herxheimer par
corticothérapie a été largement contestée
récemment et ne semble plus indiquée. En
cas d’allergie à la pénicilline, un traitement
de 2 semaines par cyclines (doxycycline
200 mg/j) ou érythromycine doit être
entrepris. Le suivi de l’efficacité théra-
peutique se fait à 3, 6 et 12 mois par le
contrôle des réactions sérologiques
(VDRL quantitatif).
La maladie de Nicolas-Favre
(lymphogranulomatose vénérienne)
Exceptionnelle en France, elle est due aux
sérotypes L1, L2, L3 de Chlamydia tra-
chomatis. Elle réalise classiquement, chez
l’homosexuel, un tableau de rectite ulcé-
rée bruyante associée à des ulcérations
anales ou péri-anales et des adénopathies
inguinales. L’évolution peut se faire vers
la sténose rectale et des suppurations
locales (abcès, fistules détruisant le
sphincter), en particulier chez la femme
(syndrome de Jersild).
Le diagnostic peut être fait par mise en évi-
dence du germe sur culture cellulaire d’un
prélèvement effectué à la curette ou au
bactopik. L’examen direct par détection de
l’antigène chlamydien à l’aide d’anticorps
monoclonaux par immunofluorescence
directe ou immunoenzymologie (ELISA)
est accessible à tous les laboratoires, de
même que la sérologie.
Le traitement repose sur l’antibiothérapie
par cyclines (doxycycline 200 mg/j) ou
érythromycine pendant 2 semaines.
Le chancre mou à Haemophilus ducreyi
Très rare en France, il est endémique en
Afrique et en Asie. Après une incubation
de 3 à 5 jours, il est responsable d’une ou
plusieurs ulcérations sales, ovalaires, dou-
loureuses, à bords nets marqués par un
double liseré jaune et rouge caractéris-
tique, associées à une adénopathie ingui-
nale unique, volumineuse, inflammatoire
pouvant se fistuliser.
Le diagnostic se fait par la mise en évi-
dence du bacille de Ducrey par examen
direct ou culture.
Le traitement repose sur l’antibiothérapie
pendant 10 jours par érythromycine
(2 g/j), Bactrim®forte (2 cp/j), fluoroqui-
nolones (ciprofloxacine 500 mg x 2/j, 3 j),
azithromycine (1 g en une prise per os).
La donovanose
Encore appelée granulome vénérien ulcé-
reux tropical, c’est une affection tropicale
due à Calymnatobacterium granulomato-
sis (bacille Gram négatif). Elle se mani-
feste par un nodule unique ou multiple,
indolore, sans adénopathie, évoluant vers
une ulcération à bordure éversée, à fond
rouge, friable.
Le diagnostic repose sur la mise en évi-
dence des corps de Donovan intra-
macrophagiques, après coloration au
MGG d’un fragment de lésion prélevé
sous anesthésie locale.
Le traitement par antibiothérapie pendant
3 à 4 semaines est la règle : cyclines
(200 mg/j) ou érythromycine (2 g/j).
L’amibiase
Fréquente chez l’homosexuel mâle après
rapport oro-anal, l’amibiase périanale se
manifeste par des ulcérations de taille
variable, douloureuses, à base indurée,
fétides ou des végétations pseudo-tumo-
rales malodorantes, papillomateuses.
S’y associe dans la plupart des cas la clas-
sique rectite amibienne, responsable d’une
diarrhée glairo-sanglante, dont l’aspect à
la rectoscopie mime celui d’une rectoco-
lite hémorragique.
Le diagnostic consiste en la recherche
d’amibes dans les selles ou dans les pré-
lèvements biopsiques des lésions.
Le traitement repose sur le métronidazole
(Flagyl®).
Les lésions végétantes
Devant des lésions végétantes, il faut évo-
quer avant tout la papillomatose ; on citera
seulement les syphilides papuleuses et les
lésions de molluscum contagiosum, beau-
coup plus rares.
Les condylomes accuminés
ou papillomatose
•Clinique
C’est la plus répandue des MST anorec-
tales ; elle peut toutefois se rencontrer en
dehors de tout contact sexuel (contamina-
tion par verrue vulgaire chez l’enfant,
mise au point
Mise au point
GASTRO •11/00 30/08/02 9:58 Page 273

274
Act. Méd. Int. - Gastroentérologie (14) - n° 9 - novembre 2000
mise au point
linge souillé, immunodépression théra-
peutique des greffés). Elle est due au virus
HPV (Human papilloma virus) dont il
existe plus de 70 types différents. Les
types les plus fréquents sont les HPV 6,
11, 16 et 18. L’incubation moyenne est de
4 mois mais va de un mois à plus de
12 mois. Les végétations se présentent
comme des excroissances blanchâtres,
rosées ou grisâtres séparées par des inter-
valles de peau saine, à surface irrégulière
dentelée (“crête de coq’’) filiformes ou
pédiculées. Leur taille, leur nombre et leur
forme sont très variables ; il existe égale-
ment des formes papuleuses ou macu-
leuses planes plus difficiles à mettre en
évidence ; c’est alors que l’application
d’acide acétique à 5 % sur la marge anale
aide au diagnostic en colorant les lésions
en blanc. Leur localisation est au niveau
de la marge anale et/ou intracanalaire.
Elles sont habituellement asymptoma-
tiques. Leur évolution se fait vers l’exten-
sion progressive avec un risque de dégé-
nérescence en carcinome épidermoïde
(sérotypes 16 et 18) surtout chez les homo-
sexuels séropositifs pour le VIH. La
régression spontanée est possible en par-
ticulier dans le post-partum.
La maladie de Buschke-Lowenstein est
une forme particulière qui correspond à
une volumineuse masse condylomateuse
pseudo-tumorale avec suppurations
ischiorectales. L’histologie confirme qu’il
s’agit d’une lésion bénigne ; elle est asso-
ciée aux sérotypes 6 et 11.
•Traitement
Le traitement de la papillomatose repose
sur la destruction systématique répétitive
et acharnée de tout élément condyloma-
teux, afin d’éviter l’extension des lésions
et leur dégénérescence.
Il existe plusieurs méthodes de destruc-
tion : l’électrocoagulation au bistouri élec-
trique est la plus fréquemment utilisée ; on
peut aussi réaliser une exérèse aux ciseaux
des grosses lésions, qui permet une étude
histologique, ou une destruction au laser.
Les méthodes chimiques de destruction
(acide trichloracétique, 5FU en crème,
podophyllotoxine et plus récemment l’in-
terféron gel et surtout l’imiquimod) don-
nent des résultats partiels.
Les syphilides papuleuses
Au stade tardif de la syphilis secondaire,
les syphilides apparaissent en se regrou-
pant comme des nappes hypertrophiques
(condylomes plans) ou comme des lésions
végétantes érodées, d’aspect papilloma-
teux (syphilides végétantes).
Il faut savoir y penser et demander un exa-
men direct et/ou les sérologies.
Le molluscum contagiosum
C’est une infection à Pox-virus qui se pré-
sente sous la forme de petites lésions sur-
élevées, arrondies, de quelques milli-
mètres de diamètre, ombiliquées sur leur
centre. La pression fait écouler une sub-
stance blanc grisâtre.
Le traitement repose sur le curetage de la
lésion, voire la destruction à l’azote
liquide ou l’électrocoagulation. Si leur
nombre est impressionnant et leur siège en
dehors de la région anogénitale et du tronc,
il faut rechercher un sida.
Les rectites
Devant une rectite, il faut avant tout évo-
quer une gonococcie puis une infection à
Chlamydia, une rectite herpétique ou
syphilitique que nous avons déjà décrites,
et enfin, une rectite à CMV ou amibienne ;
cela impose de pratiquer un examen bac-
tériologique et parasitologique des selles,
ainsi que des biopsies lors de la rectosco-
pie au moindre doute ; nous détaillerons
ici la gonococcie, les autres lésions ayant
déjà été évoquées précédemment.
La gonococcie
•Diagnostic
Due à Neisseria gonorrhoeae, elle est par-
ticulièrement fréquente chez l’homo-
sexuel mâle (plus de 50 % des homo-
sexuels consultant dans les centres de
dépistage) qui se contamine par le coït anal
passif. Chez la femme, une autocontami-
nation à partir d’une infection génitale ou
urétrale est classique.
La forme aiguë apparaît 3 à 4 jours après
le contact infectant et se traduit par des
douleurs anorectales importantes, de faux
besoins, des ténesmes, des émissions
purulentes et sanglantes, un prurit anal.
L’ e xamen proctologique montre un état
congestif diffus du canal anal et de la
muqueuse rectale avec des ulcérations
superficielles recouvertes de sécrétions
purulentes. Cette anorectite aiguë est
moins fréquente que les formes mineures
qui se limitent à une rectite hémorragique
discrète ou simplement la présence de pus
sur une muqueuse rectale normale, parti-
culièrement évocatrice.
Le diagnostic repose sur la mise en évi-
dence du gonocoque dans les sécrétions
purulentes prélevées avec un écouvillon à
travers l’anuscope. Le prélèvement doit
être transmis dans des délais très brefs au
laboratoire.
•Traitement
Le traitement repose sur l’antibiothérapie
par voie générale en traitement “minute” :
spectinomycine (2 injections i.m. de 2 g le
même jour dans deux sites différents).
Certains auteurs associent une cure de
cyclines pendant 15 jours afin de traiter
une infection à Chlamydia fréquemment
associée. Les résistances aux pénicillines
sont en progression et conduisent à faire
appel aux céphalosporines de troisième
génération (céfotaxine 500 mg à 1 g
monodose) ou aux quinolones (cipro-
floxacine 500 mg monodose, par
exemple).
Mise au point
GASTRO •11/00 30/08/02 9:58 Page 274

275 Act. Méd. Int. - Gastroentérologie (14) - n° 9 - novembre 2000
Les lésions traumatiques
L’introduction rectale de corps étrangers
de toute nature et la “fist fornication” peu-
vent provoquer des ulcérations muqueuses
avec hémorragie plus ou moins impor-
tante, des lésions sphinctériennes compli-
quées d’incontinence, voire des perfora-
tions péritonéales. La recherche d’une
infection surajoutée est indispensable. Ces
lésions sont le témoin d’une sexualité à
risque.
Le viol anal (sodomie forcée) donne un
anus traumatique avec la triade : fissure,
thromboses circonférentielles, inconti-
nence par rupture sphinctérienne.
L’utilisation fréquente de crème dermique,
de lubrifiants ou d’antiseptiques locaux
peut donner des lésions exulcérées à
contours plus ou moins géographiques
(lésions caustiques).
Autres MST
Le contact oro-anal, la fellation après coït
anal (contamination oro-fécale) peuvent
expliquer certaines pathologies digestives
coliques bien connues. Les germes pou-
vant ainsi être transmis sont multiples
(amibes, lambliases, shigelles, salmo-
nelles, Campylobacter, oxyures, Crypto-
sporidium, hépatite A, anguillules).
Lésions vénériennes et VIH
Le VIH donne des lésions anorectales aty-
piques, récidivantes, extensives et résis-
tantes au traitement. Les lésions anorec-
tales favorisent la transmission du VIH
par rupture de la barrière cutanéo-
muqueuse.
Conclusion
Les MST restent donc fréquentes et néces-
sitent une prise en charge qui comporte
plusieurs étapes :
–mettre en confiance en expliquant les
MST, leur mode de contamination, leurs
conséquences ;
–déculpabiliser en rappelant que les MST
sont souvent latentes et ignorées du por-
teur sain ;
–responsabiliser pour obtenir le traite-
ment du patient et des partenaires après les
avoir examinés, et surtout l’utilisation
ultérieure du préservatif.
mise au point
Mise au point
MST à déclaration obligatoire
Syphilis
Gonococcie
Chancre mou
Maladie de Nicolas-Favre
Proposition de traitement
de la syphilis anorectale
Pas d’allergie Allergie
à la pénicilline à la pénicilline
Benzathine pénicilline G Érythromycine
(Extencilline®)(Érythrocine®)
2,4 MU en i.m. : 2 g par jour
•Syphilis primaire : en 2 prises
1 injection pendant 15 jours
•Syphilis secondaire :
2 injections Doxycycline
à 8 jours d’intervalle (Vibramycine®)
200 mg par jour
pendant 15 jours
.../...
Syphilis.
Chancre mou.
Sodomie.
GASTRO •11/00 30/08/02 9:58 Page 275
 6
6
1
/
6
100%