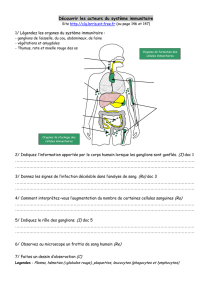
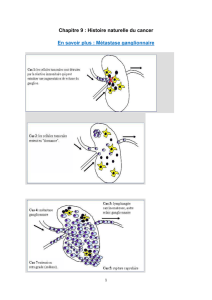
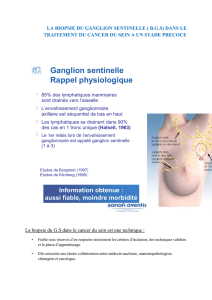
Fiche N° 13 t ec

N° 13
Sous la responsabilité de ses auteurs
technique
Fiche
Classification TNM
pour le cancer du sein
21
La Lettre du Sénologue - n° 18 - octobre/novembre/décembre 2002
AJCC a publié dans le JCO de septembre 2002 une actualisation
de la classification TNM des cancers du sein.
Les modifications principales portent sur la différenciation des micro-
métastases et des cellules isolées dans les ganglions lymphatiques,
l’utilisation de nouvelles approches dans la recherche des métastases
ganglionnaires (ganglion sentinelle, immuno-histochimie [IHC] et
RT-PCR), la classification de l’envahissement ganglionnaire axillaire
en fonction du nombre de ganglions envahis et une nouvelle classi-
fication des métastases ganglionnaires sous-claviculaires (niveau III
axillaire), mammaires internes et sus-claviculaires.
Cette nouvelle classification sera officiellement utilisée à partir du
1er janvier 2003.
TNM
Tumeur primitive (T)
TX La tumeur primitive ne peut pas être évaluée.
T0 La tumeur primitive n’est pas palpable.
Tis Carcinome in situ.
Tis (DCIS) Carcinome canalaire in situ.
Tis (LCIS) Carcinome lobulaire in situ.
Tis (Paget) Maladie de Paget du mamelon sans tumeur
sous-jacente.
À noter : la maladie de Paget associée à une tumeur est classée en
fonction de la taille de la tumeur.
T1 Tumeur à 2 cm dans sa plus grande dimension.
T1 mic Micro-invasion à 1 mm dans sa plus grande
dimension.
T1a Tumeur > 1 mm et 5 mm dans sa plus grande
dimension.
T1b Tumeur > 5 mm et à 1 cm dans sa plus grande
dimension.
T1c Tumeur > 1 cm et à 2 cm dans sa plus grande
dimension.
T2 Tumeur supérieure à 2 cm et à 5 cm dans sa plus grande
dimension.
T3 Tumeur supérieure à 5 cm dans sa plus grande dimension.
T4 Tumeur, quelle que soit sa taille, avec une extension directe
soit à la paroi thoracique (a), soit à la peau (b), comme précisé
ci-après :
T4a Extension à la paroi thoracique en excluant le muscle
pectoral.
T4b Œdème (y compris peau d’orange) ou ulcération de
la peau du sein ou nodules de perméation situés sur
la peau du même sein.
T4c T4a + T4b.
T4d Cancer inflammatoire.
Ganglions lymphatiques régionaux (N)
Un ganglion de la CMI est considéré comme suspect quand il peut
être diagnostiqué par l’examen clinique ou par l’imagerie, à l’exclusion
de la lymphoscintigraphie.
NX Les ganglions lymphatiques régionaux ne peuvent pas être
évalués (par exemple déjà enlevés chirurgicalement).
N0 Absence de ganglion lymphatique régional suspect.
N1 Ganglions axillaires homolatéraux suspects qui restent mobiles.
N2 Ganglions axillaires homolatéraux suspects, fixés entre eux
ou à d’autres structures ou ganglions mammaires internes
homolatéraux suspects, en l’absence de ganglion axillaire
suspect.
N2a Ganglions axillaires homolatéraux suspects, fixés entre
eux ou à d’autres structures.
N2b Ganglions mammaires internes homolatéraux suspects,
en l’absence de ganglion axillaire suspect.
N3 Ganglions sous-claviculaires (niveau III axillaire) homolatéraux
suspects
ou ganglions mammaires internes homolatéraux suspects,
avec ganglions axillaires suspects
ou ganglions sus-claviculaires homolatéraux suspects avec ou
sans ganglion axillaire ou mammaire interne suspect.
N3a Ganglions suspects axillaires et sous-claviculaires homo-
latéraux.
N3b Ganglions mammaires internes homolatéraux suspects
et ganglions axillaires suspects.
N3c Ganglions sus-claviculaires homolatéraux suspects.
Nouvelle classification TNM pour le cancer du sein
applicable au 1er janvier 2003*
B. de Lafontan**, E. Mery**
* American Joint Comittee on Cancer (AJCC) – Revision of the American Joint Committee on
Cancer Staging System for Breast Cancer. J Clin Oncol 2002 ; 20 (17) : 3628-36. VIeédition.
** Institut Claudius-Régaud, Toulouse.
L’
✁
Fiche à détacher et à archiver

22
La Lettre du Sénologue - n° 18 - octobre/novembre/décembre 2002
Classification TNM
pour le cancer du sein
Ganglions lymphatiques régionaux (pN)
Il s’agit d’une analyse histologique des ganglions enlevés chirurgica-
lement soit lors d’un évidement axillaire, soit lors de la recherche du
ganglion sentinelle. Dans ce deuxième cas, la mention (sn) sera rajoutée.
pNX L’envahissement des ganglions lymphatiques régionaux
ne peut pas être évalué (par exemple déjà enlevés chirur-
gicalement ou non disponibles pour l’analyse anatomo-
pathologique du fait de l’absence d’évidement).
pN0 Absence d’envahissement ganglionnaire régional histo-
logique et absence d’examen complémentaire à la
recherche de cellules tumorales isolées.
pN0(i-) Absence d’envahissement ganglionnaire régional histo-
logique, étude immunohistochimique négative (IHC).
pN0(i+) Absence d’envahissement ganglionnaire régional histo-
logique, IHC positive, avec des amas cellulaires 0,2 mm
(considéré comme sans métastase ganglionnaire).
pN0(mol-) Absence d’envahissement ganglionnaire régional
histologique, biologie moléculaire négative (RT-PCR :
reverse transcriptase polymerase chain reaction).
pN0(mol+) Absence d’envahissement ganglionnaire régional histo-
logique, biologie moléculaire positive (RT-PCR).
pN1mi Micrométastases > 0,2 mm et à 2 mm
pN1 Envahissement de un à trois ganglions axillaires
ou/et envahissement des ganglions de la CMI détecté
sur ganglion sentinelle sans signe clinique.
pN1a Envahissement de 1 à 3 ganglions axillaires.
pN1b Envahissement des ganglions de la CMI détecté
sur ganglion sentinelle sans signe clinique.
pN1c Envahissement de 1 à 3 ganglions axillaires et
envahissement des ganglions de la CMI détecté
sur ganglion sentinelle sans signe clinique
(pN1a + pN1b).
pN2 Envahissement de 4 à 9 ganglions axillaires.
ou envahissement des ganglions mammaires internes
homolatéraux suspects, en l’absence d’envahissement
ganglionnaire axillaire.
pN2a Envahissement de 4 à 9 ganglions axillaires avec
au moins un amas cellulaire de plus de 2 mm.
pN2b Envahissement des ganglions mammaires
internes homolatéraux suspects, en l’absence
d’envahissement ganglionnaire axillaire.
pN3 Envahissement d’au moins 10 ganglions axillaires
ou envahissement des ganglions sous-claviculaires
(niveau III axillaire)
ou envahissement des ganglions mammaires internes
homolatéraux suspects avec envahissement ganglion-
naire axillaire
ou envahissement de plus de trois ganglions axillaires
et envahissement des ganglions de la CMI détecté sur
ganglion sentinelle sans signe clinique
ou envahissement des ganglions sus-claviculaires
homolatéraux.
pN3a Envahissement d’au moins dix ganglions axillaires
(avec au moins un amas cellulaire supérieur à
2 mm) ou envahissement des ganglions sous-
claviculaires.
pN3b Envahissement des ganglions mammaires
internes homolatéraux suspects avec envahis-
sement ganglionnaire axillaire
ou envahissement de plus de trois ganglions
axillaires et envahissement des ganglions de la
CMI détecté sur ganglion sentinelle sans signe
clinique.
pN3c Envahissement des ganglions sus-claviculaires
homolatéraux.
Métastases à distance (M)
MX Les métastases à distance ne peuvent pas être précisées.
M0 Absence de métastase à distance.
M1 Présence de métastases à distance.
Stade
Stade 0 Tis N0 M0
Stade I T1 N0 M0
Stade IIA T0 N1 M0
T1 N1 M0
T2 N0 M0
Stade IIB T2 N1 M0
T3 N0 M0
Stade IIIA T0 N2 M0
T1 N2 M0
T2 N2 M0
T3 N1 M0
T3 N2 M0
Stade IIIB T4 N0 M0
T4 N1 M0
T4 N2 M0
Stade IIIC quel que soit T N3 M0
Stade IV quel que soit T quel que soit N M1
Principaux changements de la VIe
version du TNM AJCC par rapport à la Ve
Ces changements sont de 2 types :
– les premiers reflètent l’utilisation croissante des techniques de biologie
moléculaire et de l’immunohistochimie. La plupart des modifications
proposées conduisent à définir une nomenclature et un système de
codage qui permettront de standardiser la collecte de données et qui
pourront, dès lors, influencer les choix thérapeutiques futurs ;
✁
Fiche à détacher et à archiver

Classification TNM
pour le cancer du sein
23
La Lettre du Sénologue - n° 18 - octobre/novembre/décembre 2002
– les seconds sont des amendements aux critères de l’édition précé-
dente, amendements qui ont été faits devant un consensus clinique
largement répandu qui ne correspondait plus aux critères précédents.
Ces modifications changeront de façon significative les recomman-
dations thérapeutiques de certaines classes de patientes (par exemple
dans le cas d’adénopathies sus-claviculaires).
1. Les micrométastases ganglionnaires (> 0,2 mm et 2 mm)
sont différenciées, de par leur taille, des cellules tumorales isolées
(0,2 mm). Les micrométastases montrent plus facilement des signes
de malignité.
2. La recherche du ganglion sentinelle et la détection des cellules sus-
pectes dans les ganglions par les études immunohistochimiques et
par biologie moléculaire (RT-PCR) apparaissent dans la nouvelle clas-
sification.
3. Le statut ganglionnaire est défini par le nombre de ganglions axil-
laires envahis, déterminés de préférence après coloration standard
(hémalun-éosine/HE) ou par analyse immunohistochimique.
4. La présence de ganglions sous-claviculaires envahis (niveau III axil-
laire) est classé N3.
5. L’envahissement des ganglions de la CMI a été classé en fonction
de la méthode de détection et d’un éventuel envahissement des gan-
glions axillaires. L’envahissement microscopique des ganglions de la
CMI détecté uniquement par la recherche du ganglion sentinelle et
non par l’examen clinique ou les techniques d’imagerie (en excluant
la lymphoscintigraphie) a été classé pN1. L’envahissement des gan-
glions de la CMI diagnostiqué par l’examen clinique ou par l’imagerie
(en excluant la lymphoscintigraphie) a été classé pN2 en l’absence
d’envahissement ganglionnaire axillaire et pN3 en cas d’envahissement
ganglionnaire axillaire.
6. La présence de ganglions sus-claviculaires envahis a été reclassé
N3 au lieu de M1 dans la classification précédente.
Rationnel des changements
et des ajouts
Micrométastases et cellules tumorales
isolées
L’utilisation croissante de l’IHC et de la biologie moléculaire (RT-PCR)
permet la détection d’envahissement ganglionnaire microscopique
jusqu’à des cellules tumorales isolées. Il reste de multiples questions
non résolues sur l’importance à accorder à ces cellules :
– quelle est la limite en taille entre micrométastase et cellules tumo-
rales isolées ?
– est-ce que les cellules tumorales isolées ont une signification
clinique ?
– est-ce qu’une métastase découverte par IHC et non retrouvée par les
techniques standard doit être prise en compte pour la classification ?
– étant donné que la RT-PRC peut théoriquement identifier une seule
cellule maligne dans un ganglion, ce résultat doit-il influencer le dia-
gnostic et les décisions thérapeutiques ?
Dans l’édition précédente, les micrométastases étaient définies par
une taille 2 mm. Un tel résultat permettait de classer la lésion N1.
Y a-t-il une limite de taille inférieure au-dessous de laquelle ces
lésions n’auraient pas d’influence sur le pronostic ?
Il n’y a pas de données suffisantes pour répondre à cette question car
il n’y a pas de système adapté pour recueillir ces données et les
cliniciens traitent toutes les patientes avec métastase ganglionnaire
découverte en IHC comme des patientes N+. La classification actuelle
a défini une taille inférieure des micrométastases au-dessous de
laquelle les ganglions ne seront pas considérés comme métastatiques.
Au-dessous de 0,2 mm de diamètre, les cellules tumorales isolées
montrent généralement peu ou pas de signe de malignité. En atten-
dant de plus amples informations, elles sont classées N-, prenant en
considération que les bénéfices éventuels des traitements de ces
petites lésions pourraient ne pas compenser la morbidité de ces
mêmes traitements.
Qu’en est-il des métastases découvertes uniquement par IHC ? L’IHC
est capable de détecter des micrométastases chez 12 à 29 % des
patientes déclarées N- par les techniques standard et certaines études
ont montré une diminution de la survie sans récidive chez ces
patientes. En pratique, de plus en plus de pathologistes considèrent
que le mode de diagnostic de la métastase ganglionnaire n’a pas
d’importance et favorisent la taille de cette métastase comme étant
le critère de potentiel métastatique le plus important. La classification
actuelle introduit la notion de détection par IHC et de taille de la
métastase ganglionnaire.
La RT-PCR a révolutionné le champ de la biologie moléculaire dans
les 20 dernières années. Elle a pu retrouver un nombre important de
ganglions sentinelles envahis alors qu’ils étaient négatifs par IHC et
techniques standard mais il est impossible de prédire si la plupart de
ces cellules tumorales deviendront cliniquement significatives. Pour
ce qui est des cellules tumorales isolées dans le courant sanguin, par
exemple, moins de 0,05 % survivront pour développer un site méta-
statique. Dans le but de faciliter le recueil des données, les métastases
ganglionnaires découvertes par RT-PCR, et non par technique stan-
dard, seront notées pN0 (mol+).
Nombre de ganglions lymphatiques
axillaires envahis
Il existe de longue date un consensus clinique selon lequel le nombre
absolu de ganglions axillaires envahis est un des facteurs de pronostic
les plus importants dans le cancer du sein. Curieusement, ce consensus
n’apparaissait pas dans l’ancienne classification, qui utilisait la même
définition pour le statut ganglionnaire clinique (N) et pathologique
(pN), sans tenir compte du nombre de ganglions envahis. La classifi-
cation actuelle intègre les données de la littérature et les pratiques
cliniques d’évaluation du pronostic et de choix des traitements en
fonction du nombre de ganglions envahis.
✁
Fiche à détacher et à archiver

24
La Lettre du Sénologue - n° 18 - octobre/novembre/décembre 2002
Classification TNM
pour le cancer du sein
Métastases dans les ganglions lympha-
tiques sous-claviculaires
Dans la classification précédente, les ganglions du niveau III axillaire
étaient groupés avec les autres ganglions du creux axillaire. Il est
maintenant reconnu que leur envahissement est lié à un très mauvais
pronostic et il a été choisi de les classer IIIa.
Métastases dans les ganglions lympha-
tiques autres qu’axillaires
Dans le cancer du sein, le drainage lymphatique se fait principalement
vers le creux axillaire mais peut aussi se faire directement vers les
ganglions de la CMI et du creux sus-claviculaire.
L’envahissement des ganglions de la CMI était considéré de mauvais
pronostic jusqu’à ce que des données récentes montrent que, lorsqu’il
est isolé (sans envahissement ganglionnaire axillaire), il a le même
pronostic qu’un envahissement ganglionnaire axillaire. Le mauvais
pronostic est retrouvé chez les patientes qui présentent un envahis-
sement des ganglions axillaires et des ganglions de la CMI. Le pronostic
est également lié à la taille des ganglions de la CMI. Les ganglions de
la CMI diagnostiqués par la technique du ganglion sentinelle ont un
bien meilleur pronostic que ceux découverts cliniquement ou lors
d’examens d’imagerie (à l’exclusion de la lymphoscintigraphie). Cela
est pris en compte par la nouvelle classification, en l’associant au
nombre de ganglions axillaires envahis.
Le fait de considérer, dans la classification précédente, que les
patientes porteuses de ganglions sus-claviculaires étaient métastatiques
a conduit à utiliser des traitements palliatifs chez ces patientes consi-
dérées comme incurables. Des données récentes montrent que si elles
sont traitées de façon plus agressive, leur pronostic est le même que
celui des stades IIIb sans métastase et meilleur que celui des stades IV.
Ces patientes étaient donc sous-traitées.
Technique du ganglion sentinelle
La technique du ganglion sentinelle est largement utilisée pour les
patientes porteuses d’un T1-T2 N0. Il reste cependant quelques
questions non résolues. Il arrive souvent que le ganglion sentinelle,
lorsqu’il est positif, reste le seul ganglion positif de l’évidement. Dans
ce cas, l’évidement axillaire influence-t-il la survie ? Cette question se
pose également lorsque la métastase n’est découverte qu’après IHC
et non sur coloration standard.
Des essais sont en cours et apporteront des réponses à ces questions.
Grade histologique
Le grading histologique SBR modifié par Elston et Ellis (grading de
Nottingham) a une très forte corrélation avec le pronostic et permet
une meilleure reproductibilité interobservateurs. Il est recommandé
par le College of American Pathologists et, en France, dans les SOR.
La question s’est posée de son incorporation dans la nouvelle classi-
fication TNM.
Le grade n’intervient pas dans la prise en charge des tumeurs volu-
mineuses (T3-T4) puisqu’elles sont le plus souvent traitées par
chimiothérapie du fait de leur taille. En revanche, il pourrait prendre
toute son importance dans les décisions concernant les T1-T2 N-.
Cependant, les comparaisons entre les différentes études sont difficiles
en raison de la variabilité des critères d’inclusion, des grading utilisés
et du suivi. Les données ne paraissent donc pas suffisantes pour inté-
grer le grade histologique dans la classification actuelle.
Quel futur pour la classification
des cancers du sein ?
Les dernières années ont vu une explosion d’études sur l’utilisation
de l’IHC et des marqueurs génétiques comme facteurs pronostiques
dans le cancer du sein. Certains de ces marqueurs sont très promet-
teurs mais on constate l’absence de standardisation des techniques
de mesure pour la plupart d’entre eux (tel que Ki-67, cathepsine D,
HER2/neu et p53), limitant ainsi leur utilisation courante. Certains de
ces marqueurs pourront être insérés dans la classification actuelle. De
même, le grade histologique est, à l’évidence, un facteur pronostique
important pour le cancer du sein et les données récentes conduiront
certainement à son intégration dans la classification et ce, dans un
futur proche.
Quelques exemples
●
●T1 mic N0 pN0 (mol+) M0 : tumeur micro-invasive < à 1 mm, sans
ganglion suspect cliniquement mais un ganglion contient des cellules
tumorales isolées dont la taille est inférieure ou égale à 0,2 mm,
révélées uniquement par la biologie moléculaire (considérée comme
N-), sans métastase à distance.
●
●T1b N0 pN0 (i+) (sn) M0 : tumeur de 1 cm, sans ganglion axillaire
suspect cliniquement, avec, dans le ganglion sentinelle, des cellules
isolées de taille inférieure ou égale à 0,2 mm révélées par l’IHC
(considérée comme N-), sans métastase à distance.
●
●T2 N0 pN1 mi (i+) M0 : tumeur de 2,5 cm, sans ganglion axillaire
suspect cliniquement, avec une micrométastase ganglionnaire dont
la taille est comprise entre 0,2 et 2 mm, HE-, IHC+, sans métastase à
distance.
●
●T2 N1 pN1c (sn) M0 : tumeur de 3 cm, avec ganglions axillaires
homolatéraux mobiles, envahissement microscopique de deux
ganglions axillaires et envahissement microscopique d’un ganglion
sentinelle dans la CMI.
●
●T4d N3b pN3b M1 : tumeur inflammatoire, avec envahissement
clinique des ganglions mammaires internes homolatéraux et des gan-
glions axillaires, ainsi qu’envahissement microscopique des ganglions
mammaires internes homolatéraux et des ganglions axillaires et
métastase à distance.
✁
Fiche à détacher et à archiver
1
/
4
100%