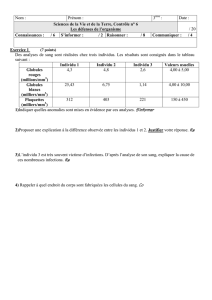
Télécharger la fiche technique [80.33 Ko PDF]

GLOBE (Global Link for Online Biomedical Expertise Manuel - Contrôle des Maladies Transmissibles
1/8
CIM-10 A05.1
©
Fondation Mérieux 2010. Tous doits réservés.
Botulisme
Botulisme intestinal
CIM-10 A05.1
botulisme infantile
CCDM19 : E. Barzilay, J. Schlundt
CCDM18 : H. Toyofuku
1. Identification
Il existe quatre formes de botulisme se produisant naturellement : i) Le botulisme alimentaire dû à
l’ingestion de nourriture contaminée par la neurotoxine botulinique ii) le botulisme par blessure dû à
la contamination d’une blessure par des spores de C. botulinum qui germent et produisent la toxine
iii) le botulisme infantile dû à la colonisation gastrointestinale du nourrisson iv) le botulisme
toxémique intestinal de l’adulte.
De plus, deux formes de botulisme supplémentaires non naturelles sont reconnues : i) le botulisme
par inhalation dû à l’inhalation de la neurotoxine botulinique sous forme d’aérosol ii) le botulisme
iatrogénique pouvant être causé par une injection accidentelle de la neurotoxine botulique dans la
circulation générale au lieu de l’injection thérapeutique localisée prévue.
Le lieu de production de la toxine diffère pour chaque forme de botulisme, mais chacune d’elle
présente la paralysie flasque typique due à l’action de la neurotoxine botulinum sur la jonction
neuromusculaire.
Le botulisme alimentaire est une toxi-infection grave due à l’ingestion de la toxine déjà présente
dans de la nourriture contaminée. Les symptômes pouvant se déclarer de quelques heures à
jusqu’à quelques jours après l’ingestion de la nourriture contaminée suivent une progression typique
de paralysie flasque, symétrique descendante. Les symptômes précoces sont souvent une fatigue,
une faiblesse et des vertiges, habituellement suivis par une vision trouble, la bouche sèche et une
difficulté à avaler et à parler quand la toxine commence à atteindre les nerfs craniaux. Les
symptômes neurologiques descendent toujours dans le corps : Les épaules sont les premières
affectées, puis les bras, suivis des avant-bras, des cuisses, des mollets etc. La paralysie des muscles
respiratoire peut provoquer un arrêt respiratoire et la mort, sauf si une assistance est fournie
(ventilation artificielle). Il n’y a ni fièvre ni perte de conscience. Des symptômes gastro-intestinaux, y
compris des nausées, des vomissements, une constipation et un gonflement abdominal - et plus
rarement une diarrhée - peuvent se produire. Des symptômes similaires se produisent habituellement
chez les personnes ayant consommé la même nourriture. La plupart des cas guérissent s’ils sont
diagnostiqués et pris en charge rapidement, avec administration précoce de l'antitoxine et aide
respiratoire. Le taux de létalité aux USA est de 5% à 10%. La convalescence peut durer plusieurs
mois.
Manuel -
C
ontrôle des Maladies Transmissibles
19ème Edition - 2008

GLOBE (Global Link for Online Biomedical Expertise Manuel - Contrôle des Maladies Transmissibles
2/8
CIM-10 A05.1
©
Fondation Mérieux 2010. Tous doits réservés.
Le botulisme infantile est la forme de botulisme la plus courrante. Elle touche les enfants de moins
de 12 mois, avec une majorité de cas chez des nourrissons entre 6 semaines et 6 mois. Des spores
ingérées bourgeonnent dans l’intestin du nourrisson où elles produisent des bactéries qui se
reproduisent et libèrent la toxine. Il est suspecté que la colonisation se produit parce que la flore
intestinale qui pourrait entrer en compétition avec C. botulinum n’est pas encore complètement
établie. Les symptômes cliniques chez les enfants commencent par une constipation et peuvent
comprendre une perte d’appétit, une faiblesse, une mauvaise succion, une modification des pleurs
et une absence frappante de contrôle de la tête.
Le botulisme infantile peut prendre la forme d’une maladie bénigne à début graduel ne
nécessitant pas d’hospitalisation jusqu’à une forme provoquant le décès soudain du nourrisson. La
progression de la maladie est plus grave chez les nourrissons de moins de 2 mois. Certaines études
suggèrent que le botulisme infantile pourrait être responsable d’environ 5% des cas de mort
soudaine du nourrisson. Le taux de létalité des cas hospitalisés est inférieur à 1%, il est beaucoup plus
élevé sans accès à un hôpital disposant d’unité de soins intensifs pédiatriques.
Le botulisme par blessure se produit quand des spores pénètrent dans une plaie ouverte et se
reproduisent dans un environnement anaérobique ; il est habituellement associé à des blessures
graves. Les symptômes sont semblables à ceux de la forme alimentaire mais peuvent mettre jusqu’à
2 semaine à apparaitre.
Le botulisme toxémique intestinal adulte, semblable au botulisme infantile est relativement rare. Il se
produit chez des adultes immunodéprimés, sous traitement antibactérien ou présentant des
anormalités fonctionnelles ou anatomiques des intestins, quand des spores ingérées germent dans
l’intestin et produisent des bactéries se reproduisant dans le tractus et libérant la toxine.
Le diagnostic du botulisme alimentaire s’effectue par détection de la toxine botulinum dans le
sérum, les selles, un aspirât gastrique et/ou dans la nourriture incriminée ou par culture de C.
botulinum obtenu par aspirât gastrique ou coproculture d’un cas clinique. La mise en évidence des
bactéries dans de la nourriture suspecte est utile mais ne suffit pas pour poser le diagnostic car des
spores de botulinum sont universellement présentes dans l’environnement ; en revanche, la
présence de toxine dans une source alimentaire suspecte est très significative. Le diagnostic peut
être accepté dans le cas d’une personne présentant le syndrome clinique et ayant consommé de
la nourriture incriminée dans un cas confirmé au laboratoire. La présence de la toxine dans le sérum
ou une culture positive d'un prélèvement sur la blessure confirme le diagnostic de botulisme par
blessure. Des diagnostics électromyographiques peuvent corroborer le diagnostic clinique de toutes
les formes de botulisme. L’identification de C. botulinum et/ou de la toxine dans les selles du patient
ou dans des spécimens d’autopsie aide à établir le diagnostic de botulisme intestinal. La toxine est
rarement détectée dans le sérum des patients.
2. Agent infectieux
Le botulisme humain est une paralysie neurologique progressive grave mais relativement rare due à
des toxines puissantes produites par Clostridium botulinum. Parmi les 7 sous-types reconnus de
neurotoxines clostridiennes (les types botulinum A, B, C, D, E, et rarement F et G), seuls les types A, B,
E et rarement le type F provoquent la maladie humaine.

GLOBE (Global Link for Online Biomedical Expertise Manuel - Contrôle des Maladies Transmissibles
3/8
CIM-10 A05.1
©
Fondation Mérieux 2010. Tous doits réservés.
La neurotoxine botulique (BoNT) est une des substances létales les plus puissantes connue, avec une
dose létale moyenne (DL50) d’un nanogramme de toxine par kilo.
La plupart des épidémies humaines sont dues aux types A, B, E et rarement au type F ; un type G a
été isolé dans le sol et des spécimens d’autopsie mais sont rôle causal pour le botulisme n'est pas
établi. Des épidémies du type E sont habituellement liées à la présence de Clostridium botulinum
dans du poisson, des fruits de mer ou la chair de mammifères marins. Les groupes prtéolytiques (A
certains B et F) et non-protéolytiques (E, certains B et F) diffèrent par leurs besoins en eau,
température, pH et sel nécessaires à leur croissance. Actuellement, le bioessai murin constitue la
méthode standard de quantification de la toxine botulique.
La toxine est produite dans des aliments improprement transformés en conserve, à faible taux de
sel, de faible acidité ou alcalins et dans des aliments pasteurisés et faiblement transformés
conservés sans réfrigération, en particulier dans des emballages hermétiques. Plus récemment,
certaines épidémies ont été liées à des aliments faiblement cuits puis refroidis, conservés ensuite à
température trop élevée. La toxine est détruite à l’ébullition (par ex. 85°C/185°F pendant 5 minutes
ou plus), mais l’inactivation des spores nécessite une température plus élevée (85°C/185°F pendant
10 min ou plus). La toxine de type E peut être produite (lentement) à des températures aussi faibles
que 3°C (37,4°F), c'est-à-dire plus froides que la réfrigération usuelle.
3. Prévalence
Mondiale. Cas sporadiques. Des épidémies familiales et générales se produisent quand de la
nourriture est préparée ou conservée avec des méthodes ne détruisant pas les spores et
permettant la formation de toxine. Les cas sont rarement dus à des produits préparés dans le circuit
commercial, même si des erreurs dans un processus de stérilisation par autoclave de conserves en
2007 ont provoqué deux épidémies de botulisme alimentaire dû à des conserves commerciales aux
USA. Des épidémies se sont aussi produites par contamination de boites de conserves abîmées
après leur fabrication. Des cas de botulisme infantile ont été notifiés aux Amériques, en Asie, en
Australie et en Europe. L’incidence réelle et la distribution du botulisme infantile est très
probablement sous-notifiée parce que les symptômes peuvent être bénins et que tant la
sensibilisation des médecins que les capacités de diagnostics restent limitées. La très large majorité
des cas notifiés dans le monde provient des USA, avec près de la moitié d’entre eux notifiés en
Californie. Internationalement, un certain nombre de cas ont été détectés en Argentine, Australie,
Japon, Canada et en Europe (essentiellement en Italie et au Royaume Uni) et quelques cas isolés
au chili, en Chine, Égypte, Iran, Israël et au Yémen.
4. Réservoir
Les spores, présentes dans le sol dans le monde entier. Des spores sont fréquemment retrouvées
dans des produits agricoles, y compris le miel, et se trouvent aussi dans les sédiments marins et le
tractus intestinal d'animaux comme les poissons.

GLOBE (Global Link for Online Biomedical Expertise Manuel - Contrôle des Maladies Transmissibles
4/8
CIM-10 A05.1
©
Fondation Mérieux 2010. Tous doits réservés.
5. Mode de transmission
Le botulisme alimentaire se produit quand C. botulinum peut se reproduire et produire la toxine
dans de la nourriture ingérée ensuite sans être suffisamment chauffée ou cuite après sa préparation
pour inactiver la toxine. La croissance de cette bactérie anaérobique et la formation de la toxine
tendent à se produire dans des produits de faible acidité contenant peu d’oxygène en présence
de la combinaison adéquate entre la température de stockage et les paramètres de conservation
(faible taux en sel et sucre). Ces conditions sont le plus souvent présentes dans des aliments
faiblement transformés (comme des produits carnés ou des poissons fermentés, salés ou fumés) et
dans des conserves familiales (bocaux, bouteilles etc.) improprement réalisées d’aliments à faible
teneur en acide, en sel et en sucre. Le type de nourriture incriminée dépend des habitudes
alimentaires et des procédures de conservations locales. Dans de rares cas, les aliments incriminés
ont été préparés de façon industrielle.
Les empoisonnements sont souvent dus à des fruits et légumes en conserves familiales ; la viande est
plus rarement mise en cause. Plusieurs épidémies se sont produites suite à la consommation de
poissons non vidés, de pommes de terre cuites au four [avec la peau], de tourtes à la viandes
(commerciales) mal conservées, d’oignons sautés, d’ail émincé à l'huile etc. Certaines épidémies
récentes se sont produites dans des restaurants. Des aliments du jardin, comme les tomates,
considérés auparavant comme trop acides pour permettre la croissance de C. botulinum ne
peuvent plus être considérés comme des produits à faible risque pour les conserves familiales.
Dans l’arctique, des épidémies ont été liées à de la viande de phoque, du gras de baleine
fermenté, du saumon fumé, des œufs de saumon fermenté et d’autres aliments traditionnels
fermentés et consommées sans cuisson ; ces épidémies sont presque exclusivement dues à la toxine
de type E. En Europe, la plupart des cas sont dus à des saucisses ou des viandes conservées ou
fumées, au Japon à des fruits de mer. L’épidémie la plus importante à se jour s’est produite en
Thaïlande le 14 mars 2006 et a touché 209 cas, dont 42 ont développé une défaillance respiratoire,
mais aucun cas de décès. Elle était due à des pousses de bambou préparées artisanalement en
famille. Le traitement des cas graves a nécessité l’importation d’antitoxine de 4 pays différents.
Le botulisme par inhalation, dû à l’inhalation de toxine (sous forme d’aérosol) n’a été notifié que
chez des personnels de laboratoire. Les symptômes neurologiques étaient les mêmes que pour le
botulisme alimentaire, mais la période d'incubation a été plus longue. Tous les cas affectés ont guéri
en 2 semaines, et ont bénéficié d'un traitement à l’antitoxine. Des études suggèrent qu’une
exposition au botulisme par inhalation causerait chez les sujets exposés un prodrome d'irritation des
voies aériennes supérieures lors du contact initial, suivi par un début variable de différents degrés de
paralysie. Un botulisme transmis par l’eau pourrait aussi en théorie provenir de l’ingestion de la
toxine préformée car celle-ci est stable dans les fluides. Bien qu’il ait été démontré que la toxine
botulique conserve l’essentiel de son activité jusqu’à 70 jours dans de l’eau et des boissons non
traitées, le risque de contamination accidentelle par l’eau est considéré comme faible, vu que les
processus d’épuration des eaux inactivent la toxine.

GLOBE (Global Link for Online Biomedical Expertise Manuel - Contrôle des Maladies Transmissibles
5/8
CIM-10 A05.1
©
Fondation Mérieux 2010. Tous doits réservés.
Le botulisme par blessure est souvent dû à la contamination de la blessure par de la terre ou des
graviers ou à un traitement défaillant de fractures ouvertes. Depuis les années 1990, une
émergence inquiétante et continue de botulisme par blessure s’est produite parmi les utilisateurs
chroniques de drogues dans certaines régions d’Europe et d’Amérique du Nord, essentiellement
des abcès cutanés dus à des injections sous-cutanées ou intramusculaires (" pop" de la peau ou du
muscle) d’héroïne « black-tar » (forme impure dite « goudron noir »), mais aussi des sinusites chez des
« sniffeurs » de cocaïne. L’utilisation de produits additionnels (pour couper l’héroïne) ou pour
l’acidifier (comme l’acide citrique) – les acidifiants étant souvent utilisés pour solubiliser l’héroïne et
permettre son injection – augmentent le risque de botulisme par blessure par la dégradation des
tissus importante qu’ils provoquent lors de l’injection.
Le botulisme intestinal (chez le nourrisson ou la toxémie intestinale chez l’adulte) est dû à l’ingestion
de spores de C. botulinum qui germent dans le colon, plutôt que de l’ingestion de toxine
préexistante. Des sources possibles de spores chez les nourrissons sont la nourriture et la poussière.
Dans plusieurs études, le botulisme infantile a été associé à la consommation de miel contaminé
par des spores du botulisme et les mères doivent être mises en garde de ne pas donner de miel non
cuit à leurs enfants de moins d’un an.
Le botulisme toxémique intestinal adulte se produit habituellement chez des adultes dont la flore
intestinale est altérée, soit par antibiothérapie, soit à cause d’anomalies fonctionnelles ou
anatomiques des intestins.
6. Période d’incubation
Les symptômes neurologiques du botulisme alimentaire apparaissent habituellement dans les 12 à
36 heures, mais peuvent parfois ne se produire que quelques jours après ingestion de la nourriture
contaminée. Plus la période d'incubation est courte, plus la maladie est grave et plus le taux de
létalité est élevé. La période d’incubation du botulisme intestinal chez les nourrissons est inconnue,
vu que le moment précis de l’ingestion ne peut souvent pas être déterminé. En cas de botulisme
par inhalation, il est suspecté que la période d'incubation puisse être plus longue, de 12 à 80 heures
après l’exposition.
7. Période de contagion
Malgré l’excrétion de la toxine et d’un taux élevé (environ 106 bactéries/g) de bactéries dans les
matières fécales des patients atteints de botulisme intestinal pendant des semaines à des mois
après le déclenchement de la maladie, aucun cas de transmission secondaire de personne à
personne n’a jamais été documenté. Les patients atteints de botulisme alimentaire excrètent
typiquement la toxine pendant des durées plus courtes.
8. Prédisposition
La prédisposition est générale. Presque tous les patients hospitalisés pour botulisme infantile sont
âgés de 2 semaines à 1 an ; 95% ont moins de 6 mois, avec un âge moyen lors du déclenchement
de la maladie de 7,6 semaines pour les nourrissons sous allaitement de substitution et 13,7 semaines
pour les enfants allaités au sein. Les adultes dont les problèmes intestinaux développent une flore
intestinale inhabituelle (ou dont la flore a été accidentellement altérée par une antibiothérapie
visant d’autres problèmes) peuvent être prédisposés au botulisme intestinal.
 6
6
 7
7
 8
8
1
/
8
100%