étude morphologique du processus falciforme du ligament sacro

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
ÉTUDE MORPHOLOGIQUE DU PROCESSUS
FALCIFORME DU LIGAMENT SACRO-TUBÉRAL
Par
Brice FRESNEAU
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE
NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran : M
lle
M. GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

UNIVERSITE DE NANTES
FACULTE DE MEDECINE
MAITRISE EN SCIENCES BIOLOGIQUES ET MEDICALES
M.S.B.M
MEMOIRE POUR LE CERTIFICAT D’ANATOMIE, D’IMAGERIE ET DE MORPHOGENESE
2002-2003
UNIVERSITE DE NANTES
ÉTUDE MORPHOLOGIQUE DU PROCESSUS
FALCIFORME DU LIGAMENT SACRO-TUBÉRAL
Par
Brice FRESNEAU
LABORATOIRE D’ANATOMIE DE LA FACULTE DE MEDECINE DE
NANTES
Président du jury : Pr. J. LEBORGNE
Vice-Président : Pr. J.M. ROGEZ
Enseignants :
• Pr. O. ARMSTRONG
• Pr. P. COSTIOU
• Pr. D. CROCHET
• Pr. A. DE KERSAINT-GILLY
• Pr. B. DUPAS
• Pr. Y. HELOURY
• Pr. J.P. MOISAN
• Pr. N. PASSUTI
• Pr. R. ROBERT
• Pr. O. RODAT
Ceran : M
lle
M. GARCON – Assistant Ingénieur
Laboratoire : S. LAGIER et Y. BLIN - Collaboration Technique

REMERCIEMENTS
A Monsieur le Professeur Robert,
Qui, par ses conseils et ses encouragements,
A rendu possible la réalisation de ce mémoire.
A Stéphane LAGIER et Yvan BLIN,
Pour leur gentillesse et leur disponibilité.
A tous mes collègues du MSBM d’Anatomie.

SOMMAIRE
INTRODUCTION
MATERIEL ET METHODES
1- Matériel de dissection
2-
Méthodes de dissection
21. Abord endopelvien médial
22. Abord transglutéal
23. Méthodes spécifiques
3- Méthodes pour l’étude statistique
RESULTATS
1. Rappels anatomiques
11. Le pelvis (figure3)
12. La région glutéale
13. Le périnée
2. Le processus falciforme du ligament sacro-tubéral
21. Description
211. Morphologie
212. Rapports
1- Premier segment
2- Deuxième segment

3- Troisième segment
213. Conclusion
22. Etude morphométrique comparative
221. S’agit-il d’une structure constante ?
222. Est-il soumis à des variations ?
223. Statistique descriptive
224. Conclusion
DISCUSSION
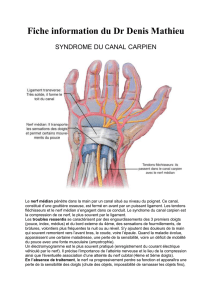
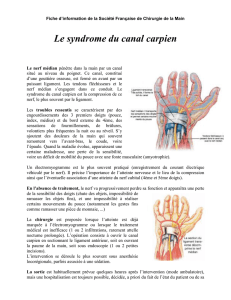
1. Les névralgies du nerf pudendal
11. Diagnostic
12. Physiopathologie
121. Les conflits anatomiques
122. Rôle du polymorphisme
13. Thérapeutique
2. Perspectives
CONCLUSION
REFERENCES
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
1
/
43
100%