Vulvodynies - medecinefemme.com

Prise en charge des vulvodynies
Séverine Puppo

Définition
Douleur périnéale chronique (au moins 6 mois)
Inconfort vulvaire: brûlure sans anomalie clinique décelable
–Douleur permanente dans la journée
–Pas de prurit
–Pas de réveil nocturne
–Début souvent insidieux après un événement déclenchant
événement de vie (deuil, divorce, chômage, infidélité…)
événement affectant la région uro-génitale (hystérectomie, traitement d’une
infertilité, accouchement compliqué, infection urinaire, candidose, herpès…)

Diagnostic
Le Diagnostic repose sur l’examen clinique (biopsie inutile)
Diagnostic différentiel
–Infection (candida, HSV…)
–Dermatose (lichen plan, scléreux)
–Néoplasie (carcinome épidermoide)
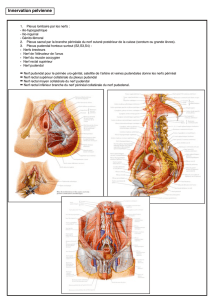
–Neuropathie pudendale
Classification
–Généralisée ou localisée: clitoris, fourchette, petite lèvre…
–Provoquée 70%, spontanée 30% ou mixte

Classification
Vulvodynie généralisée non
provoquée
–= Vulvovodynie essentielle
–Brûlure spontanée diffuse
–Pas de réveil nocturne
–Examen clinique négatif
–Svt patiente ménopausée
–Diagnostic d’élimination
Vestibulodynie provoquée
–Vulvodynie localisée de contact
–Patientes plus jeunes, ATCD
fréquent de candidoses à
répétition
–Dyspareunie et brûlure au
niveau du vestibule
–Svt associée à un érythème
vestibulaire
–Dlr reproduite par le test du
coton-tige

Retentissement psychologique et
physique
Anxiété, dépression
Localisation des symptômes
–Honte
–Peur d’une IST
–Diminution de la libido
–Défaut de lubrification
–Evitement des rapports sexuels
–Vaginisme
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
1
/
19
100%