Les algies périnéales: approche diagnostique

Les algies périnéales:
approche diagnostique
Dr C. Lukowski
Dr C. Lukowski
CRF CHPLT
CRF CHPLT

Epidémiologie des
douleurs pelvi-périnéales
chroniques
En Grande
En Grande-
-Bretagne:
Bretagne: pr
pré
évalence
valence
annuelle
annuelle: 3.8% des femmes de 15
: 3.8% des femmes de 15 à
à
73
73 ans
ans (migraine 2.1%,
(migraine 2.1%, asthme
asthme 3.7%)
3.7%)
10 % des
10 % des cs
cs gyn
gyné
éco
co, 12% des
, 12% des
indications
indications d
d’
’hyst
hysté
érectomie
rectomie et 40 %
et 40 %
des
des coelioscopies
coelioscopies exploratrices
exploratrices.
.

33%
33% attendent
attendent en
en moyenne
moyenne plus de 2
plus de 2 ans
ans
avant
avant de consulter et 38%
de consulter et 38% n
n’
’ont
ont pas de
pas de
diagnostic
diagnostic pdt
pdt les 3
les 3-
-4
4 ans
ans qui
qui suivent
suivent la
la
1
1è
ère consultation.
re consultation.
Errance diagnostique avec des examens
Errance diagnostique avec des examens
habituels restent n
habituels restent né
égatifs
gatifs --
-->
>
R
Ré
épercussions psychologiques majeures
percussions psychologiques majeures
Difficult
Difficulté
és parfois de faire la part du
s parfois de faire la part du
«
«primum
primum novens
novens »
»entre douleurs
entre douleurs chr
chr et
et
tableau psychologique
tableau psychologique

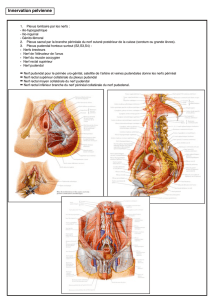
Anamnèse
Antécédents traumatologiques, médicaux,
chirurgicaux et obstétricaux
Durée des symptômes
Mode d ’apparition, circonstances
Intensité douleur (EVA)
Type (neuropathique vs nociceptive)

Cyclisme
Traitements déjà reçus et leurs effets
Examens complémentaires déjà réalisés
Association à des troubles de continence (U
ou A) ou gynéco-sexuels (dyspareunie)
Influence de
– Position assise
– Défécation/ miction
–Cycle menstruel
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
1
/
42
100%