21/04/2016 FEBVRE Léa L2 CR : PAYRASTRE Clémentine Digestif

DIGESTIF - Physiologie de la sécrétion gastrique et pancréatique
21/04/2016
FEBVRE Léa L2
CR : PAYRASTRE Clémentine
Digestif
Pr. R Laugier
11 pages
Physiologie de la sécrétion gastrique et pancréatique
A. Physiologie de la sécrétion gastrique
I. Histologie
L'estomac est divisé en 2 parties :
–la partie verticale : le fundus et le corps (ou grosse tubérosité): 2/3 supérieure.
–la partie horizontale : l'antre et le pylore : 1/3 inférieure beaucoup plus petite et dont le rôle est
différent.
Le corps de l'estomac est recouvert par une muqueuse de type sécrétoire monocellulaire cubique avec
des glandes de 2 types : des cellules principales et des cellules bordantes qui sont un petit peu moins
enfoncées.
Ces 2 types cellulaires comportent des glandes exocrines mais l'estomac a aussi une petite fonction endocrine
par l'intermédiaire de l'antre.
Les cellules principales vont sécréter des enzymes, et les cellules bordantes sécrètent le proton, responsable de
l'acidité et le facteur intrinsèque qui a un rôle important dans l'absorption de la vitamine B12.
L'antre, qui a des cellules à sécrétion exocrine, sécrète des bicarbonates (composant alcalin qui va très
peu tamponner l'énorme quantité d'H+) et du mucus (=mucopolysaccharides) dans la lumière de l'estomac. Elle
a aussi une fonction endocrine et sécrète une hormone : la gastrine. (/!\ le prof a bien insisté sur le fait que
c'est une hormone et non pas une enzyme!)
L'estomac est donc une glande mixte à la fois exocrine et endocrine.
1/10
Plan
A. Physiologie de la sécrétion gastrique
I. Histologie
II. Motricité gastrique
III. Composition de la sécrétion
IV. Régulation de la sécrétion
B. Physiologie de la sécrétion pancréatique
I. Généralités
II. Description de la sécrétion
III. Protection cellulaire
IV. Régulation de la sécrétion
C. Conclusion

DIGESTIF - Physiologie de la sécrétion gastrique et pancréatique
II. Motricité de l'estomac
La motricité est adaptable. Cette motricité est sous tendue par des fibres musculaires : une couche
circulaire interne qui a pour but d'engendrer des contractions (c'est à dire qu'à un endroit donner l'estomac va
diminuer de diamètre) mais aussi des fibres longitudinales externes qui vont permettre à ces contractions de se
déplacer.
La contraction antro-pyloro-duodénale part de la partie horizontale de l'estomac et va jusqu'au
duodénum.
A jeun, en période nocturne, l'estomac est vide, on lui décrit une face antérieure et postérieure qui se
touchent et il contient quelques dizaines de millilitres de suc basal. Cependant il a quand même des contractions
de l'ordre de 2 à 3 par heure qui partent d'un pacemaker situé sur la grande courbure de l'estomac. Ce
pacemaker va entraîner une dépolarisation qui va engendrer la contraction des fibres musculaires. Le contenu
résiduel basal va petit à petit descendre vers l'antre et être éliminé à travers le pylore.
Penser , sentir ou voir à manger, va entraîner une stimulation de la motricité et de la sécrétion de
l'estomac.
En mangeant l'estomac se remplit et il va se détendre passivement : c'est une phase de relaxation, la
pression va diminuer au fur et à mesure qu'il se distend et se remplit.
La motricité va se mettre en marche via le système nerveux, les contractions auront un rythme de 2 par
minute. La contraction va se déplacer de gauche à droite .
Lorsque la contraction arrive au niveau du pylore, celui ci devrait logiquement s'ouvrir pour laisser
passer le bol alimentaire mais le pylore se ferme ! Cela évite de vider l'estomac en très peu de temps. Si le
pylore s'ouvrait au moment de la contraction, on aurait vidé l'estomac en une dizaine de contractions.
Ce temps passé dans l'estomac permet aux aliments d'être stérilisés par l'acide, d'être mis à une
température ni trop chaude ni trop froide, de commencer à être digérés et d'avoir la bonne osmolarité.
Le dumping syndrome fait passer une grande quantité de chyme gastrique dans le duodénum d'un coup,
il s'observe après les gastrectomies.
Lorsque le contenu gastrique a été poussé et qu'il arrive devant le pylore fermé il reflue et cela entraîne
un phénomène de brassage, à chaque contraction il y a moins de 1 % des aliments qui passent à travers le
pylore. La vidange de l'estomac est donc un phénomène exponentiel (et non linéaire).
Ceci va donc entraîner un ralentissement de la vidange de l'estomac.
Le temps de demi vidange est entre 90 minutes et 2,5 heure.
Plus les gens sont nauséeux, plus le temps de demi vidange est lent : la plénitude gastrique se prolonge
trop longtemps. Ce temps de demi vidange varie avec les individus, de plus il est allongé avec le stress. Enfin
les lipides ralentissent encore ce temps de demi vidange. Plus on mange, plus ce temps de demi vidange sera
long. CR : le temps de demie vidange varie également avec l'âge.
Lors du brassage gastrique des aliments, ceux ci seront mis en contact avec la sécrétion salivaire et avec la
sécrétion gastrique.
III. Composition de la sécrétion
La sécrétion gastrique est un liquide clair, eau de roche, on en sécrète entre 0,5 et 2 L par jour, cette
sécrétion est adaptable. Lorsque le patient est à jeun, la sécrétion est au plus bas.
Elle comprend à peu près 95% d'eau et des ions : du sodium (Na+) isotonique au plasma, du
potassium (K+) isotonique au plasma, des bicarbonates (HCO3-) sécrétés par l'antre mais surtout des protons
2/10

DIGESTIF - Physiologie de la sécrétion gastrique et pancréatique
(H+) et du chlore (Cl-, qui vient apporter l'équilibre iso-éléctrique pour H+).
C'est donc une sécrétion très très acide, riche en proton, et tamponnée a minima par des bicarbonates.
Le facteur intrinsèque, sécrété par les cellules bordantes est une petite protéine qui forme un complexe
avec la vitamine B12, ce complexe va se former dans l'iléon terminal (5m plus loin) . Et seul ce complexe peut
être absorbé dans le sang.
C'est pourquoi lors des atrophies gastriques comme dans la maladie de Biermer, on a une baisse de
l'acidité gastrique et une baisse de la sécrétion du facteur intrinsèque, ce qui entraîne tous les signes d'une
carence en vitamine B12 c'est à dire une anémie macrocytaire.
En plus de cette sécrétion riche en ions, on retrouve pour les cellules principales des sécrétions
enzymatiques qui sont à la base de la digestion.
Tout ce que l'on mange est organisé dans des cellules, et tel quel ce n'est pas absorbable. Ces aliments
peuvent être utilisés à 2 fins : soit pour être brûlés et fournir de l'énergie, soit être recyclés pour faire nos
propres protéines à partir des acides aminés absorbés.
Les sucres sont des chaînes de cycles carbonés hexagonaux : les osides et polyosides, et sont trop
volumineux pour être passer la barrière digestive. Le processus de digestion est un processus biochimique qui
consiste à hydrolyser ces molécules en de plus petites molécules qui vont être des mono ou des diolosides. Il en
est de même pour les protéines et les lipides.
Le processus de digestion commence au niveau de la bouche par la sécrétion salivaire. La salive
contient essentiellement des mucopolysaccharides qui ont de très longues chaînes et qui sont à la base du
mucus. Le mucus protège et enrobe l'alimentation et la fait glisser dans le tube digestif. La salive contient aussi
de l'amylase salivaire qui amorce la digestion des sucres au niveau buccal. Puis tout ceci arrive dans l'estomac
ou il y aura une hydrolyse des lipides et des protéines par des enzymes du fundus.
Dans l'antre il y a du mucus protecteur qui complète le mucus de la salive.
Les cellules bordantes de l'estomac sont à l'origine de la sécrétion d'H+.
L'ATPase est H+ dépendante.
Lorsque le ligand se fixe au récepteur (symbolisé par des demies lunes sur le schéma : histamine, Ach,
Gastrine), il entraîne un second messager à l'intérieur de la cellule. Ce second messager est soit l'AMPc, soit le
calcium ionisé.
La cellule fundique bordante est
la seule avec des équipements
pour les 2 seconds messagers :
AMPc et calcium.
Le récepteur activé active une
enzyme qui s'appelle l'adénylate
cyclase et qui transforme l'AMP
en AMP cyclique. Et cette AMPc
déclenche l'action sous tendue par
une série de récepteurs.
L'action donnée est d'activer
une ATPase H+/K+ dépendante,
c'est un transporteur qui va
transporter de l'H+ issu de la
décomposition de l'eau en H+ et
3/10

DIGESTIF - Physiologie de la sécrétion gastrique et pancréatique
OH- . Cet H+ va être pompé activement de l'intérieur de la cellule vers la lumière de l'estomac, il sera
contrebalancé mécaniquement par du K+ pompé passivement.
Les autres récepteurs qui passent par le calcium augmentent par ce même mécanisme la synthèse d'H+.
CR : le H+ est pompé contre le gradient.
Parallèlement il y a du chlore qui est pompé passivement du sang vers la cellule, et de la cellule vers la
lumière, pour équilibrer électriquement.
Le résultat est une concentration extrêmement élevé d'H+. La concentration de HCl varie avec la
stimulation, elle augmente avec le débit de 40 à 1 000 000 mM. C'est le plus grand pouvoir de concentration de
l'organisme.
Le pH correspond à la concentration logarithmique de l'H+, et donc cela abaisse le pH de 6 unités, ce pH
se retrouve proche de 1. Le suc basal à jeun est le plus concentré en acide. (à titre de comparaison les pH les
plus acides de l'alimentation, coca-cola et vin blanc, sont à 3,5).
C'est un mécanique actif qui demande de l'oxygène et de l'énergie, qui est variable et adaptable par des
récepteurs nerveux et hormonaux.
Au niveau des récepteurs : il y a le récepteur à la gastrine (message hormonal) et le récepteur à
l'Acétylcholine qui traduit un message nerveux, il y a aussi un récepteur à l'histamine que le prof n'a pas trop
détaillé.
La cellule principale du fundus :
Elle sécrète des enzymes de façon exocrine : le pepsinogène et la lipase.
La pepsine est sécrétée sous forme de pepsinogène, substance glycoprotéinée, en boule et le
pepsinogène fait que le centre actif catalytique de l' enzyme est caché par un volet qui le bloque, il n'a pas la
possibilité de capter son substrat, il est donc inactif. A jeun le pH est à 5, le pepsinogène reste inactif est
l'estomac est protégé. Lorsqu'on commence à manger, il y a sécrétion d'acide, le pH diminue et le volet qui
venait cacher le site actif du pepsinogène s'enlève, cela permet de libérer le site actif du pespsinogène. Le
pepsinogène devient pepsine qui est une endopeptidase avec une activité hydrolytique, les longues chaînes
vont être coupées en certains endroits pour faire des chaînes plus courtes.
La lipase : Jusque dans les années 90 on pensait que cette lipase était salivaire comme chez le rat, mais
ce sont des équipes marseillaises qui ont montré que cette lipase était sécrétée activement par le fundus de
l'estomac et qu'elle est sécrétée au moment du repas. (On retrouve dans le génome de la cellule gastrique le
gène de la lipase → c'est une sécrétion active).
Cette lipase est résistante à l'acide, mais a un pHi (pH optimal d'action) autour de 4/5 , elle est faite pour
être active en milieu acide, elle ressemble beaucoup à la lipase pancréatique. Elle va commencer la digestion
des triglycérides.
Les triglycérides représente 75% des graisses de notre alimentation et on mange 80g de graisse par jour
(plus dans les pays occidentaux). Ils sont dans le beurre, les huiles et les graisses animales (steak, saumon). Ce
sont des « rateaux à 3 dents », avec un radical glycérol et 3 « dents » acides gras de longueur variable en
fonction du nombre d'atomes de carbone.
Les triglycérides les plus courts sont des C4, le beurre c'est du C8, les graisses de type stéarine c'est du
C12, et les huiles du C18 (triglycéride qu'on consomme le plus souvent). Ils peuvent être mono ou poly
insaturés : rôle toxique des mono-insaturés.
La lipase va séparer les chaînes d'acides gras du radical glycérol et de donner un acide gras libre et
un diglycéride, puis un deuxième acide gras libre et un monoglycéride et enfin un troisième acide gras libre et
le radical glycérol.
4/10

DIGESTIF - Physiologie de la sécrétion gastrique et pancréatique
Il existe donc au niveau de l'estomac une enzyme protéolytique : la pepsine et une enzyme lipolytique :
la lipase gastrique (15% de l'activité lipolytique).
L'acide sert à désinfecter notre alimentation partiellement, et il permet d'ioniser le fer (qui est vital car
il participe à la synthèse d'hémoglobine), il est à la base sous forme ferreuse (Fe2+), et en présence d'acide il est
protoné et devient ferrique (Fe3+) ainsi il est mieux absorbé.
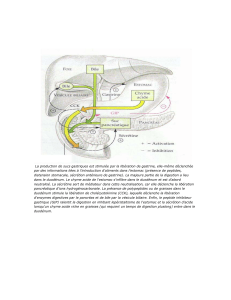
IV. Régulation de la sécrétion : Élément de régulation (système d'adaptation)
Ces éléments de régulation sont doubles :
–Nerveux :Le système nerveux est organisé selon une architecture qui est analogue: une fibre nerveuse
présynaptique, une synapse, une fibre nerveuse post synaptique et une deuxième synapse avec
l'effecteur. La discontinuité de la synapse est compensée par la libération de neuromédiateur (exemple
l'acétylcholine) induite par la dépolarisation de la fibre présynaptique, ce neuromédiateur va exciter la
fibre post-synaptique. Cela va permettre une adaptation car d'autres neuromédiateurs viennent moduler
cette information. Ces éléments de régulation nerveuse sont eux même doubles :
–Le système vagal parasympathique cholinergique qui vient du nerf vague, dont le noyau est situé
su le plancher du 4ème ventricule. Sa caractéristique est son neuromédiateur qui est l'acétylcholine.
Le nerf vague fait plus de 1m, il est très long. Il a une fibre postsynaptique toute petite (quelques
millimètre ou microns), la synapse se trouve donc dans l'organe effecteur.
Si on coupe un nerf vague au niveau de l’œsophage et qu'on analyse les fibres effectrices ou
efférentes, elles ne représentent que 10% de toutes les fibres. Il ne faut pas beaucoup de fibres pour
dire à l'estomac de sécréter ou de se contracter.
Et les fibres afférentes ou sensitives (qui remontent de la périphérie vers le noyau central) : 90%
du nerf vague. Ces fibres afférentes amènent les informations des récepteurs au cerveau. Ces
capteurs sont très variés et très nombreux au niveau de l'estomac : il y a des barorécepteurs, des
récepteurs au pH , à la température, à l'osmolarité, à la composition de l'alimentation. C'est à cause
de cette multitude de récepteurs qu'il y a un grand nombre de fibres afférentes. Toutes ces
informations remontent au cerveau et il en ressort peu d'ordre → sécrétion du pancréas et de
l'estomac. C'est une machinerie très complexe et très sensible. Le vague est le nerf majeur du tube
digestif, il a une action positive : stimule la sécrétion enzymatique et acide et stimule la vidange
gastrique.
– Le système sympathique. Il est caractérisé par une fibre présynaptique courte venant de la corne
postérieure de la moelle épinière et la fibre postsynaptique est longue (20 à 30cm). L'adrénaline
et la noradrénaline (qui sont des amines adrénergiques) sont les principaux neuromédiateurs. Sa
stimulation a des actions strictement opposés au système vagal : elles ralentissent la sécrétion de
suc et ralentissent la vidange gastrique. C'est une frein modérément serré comparé au système
vagal qui est bien plus puissant. Le système sympathique entraîne aussi une vasoconstriction qui a
pour effet de diminuer l'apport sanguin donc de diminuer l'apport en nutriments, en oxygène, en
énergie ce qui a aussi un effet inhibiteur sur le vague
La régulation nerveuse est donc double et complexe.
–Hormonaux : gastrine, sécrétine, CCK (cholecystokinine)
Autres hormones : D, NT, YPP
Définition : une hormone c'est une substance (en général un petit polypeptide) qui est sécrétée à un endroit
donné de l'organisme par des cellules spécialisées en réponse à un stimuli de l'organisme, véhiculées par le
sang et qui va agir sur un récepteur spécifique entraînant ainsi une chaîne d'événements qui va être une
activation de toutes les cellules portant ce récepteur.
5/10
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%