Chapitre 1 Bronchiolite aiguë du nourrisson I

Pneumologie pédiatrique : guide pratique
© 2011 Elsevier Masson SAS. Tous droits réservés
Chapitre 1
Vincent Gajdos, Nicole Beydon
Bronchiolite aiguë du nourrisson
Introduction
Définition
La bronchiolite est une inflammation bronchio-
laire, d’origine virale, dont le diagnostic, avant
tout clinique, repose sur la présence de symptô-
mes secondaires à l’obstruction de la lumière
bronchiolaire.
Pathogènes impliqués
L’agent infectieux le plus communément retrouvé
(50 à 80 % des cas) est le virus respiratoire syncy-
tial (VRS), mais d’autres virus (métapneumovirus
humain, virus parainfluenza, rhinovirus) peuvent
être à l’origine de cette maladie, et il a également
été décrit des co-infections. Il ne semble pas que le
type de virus influe sur la gravité de la maladie, pas
plus que la présence de co-infections. Le rhinovi-
rus a peut-être un rôle particulier comme facteur
déclenchant d’exacerbations chez les nourrissons
et les enfants asthmatiques.
Épidémiologie
La recherche du virus en cause n’a aucun intérêt
pour la pratique clinique, car le type de virus en
cause ne peut pas aider au choix des modalités de
prise en charge. L’identification virale ne se conçoit
que dans le cadre d’études, notamment épidémio-
logiques (fig. 1.1, 1.2), ou de situations cliniques
particulières, ou encore pour certains services
d’hospitalisation dans lesquels les nourrissons por-
teurs de VRS sont regroupés. Les études épidémio-
logiques montrent qu’un nourrisson sur trois
infectés par le VRS développe une bronchiolite, les
deux autres ayant une rhinopharyngite parfois
36
0,60
0,50
0,40
0,30
0,20
0,10
0,70
0,00
4,0
3,0
2,0
1,0
5,0
0,0
38 40 42 44 46 48 50 52 1357911 13 15 17 19 21 23 25 27 29 31 33 35
Bronchiolites (< 2 ans)
vues par les médecins vigies du GROG – Saison 2009–2010
Nombre moyen par généraliste
Semaine
Nombre moyen par pédiatre
Pédiatres
Médecins généralistes
Fig. 1-1. Évolution des bronchiolites en fonction des semaines de l’année en France d’après le réseau de surveillance les
Groupes régionaux d’observation de la grippe (GROG).
Source : http://www.grog.org/

2 Pneumologie pédiatrique : guide pratique
accompagnée d’une bronchite simple à VRS. Une
étude nord-américaine récente a estimé que la
bronchiolite du nourrisson était responsable d’un
taux de 17 hospitalisations, 55 consultations aux
urgences et 132 consultations ambulatoires pour
1000 enfants âgés de moins de 6 mois. La mortalité
est extrêmement faible puisqu’on estime qu’il y a
chaque année aux États-Unis moins de 400 décès
liés à une bronchiolite du nourrisson, dont la plu-
part surviennent chez des nourrissons âgés de
moins de 6 mois, qui ont des antécédents de pré-
maturité ou de pathologie cardiologique sous-
jacente.
La maladie est notée plus fréquente entre l’âge 2
et 8 mois, et plus précisément, il a récemment été
identifié que les enfants âgés de 4 mois au
moment du pic épidémique avaient plus de ris-
que de développer une bronchiolite que les nour-
rissons plus jeunes ou plus âgés, et ce même après
ajustement sur des facteurs confondants comme
le terme, le sexe, le poids, le tabagisme maternel
(fig. 1.3).
L’évolution de l’épidémie de bronchiolite est sté-
réotypée dans l’année, avec un début progressif
mi-octobre, évoluant vers un pic en décembre. Ce
pic est souvent interrompu par les congés de fin
d’année qui diminuent la circulation du virus, puis
il reprend en début d’année (fig. 1.1) pour dimi-
nuer progressivement jusque vers la fin du mois de
février. La semaine du pic épidémique peut varier
de manière minime d’une année à l’autre. Il existe
également une variation de la date du pic épidémi-
que dans l’espace, celle-ci étant plus précoce au
nord qu’au sud de la France (fig. 1.4). Enfin, la
prévalence de la bronchiolite en France semble
avoir augmenté de façon importante à la fin du
siècle dernier, bien que les études épidémiologi-
ques soient parfois difficiles à comparer (défini-
tion non consensuelle, exhaustivité du recueil des
formes peu sévères, etc.). Les causes de cette aug-
mentation ne sont pas connues.
Physiopathologie
La bronchiolite aiguë virale est une présentation
clinique originale et spécifique à l’âge nourris-
son de l’infection virale par un virus au tropisme
respiratoire. En effet, chez l’enfant plus grand
et l’adulte, les virus incriminés dans la bron-
chiolite aiguë du nourrisson sont responsables
annuellement de rhinites, de rhinopharyngites
voire de bronchites, et les crises d’asthme viro-
induites sont possibles sur terrain prédisposé.
La question se pose alors des spécificités du
nourrisson à l’origine de cette forme clinique
d’infection virale.
On sait depuis les travaux de Welliver que plus
le taux d’immunoglobulines E (IgE) anti-VRS
est élevé dans le sang et dans les sécrétions res-
piratoires, plus la bronchiolite est sévère. Par la
suite, les dosages de médiateurs de l’inflammation
ont confirmé qu’une balance entre activité des
36
1000
800
600
400
200
0
38 40 42 44 46 48 50 52 1 357911131517192123252729313335
Semaine
Détections/isolements positifs
Nombre total de virus respiratoires syncytiaux (VRS)
isolés ou détectés en France – Saison 2009–2010
VRS
Fig. 1-2. Évolution des infections à virus respiratoire syncytial (VRS) en fonction des semaines de l’année en France d’après
le réseau de surveillance les Groupes régionaux d’observation de la grippe (GROG).
Source : http://www.grog.org/

Chapitre 1. Bronchiolite aiguë du nourrisson 3
Probabilité prédite d’avoir une bronchiolite
0,24
0,22
0,20
0,18
0,16
0,26
0,14
1234567891011012
Jour du pic : 122 jours
Âge au pic viral hivernal (mois)
Fig. 1-3. Probabilité prédite (—) et intervalle de confiance (IC) 95 % (- - - -) de développer une bronchiolite nécessitant une
hospitalisation, une visite dans un service d’urgence ou une consultation médicale ambulatoire, en fonction de l’âge au
moment du pic épidémique.
Reproduit avec l’autorisation de l’American Thoracic Society. Wu P, Dupont WD, Griffin MR, et al. Evidence of a causal role of winter virus infection
during infancy in early childhood asthma. American Journal of Respiratory and Critical Care Medicine 2008 ; 178 : 1123–29. Official Journal of the
American Thoracic Society, Diane Gern, Publisher.
37
2007 38
2007 39
2007 40
2007 41
2007 42
2007 43
2007 44
2007 45
2007 46
2007 47
2007 48
2007 49
2007 50
2007 51
2007 52
2007 1
2008 2
2008 3
2008 4
2008 5
2008 6
2008 7
2008 8
2008 9
2008 10
2008
30,0%
Île-de-France
25,0%
20,0%
15,0%
10,0%
5,0 %
0,0 %
Midi-Pyrénées
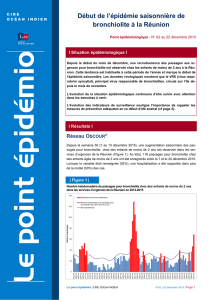
Fig. 1-4. Pourcentage hebdomadaire de passages d’enfants de moins de 2 ans pour bronchiolite aiguë dans des services
des urgences en Île-de-France et en Midi-Pyrénées, saison 2007–2008.
Source : réseau Oscour (InVS/CCA).

4 Pneumologie pédiatrique : guide pratique
lymphocytes Th2 et activité des lymphocytes
Th1 déséquilibrée en faveur des LTh2 était liée
aux manifestations sifflantes viro-induites du
nourrisson. Il semble donc qu’une réaction immu-
nitaire particulière à l’infection virale favorise la
réaction inflammatoire bronchiolaire chez certains
nour rissons. Par ailleurs, les conséquences de cette
atteinte sont rapidement visibles cliniquement, et
ce pour plusieurs raisons :
•lesbronchiolesdunourrissonsontlesièged’une
inflammation avec œdème, hypersécrétion et
desquamation épithéliale à laquelle s’associe un
bronchospasme plus ou moins intense. Ces phé-
nomènes sont à l’origine d’une obstruction des
voies aériennes distales ;
•certains nourrissons (garçons, exposés au taba-
gisme passif in utero) auraient des voies aériennes
plus étroites de façon constitutionnelle, ce qui
majore, chez eux, les risques d’obstruction en cas
d’atteinte des plus petites voies aériennes ;
•le nourrisson a un thorax de forme plutôt
ronde avec des côtes horizontales (comparé au
thorax aplati dans le sens antéropostérieur avec
côtes obliques en bas et en dehors du grand
enfant). Le diaphragme qui s’insère sur le
pourtour inférieur du thorax est de ce fait
aplati, avec, à chaque mouvement respiratoire,
une course du dôme diaphragmatique faible
sans aucune réserve en cas de détresse respira-
toire. Ce phénomène est majoré par la qualité
des fibres musculaires diaphragmatiques du
nourrisson qui sont majoritairement des fibres
de type II à contractions rapides et fortes mais
à faible capacité oxydative, donc fatigables,
contrairement au grand enfant qui a une majo-
rité de fibres musculaires de type I aux proprié-
tés inverses ;
•la compliance du système thoracopulmonaire
du nourrisson est élevée (thorax mou), rendant
peu efficaces les mouvements respiratoires
amples effectués lors d’une obstruction des
voies aériennes, par mauvaise transmission de
la dépression intrapleurale aux voies aériennes
intrathoraciques.
La bronchiolite est donc une réaction immunolo-
gique particulière sur un terrain ayant une méca-
nique ventilatoire à risque.
Clinique
Présentation clinique
Le diagnostic de bronchiolite aiguë du nourrisson
ne pose aucun problème : il est porté chez un nour-
risson âgé de moins de 2 ans devant la constatation,
au décours d’une phase de rhinopharyngite, d’une
toux sèche et de signes respiratoires prédominants
sur le temps expiratoire avec freinage et sibilants, et
éventuellement audibles à distance. Si l’auscultation
met en évidence des râles crépitants, il s’agit d’un
tableau de bronchioalvéolite. La détresse respira-
toire occasionnée par la bronchiolite est de sévérité
variable et il n’est pas rare de voir des nourrissons
légèrement polypnéiques avec un tirage peu impor-
tant mais de francs sibilants, ne pas être gênés pour
finir leurs biberons, roses comme à l’habitude.
Facteurs de gravité
La sévérité de la détresse respiratoire s’apprécie
sur :
•la fréquence respiratoire élevée selon l’âge
(tableau 1.1) ;
•letirageléger,modéréouintense;ilestlocalisé
en inter- et sous-costal, en sus-sternal et sus-
claviculaire ; dans les formes sévères, il s’accom-
pagne d’un battement des ailes du nez et d’une
respiration paradoxale. Les irrégularités respira-
toires sont d’une extrême gravité car elles
signent l’épuisement du nourrisson. Celui-ci est
souvent annoncé par la diminution des signes
de rétraction précités et l’apparition d’une poly-
pnée superficielle inefficace ;
•la fréquence cardiaque élevée selon l’âge
(tableau 1.1), la bradycardie est extrêmement
inquiétante ;
•lacolorationdunourrisson:rose,pâle,cyanosé.
Tableau 1-1
Fréquence respiratoire et cardiaque
en fonction de l’âge.
Limite supérieure 1–2 mois 2–12 mois 12–24 mois
Fréquence respiratoire 60 50 40
Fréquence cardiaque 160 140–160 120–140

Chapitre 1. Bronchiolite aiguë du nourrisson 5
Les autres éléments de l’examen clinique évaluent
le retentissement de la maladie :
•étatgénéral,qualitédusommeiletconscience;
•poids,qualitédesprisesalimentairesetsignesde
déshydratation.
Diagnostic différentiel
Si le diagnostic n’est le plus souvent pas difficile,
certains diagnostics différentiels doivent être évo-
qués, d’autant plus que la présentation clinique
n’est pas typique :
•infectionpulmonairebactérienne(tableauinfec-
tieux franc, crépitants au premier plan) ;
•coqueluche (toux sèche, chez un enfant non
encore immunisé, notion de contage) (voir
tableau 6.5) ;
•cardiopathie congénitale, myocardiopathie ou
myocardite (importance de la recherche de
signes d’insuffisance cardiaque).
Évolution
L’évolution naturelle est assez stéréotypée : après
une phase d’aggravation puis de stabilité, les signes
cliniques régressent progressivement pour dispa-
raître totalement. Il y a, en revanche, une grande
variabilité dans l’intensité de la phase de plateau.
Les éléments prédictifs d’atteinte respiratoire
grave sont liés au terrain ou à l’importance
des signes respiratoires et à leur retentissement
(tableau 1.2).
Prise en charge
Examens complémentaires
La plupart du temps, aucun examen complémen-
taire n’est nécessaire. La radiographie de thorax
n’est indiquée qu’en cas de doute sur le diagnostic
(notamment pour s’assurer de l’absence de cardio-
mégalie) et en cas de suspicion d’atélectasie ou de
surinfection chez un nourrisson dont l’état s’ag-
grave ou est initialement inquiétant. La recherche
virale n’a aucun intérêt en pratique clinique, pas
plus que le bilan infectieux, sauf si l’enfant présente
des signes faisant évoquer une surinfection bacté-
rienne (fièvre importante, crépitants localisés,
dégradation respiratoire, otite et/ou conjonctivite
associée). La gazométrie sera réservée aux nourris-
sons présentant des formes sévères, hypoxémiques,
d’autant plus que l’enfant a des signes d’épuise-
ment respiratoire ; elle permet d’apprécier le degré
d’hypoventilation alvéolaire (hypercapnie).
Indications d’hospitalisation
Les critères d’hospitalisation sont liés au terrain, à
la sévérité de la détresse respiratoire et au retentis-
sement (tableau 1.3).
Prise en charge proposée
aux nourrissons
En ambulatoire
Si l’enfant n’a aucun critère d’hospitalisation, le
traitement associe :
•desdésobstructionsnasalesausérumphysiolo-
gique, répétées aussi souvent que nécessaire ;
•le fractionnement des repas, voire l’épaississe-
ment du lait en cas de vomissements ;
•laréalisationdeséancesdekinésithérapierespi-
ratoire si l’enfant est encombré ; en pratique, le
Tableau 1-2
Éléments prédictifs d’atteinte respiratoire
grave au cours d’une bronchiolite.
Terrain
– Jeune âge
– Existence d’une pathologie sous-jacente (notamment respiratoire
ou cardiaque)
– Prématurité (d’autant plus qu’elle est importante et qu’elle
s’accompagne d’une dysplasie bronchopulmonaire ou s’associe
à d’autres pathologies comme le reflux gastro-œsophagien, les
troubles de la déglutition, le retard de croissance)
Importance des signes respiratoires
– Polypnée majeure
– Signes de rétraction importants
– Hypoxémie
– Épuisement respiratoire (diminution des signes de rétraction,
polypnée superficielle)
Retentissement de la détresse respiratoire
– Diminution des prises alimentaires
– Troubles de la conscience et de la vigilance
 6
6
 7
7
 8
8
 9
9
1
/
9
100%