U Maladie de Coats et télangiectasies maculaires rétiniennes Cas clinique

Ophtalmologie pédiatrique
Images en Ophtalmologie
•
Vol. VI
•
n
o
3
•
juillet-août-septembre 2012
99
Cas clinique
Maladie de Coats • Télangiec-
tasies maculaires • Œdème
maculaire.
Coats disease • Macular telan-
giectasia • Macular œdema.
Maladie de Coats et télangiectasies
maculaires rétiniennes
Coats disease and retinal macular telangiectasia
C. Seghir, M. Robert
(Service d’ophtalmologie du Pr Dufi er, hôpital Necker-Enfants malades, Paris)
Un enfant de 5 ans et demi est adressé pour des micro-anévrysmes réti-
niens de l’œil droit, de découverte fortuite. Il ne présente aucun antécédent
personnel ni familial.
Examen
À l’examen clinique, l’acuité visuelle initiale est mesurée à 7/10 R1/3 à droite. Lesegment
antérieur est sans particularité. L’examen du fond d’œil permet de poser le diagnostic
de maladie de Coats au stade2B selon la classifi cation de Shields
(tableau,p.100)
: des
télangiectasies rétiniennes en périphérie nasale inférieure et dans la région supéro-
temporale de la macula ainsi qu’un œdème maculaire modéré et quelques exsudats
maculaires en étoile sont observés.
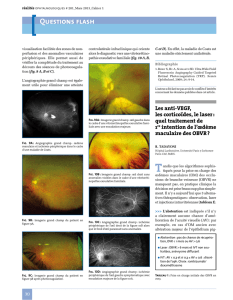
L’angiographie à la fl uorescéine
(fi gures1à4, p.101)
souligne les anomalies vas-
culaires susmentionnées mais permet surtout de révéler la présence de télangiectasies
juxta-fovéolaires étendues ; toutes ces anomalies vasculaires diffusent dès les temps
intermédiaires. La tomographie par cohérence optique (OCT) confi rme et quantifi e
l’œdème maculaire
(fi gure5, p.101)
.
L’examen de l’œil gauche est sans particularité, avec une acuité visuelle mesurée à
9/10 R1/2.
Traitement
Le traitement conventionnel par photocoagulation au laser argon des télangiectasies
rétiniennes périphériques et paramaculaires est indiqué afi n de contrôler ces lésions
vasculaires et d’enrayer les phénomènes d’exsudation lipidique.
L’adjonction d’injections intravitréennes d’anti-VEGF
(Vascular Endothelial Growth
Factor)
se discute dans ce cas afi n de ralentir l’évolution de l’œdème maculaire, consé-
quence directe de l’exsudation des anomalies vasculaires juxtafovéolaires associées.
Discussion
De cause encore inconnue, la maladie de Coats est une affection rare, unilatérale,
décrite en 1908 par G. Coats
(1)
, puis par T. Leber en 1912
(2)
, et dont les “anévrysmes
miliaires” seront plus tard reconnus comme une de ses formes modérées. Elle affecte
le plus souvent les enfants et les jeunes adultes, sans antécédent général ni ophtalmo-
logique, avec une forte prédominance masculine.
Elle se caractérise par la présence de télangiectasies rétiniennes en périphérie, respon-
sables d’une exsudation lipidique parfois massive atteignant alors le pôle postérieur.
Des études angiographiques systématiques ont depuis montré que des télangiectasies
maculaires centrales étaient également présentes dans 1cas sur8
(3)
.

Ophtalmologie pédiatrique
Stade 1 Télangiectasies isolées
Stade 2 Télangiectasies et exsudats
2A. Exsudats extrafovéolaires
2B. Exsudats fovéolaires
Stade 3 Décollement de la rétine exsudatif
3A. Subtotal
3A1. Extrafovéolaire
3A1. Fovéolaire
3B. Total
Stade 4 Décollement de la rétine total et glaucome secondaire
Stade 5 Stade terminal avancé
Images en Ophtalmologie
•
Vol. VI
•
n
o
3
•
juillet-août-septembre 2012
100
Cas clinique
L’entité nosographique connue sous le nom de télangiectasies rétiniennes juxta-
fovéolaires idiopathiques a été décrite en 1982 par J.D.Gass et R.T.Oyakawa
(4)
puis classée en 3groupes, en 1993, par J.M.Gass et B.A.Blodi
(5)
. Le premier
groupe partage des similitudes frappantes avec la maladie de Coats : prédominance
masculine, caractère unilatéral de l’atteinte, absence de cause déterminée et, enfin,
présence associée de télangiectasies anévrysmales en périphérie dans 20 % des
cas
(6)
.
Le cas présenté regroupe des caractéristiques propres à chacune de ces 2entités :
télangiectasies anévrysmales périphériques avec exsudats secs maculaires caractéris-
tiques de la maladie de Coats ; télangiectasies juxtafovéolaires dont l’hyperperméabilité
est responsable d’un œdème maculaire cystoïde. Il supporte donc l’hypothèse toujours
controversée que ces 2entités sont en fait l’expression d’une même maladie affectant
la vascularisation rétinienne.
II
Références bibliographiques
1.
Coats G. Forms of retinal diseases with massive exudation. Roy Lond Ophthalmol Hosp Rep 1908;17:440-
525.
2.
Leber T. Über eine durch Vorkommen multipler Miliaraneurysmen charakterisierte Form von Retinal-
degeneration. Albrecht von Graefes Arch Klin Ophthalmol 1912;81:1-14.
3.
Tarkkanen A, Laatikainen L. Coat's disease: clinical, angiographic, histopathological findings and clinical
management. Br J Ophthalmol 1983;67(11):766-76.
4.
Gass JD, Oyakawa RT. Idiopathic juxtafoveolar retinal telangiectasis. Arch Ophthalmol 1982;100(5):769-80.
5.
Gass JM, Blodi BA. Idiopathic juxtafoveolar retinal telangiectasis. Ophthalmology 1993;100(10):1536-46.
6.
Yanuzzi LA, Bardal AM, Freund KB et al. Idiopathic macular telangiectasia. Arch Ophthalmol
2006;124(4):450-60.
7.
Shields JA, Shields CL, Honavar SG, Demirci H, Cater J. Classification and management of Coats disease:
the 2000 Proctor Lecture. Am J Ophthlmol 2001;131(5):572-83.
Légendes
Tableau. Classification de la maladie de
Coats (7).
Figure 1. Angiographie à la fluorescéine
(40 sec) : télangiectasies de la région supéro-
temporale de la macula et télangiectasies
juxta-fovéolaires.
Figure 2. Angiographie à la fluorescéine
(2 mn 45 sec) : diffusion du colorant à partir
des télangiectasies juxtafovéolaires.
Figure 3. Angiographie à la fluorescéine
(11 mn 51 sec) : télangiectasies anévrysmales
en périphérie nasale inférieure.
Figure 4. Angiographie à la fluorescéine
(6 mn 30 sec) : aspect du pôle postérieur
7 mois après la présentation ; augmen-
tation de la diffusion des télangiectasies
juxtafovéolaires expliquant la persistance
de l’œdème maculaire cystoïde. Les télangi-
ectasies supéro-maculaires ont été traitées
au laser argon.
Figure 5. Examen par tomographie en cohé-
rence optique : œdème maculaire cystoïde.

Ophtalmologie pédiatrique
μm
Scans used : 1, 2, 3, 4, 5, 6
600 mm
300 mm
10 mm
Map diameters
265
342
300
466
422437340 281322
5
OCT image Fundus image
Center 447 ± 26 microns
Total volume 9,25 mm
3
Signal 7
1 2
3
4
Images en Ophtalmologie
•
Vol. VI
•
n
o
3
•
juillet-août-septembre 2012
101
Cas clinique
1
/
3
100%