A b s t r a c t s s t

Abstracts
Abstracts
>>>
La Lettre du Cardiologue - n° 409 - novembre 2007
8
Dissection aortique aiguë
de type B et thrombose
incomplète du faux chenal
■
IRAD (International Registry of Acute
Aortic Dissection) est un registre
multinational qui a inclus, de janvier 1996 à
décembre 2003, les patients présentant une
dissection aortique aiguë. Les dissections de
type B non compliquées sont caractérisées par
un pronostic plus favorable : jusqu’à 89 % des
patients concernés quittent l’hôpital sous un
traitement antihypertenseur efficace. Cette
publication s’intéresse à leur devenir à plus
long terme en fonction de la perméabilité du
faux chenal.
Lors de la première hospitalisation, 114 patients
(56,7 %) avaient un faux chenal circulant sans
thrombus ; 68 patients (33,8 %) avaient une
thrombose incomplète du faux chenal asso-
ciant la présence d’un flux et de thrombus ;
19 patients (9,5 %) avaient une thrombose
complète du faux chenal sans flux authentifié.
Dans la grande majorité des cas, la méthode
d’imagerie de référence était un scanner. Le
suivi moyen a été de 2,8 ans.
Les taux de mortalité à 3 ans sont de 13,7 ±
7,1 % pour le premier groupe, de 31,6 ± 12,4 %
pour le deuxième groupe, et de 22,6 ± 22,6 %
pour le troisième groupe.
Lors d’une analyse complémentaire, les
patients ayant un hématome de paroi aortique
de type B ont été inclus dans le groupe throm-
bose complète du faux chenal comptant de ce
fait 41 patients : le taux de mortalité à 3 ans
atteint 32,4 ± 19,2 %.
Les facteurs prédictifs indépendants de
mortalité après la sortie de l’hôpital sont :
la thrombose incomplète du faux chenal
(risque relatif : 2,69 ; p = 0,002), un anévrysme
aortique sous-jacent (risque relatif : 2,05 ;
p = 0,03) et des antécédents d’athérosclérose
(risque relatif : 1,87 ; p = 0,05).
>> Conclusion. Pour cette large cohorte de
patients admis pour une dissection aortique
aiguë de type B, la mortalité après la sortie
de l’hôpital reste élevée : 24,9 % à 3 ans, soit
un patient sur quatre. La thrombose incom-
plète du faux chenal est une éventualité qui
concerne environ un tiers des patients et qui
constitue le plus puissant facteur prédictif de
mortalité à distance de la sortie de l’hôpital,
avec un risque de décès multiplié par 2,7 par
rapport aux patients dont le faux chenal est
perméable sans thrombus.
Les auteurs évoquent pour explications la
“mise sous pression” du faux chenal partiel-
lement thrombosé, véritable poche aveugle
pouvant favoriser une expansion anévrysmale,
une récidive de dissection, une rupture et la
relation entre thrombose partielle et risque de
rupture, à l’instar des anévrysmes de l’aorte
abdominale.
C. Adams, service de cardiologie, CH Argenteuil
>>> Tsai TT, Evangelista A, Nienaber CA et al., for the
International Registry of Acute Aortic Dissection. Partial
thrombosis of the false lumen in patients with acute type B
aortic dissection. N Engl J Med 2007;357:349-59.
Fibrillation auriculaire :
marqueurs cliniques
et échocardiographiques
de mortalité
■
La fibrillation auriculaire (FA) est asso-
ciée à une augmentation de la morta-
lité cardiovasculaire ou de toutes causes. Les
auteurs ont souhaité identifier les marqueurs
cliniques et échocardiographiques de mortalité
en présence d’une FA.
Cinq cent vingt-quatre patients présentant une
FA non valvulaire chronique ou paroxystique
et exploré par échocardiographie transœso-
phagienne d’août 2000 à mars 2005 ont été
suivis en moyenne pendant 31 mois. Le
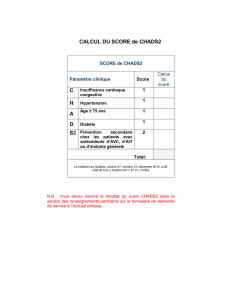
score CHADS2 a été calculé pour chaque
patient de 0 à 6 (1 point pour l’insuffisance
cardiaque congestive, l’hypertension artérielle,
l’âge ≥ 75 ans, le diabète, et 2 points en cas
d’antécédent d’accident vasculaire cérébral
ischémique ou transitoire). Pour l’échocardio-
graphie, ont été recensés rétrospectivement
la présence d’échos de contraste spontanés
et/ou de thrombus dans l’oreillette gauche,
la fonction ventriculaire gauche systolique,
l’athérome de la crosse aortique, la présence
et la sévérité d’une insuffisance mitrale. Enfin,
la prescription d’un traitement anticoagulant
par warfarine a été prise en compte.
En analyse multivariée, des antécédents d’in-
suffisance cardiaque, un âge ≥ 75 ans, l’ab-
sence d’anticoagulation orale, la présence
d’échos de contraste spontanés et une insuf-
fisance mitrale importante représentaient des
facteurs prédictifs indépendants de mortalité.
Un score CHADS
2
de 5 et 6 était associé à un
taux de mortalité 17 fois plus important qu’en
cas de score CHADS2 nul, le taux de mortalité
augmentant avec le score CHADS2.
>> Conclusion. Cette étude insiste sur l’in-
térêt du score CHADS2 pour l’évaluation du
risque de mortalité en présence d’une FA non
valvulaire. Elle confirme l’impact de ce score
pour prescrire une anticoagulation efficace :
2,7 % des patients ayant un score CHADS
2
nul
sont décédés pendant le suivi, contre 46,4 %
des patients ayant un score de 5 ou 6. Curieuse-
ment, les deux patients décédés ayant un score
nul étaient anticoagulés ; à l’inverse, 9 patients
sur 13 ayant un score 5 ou 6 n’étaient pas traités
par warfarine. Dans cette étude, dans près de la
moitié des cas, les patients à haut risque (score
CHADS2 ≥ 4) n’étaient pas anticoagulés et on
retrouve pour facteur prédictif de mortalité
l’absence d’anticoagulation orale.
L’insuffisance cardiaque clinique (et non
pas une fraction d’éjection ventriculaire
gauche – FEVG – réduite) représente aussi
un facteur de mortalité pour les patients en
FA. Cela coïncide avec des travaux récents
(Bhatia RS et al. N Engl J Med 2006;355:260-
9) qui ont également confirmé le pronostic
péjoratif de patients souffrant d’insuffisance
cardiaque avec une FEVG préservée.
C. Adams, service de cardiologie, CH Argenteuil
>>> Khumri TM, Idupulapati M, Rader VJ et al. Clinical and
echocardiographic markers of mortality risk in patients with
atrial brillation. Am J Cardiol 2007;99:1733-6.
AFFIRM conrme ses résultats
en présence d’une dysfonction
systolique ventriculaire gauche
■
L’étude The Atrial Fibrillation Follow-up
Investigation of Rhythm Management
(AFFIRM) a comparé deux stratégies thérapeu-
tiques en cas de fibrillation auriculaire (FA) :
soit le contrôle du rythme visant à rétablir
un rythme sinusal, principalement grâce aux
médicaments antiarythmiques, soit le contrôle
de la fréquence cardiaque respectant la FA
avec une cadence ventriculaire gauche suffi-
samment ralentie. Au terme de l’étude, le taux
de mortalité n’était pas différent entre les deux
groupes, les patients du groupe contrôle du
rythme présentant par ailleurs davantage
d’effets secondaires liés aux traitements anti-
arythmiques.
Cette nouvelle publication s’intéresse à l’impact
de la dysfonction ventriculaire gauche systo-
lique sur les résultats d’AFFIRM. Trois groupes
ont été séparés selon leurs fractions d’éjection
ventriculaires gauches (FEVG) inférieures à
50 % (dysfonction modérée de 40 % à 49 % :

Abstracts
Abstracts
>>>
La Lettre du Cardiologue - n° 409 - novembre 2007
10
392 patients ; dysfonction de moyenne impor-
tance de 30 % à 39 % : 241 patients ; dysfonction
sévère < 30 % : 155 patients). Les critères de
jugement comprenaient la mortalité, les hospi-
talisations et les modifications de classes fonc-
tionnelles NYHA. Les analyses ont été menées
en intention de traiter et selon le maintien final
ou non du rythme sinusal ou de la FA.
On ne constate pas de différence significa-
tive en termes de mortalité entre les deux
bras thérapeutiques pour les trois groupes
de patients ainsi définis. Pour les hospita-
lisations, elles sont significativement moins
fréquentes en cas de FEVG comprise entre
40 % et 49 % pour le groupe assigné à un
contrôle de la fréquence cardiaque (p = 0,04).
Cette différence n’est pas retrouvée pour les
autres groupes aux FEVG plus péjoratives.
Pour les classes fonctionnelles NYHA, on note
une tendance vers une évolution plus favo-
rable en cas de contrôle du rythme et en cas de
rythme sinusal effectivement maintenu.
>> Conclusion. Cette nouvelle analyse à partir
d’AFFIRM s’est intéressée aux patients ayant
une FA et présentant une dysfonction ventri-
culaire gauche systolique (FEVG < 50 %). Elle
ne constate pas de différence significative
entre les deux stratégies thérapeutiques
(contrôle du rythme ou de la fréquence) en
termes de mortalité, d’hospitalisations et de
classes fonctionnelles NYHA, quelle que soit
l’altération de la FEVG (modérée, moyenne
ou importante). Il s’agit cependant de l’étude
rétrospective de sous-groupes avec de petits
effectifs. Il faut également noter l’effet poten-
tiellement favorable d’une large utilisation
des bêtabloquants pour le groupe contrôle
de fréquence et, à l’inverse, l’effet potentiel-
lement délétère des antiarythmiques pour
le groupe contrôle du rythme en présence
d’une dysfonction ventriculaire gauche. Enfin,
AFFIRM n’abordait pas les approches non
pharmacologiques de maintien du rythme
sinusal de type ablation.
Il s’agit donc d’une première étape en attendant
les résultats de l’étude AF-CHF (Atrial Fibrilla-
tion and Congestive Heart Failure).
C. Adams, service de cardiologie, CH Argenteuil
>>> Freudenberger RS, Wilson AC, Kostis JB, for the AFFIRM
Investigators and Committees. Comparison of rate versus
rhythm control for atrial brillation in patients with left
ventricular dysfunction (from the AFFIRM Study). Am J Cardiol
2007;100:247-52.
Arrêt des statines après une
chirurgie vasculaire majeure
■
Dans les suites immédiates d’une
chirurgie vasculaire majeure, la prise
des statines per os peut poser des difficultés
pratiques se soldant par l’interruption du
traitement.
Ce travail a évalué le devenir cardiaque post-
opératoire en fonction de l’arrêt des statines.
L’étude a inclus 298 patients consécutifs sous
statines, admis pour une chirurgie vasculaire
majeure (aortique ou membres inférieurs) :
100 patients étaient sous fluvastatine LP, 86 sous
simvastatine, 77 sous atorvastatine, et 35 sous
pravastatine. Pour 70 patients (23 %), le traite-
ment par statines a été interrompu en postopé-
ratoire sur une durée moyenne de 3 jours. Des
dosages de troponine ont été effectués aux jours
1, 3, 7 et 30 après l’intervention. Les critères de
jugement comprenaient les troponines post-
opératoires, les infarctus du myocarde (IDM)
non fatals et la mortalité cardiovasculaire lors
des 30 jours suivant la chirurgie.
L’interruption des statines en postopératoire
s’est associée à une majoration de libération
de troponine (hazard-ratio : 4,6) et à une
augmentation des IDM et décès cardiovas-
culaires (hazard-ratio : 7,5).
En cas d’utilisation de statines à libération
prolongée (fluvastatine LP), on observe moins
de complications cardiaques périopératoires.
La différence est due à de moindres taux de
troponine et d’IDM non fatals après arrêt
transitoire de la fluvastatine LP (pour les
IDM, 4 % sous fluvastatine LP contre 14,3 %
à 16,3 % pour les autres statines). L’incidence
des décès cardiovasculaires est statistiquement
comparable pour les différentes statines : de
2 % à 5,7 %.
>> Conclusion. Après une chirurgie vascu-
laire majeure, près d’un patient sur quatre est
dans l’incapacité de poursuivre son traitement
oral par statines. Cette période ne dépasse pas
habituellement 3 à 4 jours, mais elle expose
les patients à un risque accru d’IDM et de
mortalité cardiovasculaire.
Le choix d’une statine à libération prolongée
pour encadrer l’intervention représente peut-
être la solution la mieux adaptée.
C. Adams, service de cardiologie, CH Argenteuil
>>> Schouten O, Hoeks SE, Welten GMJM et al. Eect of
statin withdrawal on frequency of cardiac events after vascular
surgery. Am J Cardiol 2007;100:316-20.
Clopidogrel et aspirine pour
un sous-groupe à haut risque
de CHARISMA
■
L’étude CHARISMA (Clopidogrel for
High Atherothrombotic Risk and Ischemic
Stabilization, Management, and Avoidance)
avait enrolé une population stable présentant
soit une pathologie athérothrombotique avérée,
soit des facteurs de risque prédisposant à cette
pathologie. Seuls les premiers semblaient béné-
ficier de l’association aspirine-clopidogrel.
Les résultats de CHARISMA sont ici repris en
s’intéressant aux patients ayant des antécédents
d’infarctus du myocarde (IDM), d’accident
vasculaire cérébral (AVC) ou d’artériopa-
thie périphérique symptomatique (patients
correspondant aux critères d’inclusion de l’étude
CAPRIE, qui avait constaté la supériorité du clopi-
dogrel sur l’aspirine pour cette population).
Au total, 9 478 patients répondaient à cette
nouvelle définition. La durée moyenne de suivi
a été de 27,6 mois. Le taux des décès cardio-
vasculaires, des IDM ou des AVC a été signifi-
cativement moindre pour le groupe associant
clopidogrel et aspirine (7,3 % contre 8,8 %
sous aspirine seule ; p = 0,01). De plus, les
hospitalisations pour ischémie sont réduites
sous association antiagrégante : 11,4 % contre
13,2 % sous aspirine seule (p = 0,008).
Concernant les complications hémorragiques, il
n’y a pas de différence significative entre les deux
groupes pour les hémorragies sévères (1,7 % contre
1,5 % ; p = 0,50). Les hémorragies de moyenne
importance sont plus fréquentes sous clopidogrel
et aspirine (2 % contre 1,3 % ; p = 0,004).
>> Conclusion. Pour ce sous-groupe de
CHARISMA intégrant des patients aux
pathologies cardiovasculaires avérées (IDM,
AVC, artériopathie périphérique), l’association
aspirine et clopidogrel est plus efficace pour
réduire les complications cardiovasculaires
que la seule prise d’aspirine, aux dépens d’une
augmentation des hémorragies non sévères.
Cela confirme les résultats initiaux de CHARISMA
où les patients inclus dans le contexte d’une patho-
logie athérothrombotique avérée paraissaient
susceptibles de bénéficier de l’association anti-
agrégante, contrairement aux patients inclus sur
leurs seuls facteurs de risque. À noter cependant
qu’il s’agit d’une analyse a posteriori dans l’attente
de futures confirmations.
C. Adams, service de cardiologie, CH Argenteuil
>>> Bhatt DL, Flather MD, Hacke W et al., for the CHARISMA
Investigators. Patients with prior myocardial infarction, stroke,
or symptomatic peripheral arterial disease in the CHARISMA
trial. J Am Coll Cardiol 2007;49:1982-8.
1
/
2
100%







![Bon à savoir : [ téléchargez le pdf ]](http://s1.studylibfr.com/store/data/003771706_1-93023e0d2df6ea55d4819d1e0d17f192-300x300.png)

