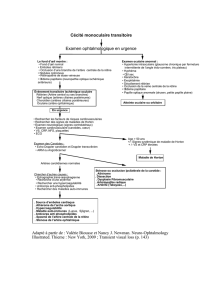
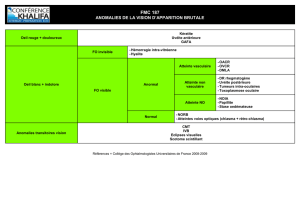
U Bilatéralisation d’une baisse d’acuité visuelle en direct Cas clinique

Neuro-ophtalmologie et strabisme
Images en Ophtalmologie
•
Vol. II
•
n° 3
•
juillet-août-septembre 2008
76
Acuité visuelle • Maladie de
Horton • Occlusion artérielle
• Silence choroïdien.
Visual acuity • Horton’s
arteritis • Arterial occlusion •
Choroidal occlusion.
Légendes
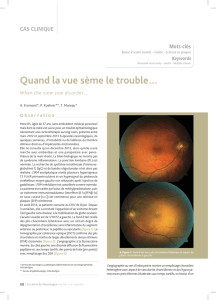
Figure 1. Œil droit : œdème papillaire et
courant granuleux sur les branches de
l’ACR.
Figure 2. Angiographie, temps précoce, OD,
retard circulatoire choroïdien.
Figure 3. Angiographie, temps tardif, OD,
circulation réduite en courant granuleux.
Figure 4. Angiographie OG, apparition d’un
courant granuleux.
Figures 5 et 6. Contrôle à J1 et J7, rétrecis-
sement du calibre des vaisseaux.
Figures 7 et 8. Contrôle à 1 mois. OD
inchangé, OG recoloration du réseau vascu-
laire.
Figures 9 et 10. Angiographie contrôle à
1 mois. OD retard circulatoire choroïdien et
artériel. OG réseau vasculaire perméable.
Cas clinique
Bilatéralisation d’une baisse d’acuité
visuelle en direct
Bilateral visual acuity decrease
S. Zarka, F. Thomas, S. Milazzo
(Service d’ophtalmologie, centre Saint-Victor, CHU d’Amiens)
Une femme âgée de 75 ans consulte en urgence pour une baisse d’acuité
visuelle rapidement progressive de l’œil droit (OD) sans signes associés.
Dans les antécédents, on note une hypertension artérielle, un diabète de type I,
une phacoémulsi cation plus implantation de l’œil droit en 1995 et de l’œil
gauche en 1998.
Examen
Acuité visuelle. Œil droit (OD) : limité aux mouvements de la main ; œil gauche (OG) :
4/10.
Tension oculaire. 17/14.
Lampe à fente. Les deux yeux ne présentent aucune particularité.
Fond d’œil.
OD :
œdème papillaire (OP) associé à un courant granuleux au niveau des
branches de l’artère centrale de la rétine (ACR)
[fi gure 1]
.
OG :
remaniement de l’épithélium pigmentaire maculaire.
Angiographie
OD : au temps précoce, retard circulatoire choroïdien
(fi gure 2)
; au temps tardif, circu-
lation réduite en courant granuleux au niveau des branches de l’artère centrale de la
rétine (ACR)
[fi gure 3]
.
OG : apparition au cours de l’examen d’un courant granuleux au niveau des branches
de l’ACR
(fi gure 4)
.
Occlusion de l’ACR (OACR) + neuropathie optique ischémique antérieure (NOIA) +
ischémie choroïdienne à droite et OACR en voie de constitution à gauche.
Prise en charge
Il s’agit d’une urgence : le diagnostic indique une maladie de Horton, jusqu’à preuve
du contraire.
Le bilan inclut la vitesse de sédimentation (VS) et la protéine C réactive (CRP), à la
recherche d’un syndrome infl ammatoire.
On préconise un bolus de méthylprednisolone (Solumedrol®) avec un antiagrégant
plaquettaire, de l’acétazolamide (Diamox®) per os et des héparines de bas poids
moléculaire à dose effi cace.
Résultats du bilan
Examens biologiques : VS : 75 ; CRP : 122,6 ; anémie infl ammatoire.
Échographie des troncs supra-aortiques (TSA) : normale pour l’âge, avec des artères
ophtalmiques non visibles.
Biopsie d’artère temporale (BAT) bilatérale : lésions typiques de la maladie de
Horton.

Neuro-ophtalmologie et strabisme
1
4
2
7 8
3
5 6
910
Images en Ophtalmologie
•
Vol. II
•
n° 3
•
juillet-août-septembre 2008
77
Cas clinique

Neuro-ophtalmologie et strabisme
Images en Ophtalmologie
•
Vol. II
•
n° 3
•
juillet-août-septembre 2008
78
Cas clinique
Contrôle à J1 et J7
(fi gures 5 et 6)
OD : perception lumineuse (PL) ; OG : 1/20.
OD : œdème papillaire (OP) évoluant vers l’atrophie, rétrécissement du calibre des
vaisseaux.
OG : rétrécissement du calibre des vaisseaux.
Contrôle à 1 mois sous prednisolone 40 mg/ j
(fi gures 7 et 8)
OD : PL+ ; OG : 4/10.
OD : fond d’œil inchangé.
OG : recoloration du réseau vasculaire.
Angiographie de contrôle à 1 mois
(fi gures 9 et 10)
OD : retard circulatoire choroïdien et artériel.
OG : réseau vasculaire perméable.
Discussion
Quelle conduite adopter devant une OACR en voie de constitution ?
S’il y a un syndrome infl ammatoire et/ ou une ischémie choroïdienne, on évoque
▶
en priorité une maladie de Horton jusqu’à preuve du contraire et une corticothérapie
d’urgence s’impose.
Le massage oculaire ne présente aucun intérêt en l’absence d’embole à mobiliser.
▶
Intérêt de la PCA ? Dans notre cas, il existe une possibilité (faible) d’endophtalmie ▶
sur un œil potentiellement unique.
Faut-il essayer de diminuer la pression intraoculaire ?
▶
Faut-il privilégier la position en Trendelenburg ? ▶
l’anticoagulation s’avère-t-elle effi cace ? Faut-il avoir recours à un vasodilatateur ▶
ou bien à un antiagrégant plaquettaire ?
La fibrinolyse in situ par cathétérisme de l’artère ophtalmique requiert de ▶
nombreuses précautions et présente des contre-indications.
L’association d’une OACR et d’une ischémie choroïdienne évoque en priorité une
maladie de Horton. L’OACR est rarement prise en charge précocement ; en l’ absence
de traitement curatif effi cace et de consensus sur le traitement en phase aiguë,
l’OACR reste un problème thérapeutique non résolu.
IIII
Pour en savoir plus…
Segal N, Spineanu L. Simultaneous bilateral occlusion of the central retinal artery. Oftalmologia
•
1993;37(4):321-5.
Noble J, Weizblit N, Baerlocher MO, Eng KT. Intra-arterial thrombolysis for central retinal artery
•
occlusion: a systematic review. Br J Ophthalmol 2008;92(5):588-93.
Aldrich EM, Lee AW, Chen CS et al. Local intraarterial fi brinolysis administered in aliquots for the
•
treatment of central retinal artery occlusion. The Johns Hopkins Hospital experience. Stroke 2008
Apr 17.
Lima-Gómez V, Rojas-Dosal JA. Central retinal artery oclussion with visual acuity recovery. Case
•
report. Cir Cir 2007;75(3):207-12.
1
/
3
100%