Le Choc Traumatique - Tout un programme

Pr. R GRAICHI
I. INTRODUCTION :
L'état de choc est une pathologie grave nécessitant un traitement urgent qui sera d'abord
symptomatique puis rapidement associé à une réflexion sur le contexte et l'étiologie. Cette
réflexion permettra d'affiner la thérapeutique et de choisir les drogues appropriées à
administrer.
II.POINTS ESSENTIELS :
Le but de la démarche n'est pas tant de faire un diagnostic étiologique précis de l'état de choc
que de rassembler un faisceau d'arguments permettant de transporter le patient vers la
structure hospitalière la plus adéquate.
· L'état de choc est une hypoperfusion prolongée entraînant une ischémie cellulaire avec
production de lactates.
· L'état de choc se révèle souvent par une détresse d'organe (respiratoire, neurologique) qui
motive l'appel au Samu et qui masque le reste de la symptomatologie.
· Le diagnostic de l'état de choc se fera sur la conjonction du contexte, de signes fonctionnels,
de l'examen clinique et d'examens paracliniques simples.
· L'épreuve de remplissage et l'analyse des déterminants de la pression artérielle peuvent
orienter vers le type de choc.
· L'intubation du patient ne sera indiquée qu'en cas de détresse respiratoire ou de troubles de la
conscience. Cela évitera la sédation systématiquement associée et donc l'annulation de la
stimulation des réflexes sympathiques maintenant une pression de perfusion des organes.
· En cas d'état de choc traumatique, un bilan initial précoce permettra de prévenir les équipes
anesthésique et chirurgicale adéquates.
· Il faut, dans le cadre de la traumatologie, savoir très rapidement mettre en condition et
transporter le patient.
LE CHOC TRAUMATIQUE

III. DEFINITION :
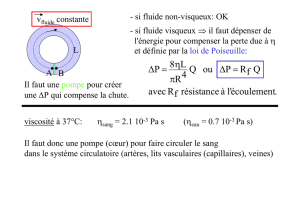
État qui survient quand le cœur ne pompe pas assez de sang pour remplir les artères avec une
pression sanguine nécessaire pour faire parvenir l’ O2 aux organes et aux tissus.
Le collapsus est une chute importante de la pression artérielle. Sa définition est donc
uniquement hémodynamique.
L'état de choc constitue une inadéquation entre les apports en oxygène (O2) et la demande en
O2 cellulaire.
À l'état normal, les apports sont supérieurs à la demande ; il n'y a donc aucune souffrance
cellulaire. Lors d'un état de choc, la demande devient supérieure aux apports ; il s'ensuit une
ischémie cellulaire. Les cellules travaillent en anaérobiose, aboutissant à la production de
lactates. Le choc est donc une hypoperfusion tissulaire prolongée avec ou sans collapsus.
IV.PHYSIOLOGIE - PHYSIOPATHOLOGIE :
Deux choses sont nécessaires pour que le sang et les autres liquides puissent circuler dans
l’organisme : assez de sang et une pression suffisante pour qu’il se déplace.
Deux facteurs aident à maintenir la T.A. nécessaire :
1. La quantité de sang expulsée du cœur à chaque minute (débit cardiaque)
2. La pression créée par la constriction des artères qui crée une résistance (la résistance
vasculaire périphérique). Lorsque les artères se resserrent le sang a moins de place
pour passer met la pression augmente. Au contraire lorsqu’elles se dilatent, le passage
s’élargissant, la pression diminue. Le SNC exerce un contrôle constant de la T.A. en
faisant se resserrer ou se dilater les artères.
Pression systolique : résulte de la contraction du cœur au moment de l’expulsion du sang.
Pression diastolique : la pression qui demeure lorsque le ventricule se dilate.
Lorsque le flux sanguin est entravé, le corps compense de la façon suivante : les muscles
lisses des Vx se contractent, ce qui fait s’éloigner le sang des membres et de l’abdomen et
l’attire vers le cerveau et les organes de la cage thoracique (cœur, poumons, cerveau, SNV
– car toujours besoin de grande quantité de sang oxygéné)
Le cœur subit alors 3 phénomènes qui finissent par diminuer son rendement :
1. La résistance accrue de la circulation du sang dans les capillaires et les muscles oblige
le cœur à travailler plus fort pour pousser le sang dans les vaisseaux.
2. L’apport en O2 diminue alors même qu’il en faudrait plus compte tenu de l’effort
accru demandé au cœur.
3. Il n’y a pas assez de sang pour adéquatement remplir les cavités cardiaque; à moitié
vide, le cœur doit se contracter plus souvent tout en pompant moins de sang ( implique
⇑ Rythme cardiaque et ⇓ de T.A.)

Pour réagir à l’état de choc, le corps recourt aux moyens de défense suivants :
• lorsque l’apport sanguin est inadéquat, les Vx se contractent
• les contractions du cœur deviennent plus fortes et plus rapides, ce qui fait
s’accroître le débit cardiaque
• les glandes adrénalines libèrent de l’épinéphrine
• le corps tente de se débarrasser de ses déchets en accélérant la respiration
• au fur et à mesure que l’état de choc progresse, le cerveau qui reçoit de moins
en moins de sang et d’o2 fonctionne de plus en plus au ralenti. La victime
commence par ressentir de l’anxiété et par la suite il se produit un
ralentissement des fonctions intellectuelles puis des fonctions motrices et
sensorielles.
V.ETIOLOGIES :
On distingue 3 causes fondamentales :
• la perte de liquide par le système circulatoire (choc hypovolémique) Une telle
perte résulte habituellement d’une blessure (qui provoque une hémorragie),
d’une brûlure (qui entraîne la perte de plasma) ou d’une déshydratation ( qui
est une perte de liquide). Le cerveau réagit alors en envoyant certains signaux
et en libérant des hormones qui font augmenter le débit cardiaque et la
résistance vasculaire.
• L’incapacité du cœur de pomper suffisamment de sang (choc cardiogénique).
On se retrouve alors dans un cercle vicieux : le cœur ne pouvant pas pomper
suffisamment de sang, le flux sanguin diminue, cela produit une réduction de
la T.A. qui entraîne elle-même un affaiblissement du cœur et un cœur affaibli
ne peut plus pomper suffisamment de sang.
• La dilatation ou la constriction des Vx qui éloignent le sang des organes
vitaux (choc dû à la diminution de la résistance vasculaire périphérique (choc
septique ou choc neurogène)). Ce type de choc peut être causé par différentes
choses et notamment par une blessure à la tête.
Un état de choc peut être causé par tout ce qui peut influer sur le volume de fluide sanguin
dans le corps, sur la résistance vasculaire périphérique ou sur le débit cardiaque.
1. ÉTAT DE CHOC DU À UNE PERTE DE FLUIDE SANGUIN
Le choc hypovolémique hémorragique : résulte d’une perte de sang dans le système
circulatoire, habituellement à la suite d’une hémorragie interne ou externe. Il n’y a pas
suffisamment de sang pour irriguer tous les organes du corps.
Le choc hypovolémique non hémorragique ou métabolique : se produit lorsqu’une
blessure ou qu’une maladie non traitée entraîne une perte importante de liquide. Cela peut
se produite par exemple par une brûlure grave ( qui provoque une perte de plasma) ou par
une maladie grave entraînant une déshydratation ( consécutives à une diarrhée, à des
vomissements ou à une miction excessive).

VI. LE DIAGNOSTIC :
1. DIAGNOSTIC DE L'ÉTAT DE CHOC
Le diagnostic de l'état de choc est parfois difficile à la phase initiale en raison de l'absence de
collapsus et de la prédominance d'un signe fonctionnel respiratoire ou neurologique.
Le motif de l'appel pour une intervention à l'extérieur de l'hôpital est d'ailleurs très souvent
une dyspnée, un coma, un malaise, ou encore une simple altération de l'état général. Ainsi, la
difficulté de la démarche est justement de ne pas passer à côté du diagnostic de choc : nombre
de dyspnées étiquetées « décompensation de bronchopathie chronique obstructive » s'avèrent
être en réalité des chocs septiques ou hypovolémiques ; de la même manière, il arrive qu'on
appelle « accident vasculaire cérébral » un trouble de conscience associé au choc chez le sujet
âgé.
Seul un bilan clinique complet et systématique au chevet du patient permettra de poser le
diagnostic.
2. DONNES DE L’EXAMEN INITIAL
Les premières mesures prises (pression artérielle, fréquence cardiaque, saturation percutanée
en oxygène [SpO
2
], fréquence respiratoire), associées à un examen clinique rapide du patient ,
permettront de faire le diagnostic.
L'inspection pourra retrouver :
- des marbrures : elles se voient tout d'abord au niveau des genoux, des coudes puis peuvent
s'étendre sur les membres inférieurs, remonter sur l'abdomen et le thorax. Elles traduisent une
vasoconstriction des capillaires cutanés ;
- d'autres signes cutanés : sueurs froides, cyanose ou pâleur, augmentation (> 3 secondes) du
temps de recoloration cutanée.
Hypotension artérielle
Elle est retrouvée la plupart du temps dans les états de choc sévères. Cependant, à la phase
précoce du choc, elle pourra être « pseudo-normale » du fait de l'élévation des résistances
artérielles secondaires à l'hypercatécholaminergie réactionnelle. La tachycardie fréquemment
associée, également secondaire à l'hyperactivité sympathique, incitera le médecin à se méfier
s'il pense que celle-ci ne peut se rapporter uniquement à une hyperthermie, à une douleur
intense ou à l'anxiété du patient. La pression artérielle, sauf si elle est d'emblée basse, n'est
donc pas un bon reflet de la gravité du choc.
Répercussions neurologiques
Obnubilation, agitation, vertiges, convulsions, coma sont des signes d'ischémie cérébrale
secondaires à l'hypoperfusion et à l'hypoxémie associée.

Répercussions respiratoires
Polypnée ou tachypnée vont lutter contre l'hypoxémie.
Ces répercussions neurologiques et respiratoires sont les premiers éléments visualisés .
Au total, lors d'un état de choc sévère :
Il existe une baisse de la pression artérielle systolique (PAS). Cependant, une PAS dans les
limites de la normale peut se voir au tout début d'un état de choc encore compensé, c'est-à-
dire au moment où le patient est vu par l'équipe du Samu.
L'association à une tachycardie ou à des marbrures doit déjà alerter. Les mesures très
rapidement effectuées auprès du patient ainsi qu'un examen clinique sommaire permettront de
faire le diagnostic d'état de choc.
La composante métabolique de l'état de choc (hyperlactatémie) , pourrait également retrouver
une baisse de la réserve alcaline, une hyperkaliémie. Cependant, la pratique de ces examens,
même s'ils sont techniquement réalisables, passe en deuxième intention, une fois le patient
stabilisé.
VII. EVOLUTION :
LES STADES DE L’ÉTAT DE CHOC
L’état de choc se développe de façon graduelle; il passe par 3 stades et, à moins d’être
adéquatement traité, aboutit à la mort.
L’état de choc résulte d’une irrigation sanguine inadéquate des tissus du corps. Ce n’est pas
une maladie à proprement parler mais plutôt une conséquence d’un trauma ou d’une maladie.
Une personne peut tomber en état de choc à la suite d’une blessure grave entraînant une
importante perte de sang ou des dommages au cœur, à la colonne vertébrale ou aux poumons,
ou lorsqu’une maladie grave cause une vasodilatation périphérique ou une déshydratation
grave.
Pour parvenir à l’homéostasie (équilibre) et compenser le choc, le corps met en branle une
série de mécanismes complexes. Si l’état de choc est grave ou se prolonge, il peut devenir
irréversible. Savoir reconnaître les signes et symptômes de chacun des stades de l’état de
choc aidera à déterminer la gravité de l’état des victimes et à prendre les mesures appropriées
pour leur venir en aide.
1. Stade du choc compensé :
• agitation, anxiété, irritabilité, crainte.
• Léger accroissement de la fréquence cardiaque
• T.A. normale ou pression systolique légèrement élevée ou pression diastolique
légèrement inférieure à la normale.
• Peau pâle et froide dans le cas d’un choc hypovolémique, chaude et rouge dans
le cas d’un choc septique, anaphylactique ou neurogène.
• Léger accroissement de la fréquence respiratoire
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
1
/
11
100%