L’ Traitements antiangiogéniques dans les cancers du sein DOSSIER THÉMATIQUE

La Lettre du Cancérologue • Vol. XIX - n° 9 - novembre 2010 | 513
DOSSIER THÉMATIQUE
Antiangiogéniques
Traitements antiangiogéniques
dans les cancers du sein
Antiangiogenic treatments in breast cancers
V. Diéras*
* Institut Curie, Paris.
L’
angiogenèse, processus impliqué dans le
développement de nouveaux vaisseaux
sanguins, joue un rôle primordial à la fois dans
la croissance locale et dans le processus métastatique
des cancers du sein (1). Le VEGF (Vascular Endothelial
Growth Factor) est l’un des promoteurs les plus
puissants de l’angiogenèse. Il est impliqué dans la
croissance des cellules endothéliales, la motilité
et la perméabilité vasculaire. La surexpression de
VEGF a été observée dans de nombreux cancers du
sein, particulièrement les cancers de sein infl amma-
toires, et elle est associée à un pronostic défavorable
comparativement aux tumeurs ne présentant pas de
surexpression. La plupart des fonctions du VEGF sont
médiées par le récepteur de VEGFR-2. Les traitements
antiangiogéniques ont pour but de priver la tumeur
de sa vascularisation et donc de prévenir la croissance
tumorale. À la différence des agents cytotoxiques, il
est peu probable d’obtenir une régression tumorale
objective ; il s’agit, par conséquent, d’obtenir un arrêt
de la croissance, pour ces traitements. Les critères
de réponse seront donc différents et il est nécessaire
de développer de nouveaux paramètres pouvant
prédire l’effi cacité du traitement (cellules endothé-
liales circulantes, imagerie fonctionnelle). Différentes
approches de traitements antiangiogéniques ont
été développées pour inhiber la signalisation de
ces récepteurs : soit les traitements par anticorps
monoclonaux, soit les inhibiteurs de tyrosine kinase.
Bévacizumab
Le bévacizumab est un anticorps monoclonal
recombiné humanisé ciblant le VEGF et empêchant
son interaction avec ses récepteurs de type tyrosine
kinase VEGFR-1 et VEGFR-2.
Traitement en première ligne
métastatique
À ce jour, 3 grands essais de phase III incluant plus de
2 500 patientes ont été réalisés (tableaux I et II) [2, 3].
L’essai E2100, étude de phase III ouverte, rando-
misait en première ligne métastatique 722 patientes
traitées par paclitaxel hebdomadaire avec ou sans
bévacizumab (4). Le paclitaxel était administré à la
Tableau I. Schéma des différents essais de première ligne avec bévacizumab.
E2100 AVADO RIBBON-1
(cohorte A/T)
RIBBON-1
(cohorte Cap.)
Contrôle placebo Non Oui Oui Oui
Chimiothérapie P hebdomadaire D 100 mg/m² D/Abraxane
AC/FAC/EC/FEC
Cap.
Dose Bév. 10 mg/kg/2 sem. 7,5 ou 15 mg/kg/3 sem. 15 mg/kg/3 sem. 15 mg/kg/3 sem.
Objectif principal SSP SSP SSP SSP
Revue indépendante Non
rétrospective
Oui Oui Oui
A/T : anthracyclines/taxanes ; Bév. : bévacizumab ; Cap. : capécitabine ; D : docétaxel ; P : paclitaxel ; Pl : placebo ; SSP : survie sans progression.

514 | La Lettre du Cancérologue • Vol. XIX - n° 9 - novembre 2010
Résumé
L’angiogenèse joue un rôle majeur dans la progression tumorale et le processus métastatique des cancers
du sein. Durant la dernière décennie, de nombreuses études précliniques et cliniques sont en faveur de cette
nouvelle stratégie. À ce jour, les principaux résultats publiés et la seule autorisation de mise sur la marché
concernent le bévacizumab. Cette molécule en association avec la chimiothérapie versus chimiothérapie
seule améliore la survie sans progression et la réponse objective en première ligne métastatique. Cette
approche est en cours d’évaluation en situation adjuvante et néo-adjuvante. La question clé est l’identi-
fication du sous-groupe de population qui pourrait bénéficier de cette approche. Il est indispensable de
développer et de valider à la fois les facteurs prédictifs de réponse et/ou de toxicité au bévacizumab qu’ils
soient liés à la tumeur ou à l’hôte.
Mots-clés
Cancer du sein
métastatique
Traitement adjuvant
Chimiothérapie
VEGF
Traitements
antiangiogéniques
Bévacizumab
Sunitinib
Sorafénib
Highlights
Angiogenesis plays a key role
in tumor progression and
metastatic process in breast
cancer and during the last
decade, many preclinical and
clinical studies supported this
new therapeutic approach. To
date, the main published results
and the only approval are in
relation with bevacizumab.
Bevacizumab in combination
with chemotherapy versus
chemotherapy alone improves
progression free survival and
increases the response rate in
first line therapy for advanced
breast cancer. This approach
is being evaluated for early
breast cancer in neoadjuvant
and adjuvant settings. The key
issue is the identification of
the subset of population who
would benefit of this approach.
Both tumor and host related
biomarkers of bevacizumab
activity, response and benefit
are deeply needed.
Keywords
Metastatic breast cancer
Adjuvant treatment
Chemotherapy
VEGF
Antiangiogenic treatments
Bevacizumab
Sunitinib
Sorafenib
dose de 90 mg/m²/sem. pendant 3 semaines toutes
les 4 semaines avec ou sans bévacizumab 10 mg/kg
tous les 15 jours. La survie sans progression (SSP),
principal objectif de l’essai, était amélioré de 5,9 à
11,8 mois (p < 0,0001) avec l’addition du bévaci-
zumab au paclitaxel. Le taux de réponse objective
(RO) était pratiquement doublé, de 21,2 à 36,9 %,
en faveur de l’association (p < 0,001). Le bénéfice
en termes de SSP est observé même dans les sous-
groupes de mauvais pronostic (cancers du sein
triple-négatifs, intervalle libre inférieur à 24 mois).
Il n’a pas été observé d’amélioration statistiquement
significative de la survie globale (SG) [25,2 versus
26,7 mois ; p = 0,16], même si le taux de survie à
1 an est augmenté avec le bévacizumab (81,2 versus
73,4 % ; p = 0,01). Plus récemment, le bénéfice en
SSP a été confirmé par une expertise externe (5).
L’essai AVADO (bévacizumab + docétaxel) a confirmé
le bénéfice d’ajouter du bévacizumab au docétaxel
(100 mg/m²) en première ligne métastatique (6). Cet
essai randomisé en double aveugle comparait 2 bras :
docétaxel + placebo à docétaxel + bévacizumab
7,5 mg/kg et docétaxel + placebo à docétaxel +
bévacizumab 15 mg/kg. L’objectif principal était
la SSP et les objectifs secondaires la SG, le temps
jusqu’à échec du traitement, le taux de RO, la durée
de réponse et la tolérance. L’addition de bévaci-
zumab augmente significativement la SSP et le
taux de RO dans les 2 bras 7,5 mg et 15 mg/kg. Il
n’existe pas de bénéfice en survie. Des doses plus
élevées de bévacizumab apparaissent meilleures
que les faibles doses bien que cette étude n’ait pas
été programmée pour détecter une différence entre
les 2 bras de bévacizumab.
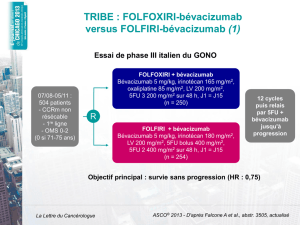
Plus récemment, un autre essai de phase III,
RIBBON-1 évaluait la chimiothérapie avec ou sans
bévacizumab en première ligne de cancers du sein
métastatiques ne surexprimant pas HER2 (7). Les
patientes étaient randomisées selon un ratio 2:1
entre chimiothérapie + bévacizumab et chimio-
thérapie + placebo. Le choix de la cohorte de chimio-
thérapie était laissé à l’investigateur. Le bévacizumab
était administré toutes les 3 semaines jusqu’à
progression. Les patientes pouvaient alors recevoir
le bévacizumab associé à une autre chimiothérapie
(phase ouverte). L’objectif principal était la SSP et
les objectifs secondaires, les taux de RO et de survie
à 1 an au moment de l’analyse de la SSP.
L’association de bévacizumab + un taxane ou une
anthracycline (n = 415) versus placebo + un taxane
ou une anthracycline (n = 207) et bévacizumab +
capécitabine versus placebo + capécitabine (n = 409)
augmente significativement la SSP et le taux de RO.
Au final, les résultats de ces études de phase III
démontrent que l’ajout de bévacizumab (10 mg/ kg
toutes les 2 semaines ou 7,5 ou 15 mg/kg toutes
les 3 semaines) à une chimiothérapie de première
ligne (paclitaxel hebdomadaire, docétaxel, anthra-
cyclines, capécitabine) augmente significativement
la SSP et le taux de RO. La durée de ce bénéfice
varie de 0,7 à 5,9 mois. Cependant, à ce jour, le
bénéfice en survie n’a pas été démontré. Différentes
hypothèses expliquant cette absence de bénéfice
ont été émises :
➤
L’absence de puissance statistique. Les études ont
été élaborées pour démontrer un bénéfice en SSP,
cependant une méta-analyse des 3 grands essais ne
montre pas de bénéfice en SG (8).
Tableau II. Résultats des essais de phase III chimiothérapie + /- bévacizumab en première ligne métastatique.
E2100 AVADO RIBBON-1
P P + Bév. Pl + D Bév. + D Pl + Bév. + cap. Pl + A/T Bév. + A/T
RO (%) 22 50 46 64 24 35 38 51
p< 0,0001 0,0003 0,0097 0,0054
SSP médiane (mois) 5,8 11,3 8,1 10,0 5,7 8,6 8,0 9,2
RR 0,48 0,67 0,69 0,64
p< 0,0001 0,0002 0,0002 0,0001
A/T : anthracyclines/taxanes ; Bév. : bévacizumab ; Cap. : capécitabine ; D : docétaxel ; P : paclitaxel ; Pl : placebo ; RO : réponse objective ; RR : risque
relatif ; SSP : survie sans progression.

La Lettre du Cancérologue • Vol. XIX - n° 9 - novembre 2010 | 515
DOSSIER THÉMATIQUE
➤Le problème du cross-over. Dans les cancers du
sein métastatiques, il est admis que les traitements
successifs administrés après la première progression
impactent sur la SG du fait de leur activité. Dans les
essais AVADO et RIBBON-1, les patientes pouvaient
recevoir le bévacizumab à progression (cross-over
dans plus de 50 % des cas).
➤
L’absence de sélection de la population. Les
analyses en sous-groupes ne permettent cependant
pas de répondre à cette question, l’addition de
bévacizumab apparaissant bénéfique dans tous les
groupes évalués.
Traitement après la première ligne
La première étude de phase III (AVF 2119) comparait
l’association bévacizumab + capécitabine à la
capécitabine seule chez 462 patientes présentant
un cancer du sein métastatique préalablement traité
par anthracyclines et taxanes (9). L’adjonction de
bévacizumab n’a pas permis de démontrer une
augmentation du temps jusqu’à progression (objectif
principal) ou de la survie. Cependant, il était noté
une augmentation significative du taux de RO (9,1 %
contre 19,8 % ; p = 0,001) en faveur de l’association.
Récemment, l’étude de phase III, RIBBON-2, a
comparé l’addition du bévacizumab à une chimio-
thérapie en seconde ligne métastatique (10). L’ajout
de bévacizumab augmente la SSP et le taux de RO
de façon significative (tableau III).
Traitement en phase précoce
En situation adjuvante, le bévacizumab en
association avec une chimiothérapie seule ou en
association avec une thérapeutique ciblée est en
cours d’évaluation (tableau IV) [2].
En situation néo-adjuvante, le premier essai du
National Cancer Institute a évalué l’activité du
bévacizumab dans des cancers du sein inflamma-
toires (11). Les patientes recevaient l’anticorps seul
pour le premier cycle, puis 6 cycles en association
avec une chimiothérapie par doxorubicine et
docétaxel. Quatorze patientes parmi les vingt et
une traitées ont présenté une réponse partielle, dont
une ayant présenté une réponse complète histo-
logique. Dans cette étude, l’hypothèse d’un effet
antitumoral direct a été évoquée. Dans les cellules
tumorales, une diminution de la phosphorylation du
VEGFR2 et une augmentation de l’apoptose ont été
observées. Après le premier cycle de bévacizumab,
une diminution de la perméabilité vasculaire a été
notée à l’IRM fonctionnelle.
Les essais randomisés permettront de savoir si le
bévacizumab augmente le taux de réponse complète
histologique et d’identifier des facteurs prédictifs de
réponse (tableau V).
Association avec des thérapeutiques
moléculaires
Dans les cancers du sein métastatiques, il existe
d’autres essais cliniques évaluant les associations
avec des thérapeutiques moléculaires ciblées (2, 3).
Tableau III. Résultats des essais de phase III : chimiothérapie avec ou sans bévacizumab après
la première ligne métastatique.
RIBBON-2
Cap. Cap. + Bév. CT CT + Bév.
RO (%) 9,1 19,1 29,6 39,5
p0,001 0,0072
SSP médiane 4,17 4,86 5,1 7,2
RR 0,98 29,6 39,5
p0,0193
Bév. : bévacizumab ; Cap. : capécitabine ; CT : chimiothérapie ; P : paclitaxel ; Pl : placebo ; RO : réponse objective ; RR :
risque relatif ; SSP : survie sans progression.
Tableau IV. Essais de phase III en situation adjuvante bévacizumab plus chimiothérapie.
Essai Schéma Patients (n) Population
BEATRICE CT versus CT + Bév. 2 992 RO– RP– HER2-
E5103 AC ➙ paclitaxel versus
AC ➙ paclitaxel + Bév.
4 950 N+ ou N– haut risque
NSABP- B-46 TC ou TAC versus TC + Bév. 3 900 HER2–, N+ ou N– haut risque
BETH CT + trast. versus
CT + trast. + Bév.
3 500 HER2+, N+ ou N– haut risque
Bév. : bévacizumab ; CT : chimiothérapie ; TAC : Taxotère + adriamycine + cyclophosphamide ; TC : Taxotère +
cyclophosphamide ; Trast. : trastuzumab.
Tableau V. Essais randomisés en situation néo-adjuvante bévacizumab + chimiothérapie.
Essai Schéma Patients (n) Population
NSABP-B40 CT ± Bév. 1 200 Stades I, II, IIIA
GeparQuinto EC-T ± Bév. 2 547 HER2-
BEVERLY 1 EC-T ± Bév. HER2- inflammatoire
BEVERLY 2 EC-T 6 cycles au total Bév. HER2+ inflammatoire
Bév. : bévacizumab ; CT : chimiothérapie ; EC-T : épirubicine cyclophosphamide ; T : taxotère.

516 | La Lettre du Cancérologue • Vol. XIX - n° 9 - novembre 2010
Traitements antiangiogéniques dans les cancers du sein
DOSSIER THÉMATIQUE
Antiangiogéniques
Le rationnel pour associer hormonothérapie et
bévacizumab est fondé sur le fait que les estrogènes
stimulent l’expression du VEGF par leur liaison au
niveau des récepteurs hormonaux de la cellule
tumorale. Le rôle du bévacizumab en association
avec l’hormonothérapie est en évaluation dans
des programmes de phase III (GEICAM 2006-11,
CALGB 40503).
Il existe une corrélation entre la surexpression HER2
et l’expression du VEGF, conduisant à l’évaluation de
l’inhibition simultanée de ces 2 circuits. L’association
d’agents antiangiogéniques (anticorps comme le
bévacizumab ou inhibiteur de tyrosine kinase comme
le pazopanib) aux agents ciblant HER2 a démontré
une efficacité potentielle en cours de confirmation
dans les essais randomisés. L’essai AVEREL compare,
en première ligne métastatique des cancers du sein
qui surexpriment HER2, l’association docétaxel +
trastuzumab avec ou sans bévacizumab. L’essai
ECOG 1105 évalue l’addition du bévacizumab à
l’association paclitaxel + trastuzumab avec ou sans
carboplatine.
Tolérance du bévacizumab
Une étude de phase IV (ATHENA, MO 19391) a
évalué le profil de tolérance du bévacizumab
associé à une chimiothérapie de première ligne (12).
Le traitement par bévacizumab était poursuivi
jusqu’à progression ou toxicité. En moins de
2 ans, 2 027 patientes ont été incluses. Les effets
secondaires de grade 3/4 les plus fréquents étaient
l’hypertension artérielle (2,2 %), la protéinurie
(0,7 %), l’embolie pulmonaire (0,5 %) et l’épis-
taxis (0,4 %).
Le tableau VI présente l’incidence des principaux
effets secondaires observés dans les grandes
études de phases III et IV. Le profil de tolérance
du bévacizumab est acceptable, à condition de
respecter les contre-indications et de suivre les
patientes sur les plans cardio-vasculaire et rénal.
Des nécroses chez des patientes présentant une
tumeur du sein avec infiltration cutanée ont été
décrites, ce qui justifie une évaluation attentive
du rapport bénéfice/risque.
Facteurs prédictifs de réponse
ou de toxicité
Il est primordial de pouvoir identifier de tels
marqueurs pour une sélection appropriée des
patientes (13). Cependant, une telle recherche
s’avère très complexe :
➤
le phénotype angiogénique lié au VEGF peut
différer entre la tumeur primitive et les tumeurs
métastatiques préalablement traitées ;
➤
les agents cytotoxiques et les thérapeutiques
ciblées peuvent altérer ce phénotype angiogénique ;
➤
les mécanismes d’action des agents antiangiogé-
niques, dont le bévacizumab, ne sont pas totalement
connus.
Dans l’analyse initiale de l’étude E2100, il n’y avait
pas de corrélation entre le taux circulant de VEGF
ou de la protéine d’adhésion vasculaire cellulaire 1
(VCAM) et le résultat thérapeutique. Ces biomar-
queurs ne sont donc pas des marqueurs prédictifs
de réponse. Ce manque de corrélation n’est pas
surprenant dans la mesure où il a été démontré que
les taux sériques de VEGF ne reflètent pas les taux
circulants de VEGF (14).
Dans une petite étude randomisée de phase II,
49 patientes présentant un cancer du sein
localement avancé ont été randomisées entre
2 cycles de docétaxel avec ou sans bévacizumab (15).
En analyse univariée, les taux initiaux de VCAM-1
et E-sélectine, molécules d’adhésion cellulaire
exprimées sur les cellules endothéliales, ont été
corrélés avec la RO. L’IRM fonctionnelle objective
une diminution plus importante de la perfusion
tumorale avec le bévacizumab.
Dans un autre essai évaluant le bévacizumab en
préopératoire en association avec le létrozole et
la chimiothérapie, un taux initial élevé de cellules
progénitrices endothéliales circulantes (CEP) et non
Tableau VI. Tolérance du bévacizumab dans les essais en première ligne métastatique (E2100,
AVADO, RIBBON-1 et ATHENA).
Grade ≥ 3 Chimiothérapie
± placebo
Chimiothérapie
+ bévacizumab
Saignement (%) 0-0,9 0-5,4
Hypertension artérielle (%) 0-2,0 3,3-16,0
Protéinurie (%) 0 0,8-3,4
Perforation gastro-intestinale (%) 0-0,9 0-2,0
Défaut de cicatrisation (%) 0-0,9 0,3-1,1
Diminution de la fraction d’éjection
ventriculaire (%)
0-0,5 0-2,9
Thrombose artérielle (%) 0-0,4 0,4-3,6
Thrombose veineuse (%) 1,0-4,9 1,2-4,8
Neutropénie (%) 1,0-17,2 1,2-19,8
Neutropénie fébrile (%) 0-12,0 0-16,6

La Lettre du Cancérologue • Vol. XIX - n° 9 - novembre 2010 | 517
DOSSIER THÉMATIQUE
de cellules endothéliales circulantes (CEC) est corrélé
avec la réponse clinique (16). Cela est probablement
en relation avec le rôle des CEP dans le switch angio-
génique de la croissance tumorale et le processus
métastatique.
Le polymorphisme génétique (facteurs de l’hôte)
pourrait également intervenir dans la réponse au
traitement. Dans l’essai de phase III, E2100, les
génotypes VEGF-2578 AA et VEGF-1154 AA sont
prédictifs d’une meilleure survie SG (p = 0,023 et
p = 0,001) chez les patientes dans le bras paclitaxel-
bévacizumab (17). Ces polymorphismes ne sont pas
prédictifs de la survie dans le bras paclitaxel ni de la
réponse et de la SSP dans les différents bras. De façon
intéressante, les génotypes VEGF-634 et VEGF-1498
sont corrélés avec moins d’hypertension artérielle
de grade 3-4. Ces résultats sont intéressants, mais
nécessitent une confirmation indépendante dans
des études prospectives.
Au final, ces biomarqueurs identifiés dans ces
études génèrent des hypothèses et doivent être
confirmés dans de larges études. Cette information
est primordiale pour déterminer le sous-groupe de
la population bénéficiant du bévacizumab.
Petites molécules inhibitrices
du site tyrosine kinase
du récepteur VEGF
De nombreux agents sont en cours de dévelop-
pement (18, 19).
Sunitinib
Le sunitinib (SU11248) est une petite molécule
inhibant les kinases des VEGFR-1, VEGFR-2, PDGFR,
c-KIT et FLT3 (FMS-Like Tyrosine kinase 3). Cet agent
a démontré une activité in vitro dans les cancers
du sein. Les résultats préliminaires d’une étude de
phase II dans les cancers du sein métastatiques
résistant aux taxanes et aux anthracyclines ont
rapporté un taux de RO de 14 % et un bénéfice
clinique de 16 % (réponses partielles et stabilisa-
tions prolongées). Il faut noter que des réponses
ont été rapportées chez des patientes présentant
une tumeur triple-négative : absence de récepteurs
hormonaux (récepteurs des estrogènes [RE] et de
la progestérone [RP]), absence de surexpression de
HER2. La tolérance a été marquée par des neutro-
pénies de grade 3 (39 % des patientes), des diarrhées
(56 %), des nausées (44 %), une fatigue (49 %) et
une hypertension (17 %). Étant donné les taux de
réponse observés chez des patientes lourdement
prétraitées ainsi que des réponses dans des tumeurs
triple-négatives, l’évaluation s’est poursuivie dans
le cadre d’essais randomisés en première et en
deuxième ligne métastatique. Malheureusement,
l’ensemble des études randomisées ont été soit
arrêtées, soit négatives : absence de bénéfice en
termes de SSP et toxicité importante, notamment
en association avec la chimiothérapie.
Sorafénib
Le sorafénib est une petite molécule inhibant la
tyrosine kinase de multiples récepteurs : VEGFR-2,
FLT3, PDGFR et FGFR1 (Fibroblast Growth Factor
Receptor 1). Une étude de phase I dans différentes
tumeurs solides (bévacizumab et sorafénib) a
également été rapportée. Les résultats ont suggéré
que l’efficacité du sorafénib pouvait être augmentée
par l’association, mais au prix d’une augmentation de
la toxicité. Les résultats de 2 essais de phase II rando-
misés, paclitaxel avec ou sans sorafénib et capéci-
tabine avec ou sans sorafénib ont été présentés en
congrès. Un essai de phase III capécitabine versus
capécitabine avec ou sans sorafénib est programmé.
Chimiothérapie métronomique
Il a été démontré que l’administration répétée, à
faibles doses, en continu, pouvait être active et bien
tolérée et que cette administration métronomique
inhibait la mobilisation des CEP (14, 20, 21).
Discussion
De façon générale, les anticorps monoclonaux
offrent la possibilité d’une meilleure spécificité avec,
peut-être, moins de toxicité, un dosage simplifié
(durée de vie prolongée et administrations moins
fréquentes). Au contraire, les inhibiteurs de récep-
teurs de tyrosine kinase peuvent inhiber plusieurs
cibles. Ce ciblage multiple offre la possibilité d’une
meilleure efficacité, mais présente également la
possibilité d’une toxicité accrue. De nombreux
agents sont en cours d’évaluation. Ils diffèrent les
uns des autres dans leurs effets thérapeutiques
et leur profil de tolérance, même en cas de cibles
similaires. Cette variabilité peut s’expliquer par des
 6
6
1
/
6
100%