Télécharger le poster (PDF)

E-M. KIEFFER, J. CHARTON,
V. FAUCHER, L. FOESSEL, G. BAZILLE,
M-N ROEDLICH, M. GREGET, C. ROY
Nouvel Hôpital Civil,
Hôpital de Hautepierre STRASBOURG
JFR 2011
IMAGERIE DES COMPLICATIONS DE LA
THROMBOSE DE L’ARTERE DU GREFFON
HEPATIQUE

Traitement des hépatopathies terminales, la
transplantation hépatique concerne actuellement
plus de 1000 nouveaux patients/an en France.
Les complications sont nombreuses tant
immunitaires que vasculaires, biliaires ou
infectieuses.
La thrombose de l’artère du greffon hépatique est
l’une des complications graves les plus fréquentes.
Un diagnostic précoce est nécessaire à un
traitement efficace, au risque bien souvent de
perdre le greffon.
Introduction

1. La transplantation hépatique
2. Imagerie de surveillance
a. Modalités
b. Aspects post-greffe normaux
c. Spécificité de l’échographie doppler
3. Complications: multiples
4. La thrombose de l’artère du greffon hépatique
a. Epidémiologie
b. Clinique
c. Biologie
d. Facteurs de risque
e. Urgence diagnostique
f. Complications de la thrombose de l’artère du greffon
Physiopathologie
Détail des complications
g. Traitements
5. Cas cliniques
6. Conclusion
QCM
Plan

Elle consiste schématiquement en quatre phases :
1. Hépatectomie : prélèvement du foie natif
2. Anhépatie : revascularisation veineuse :
anastomose de la veine cave inférieure( VCI) 2 techniques
- « remplacement » de la VCI rétrohépatique du receveur
par celle du donneur
- conservation de la VCI rétrohépatique et anastomose
entre les deux VCI en « piggy-back » +++
anastomose portale
anastomose des veines sus-hépatiques (VSH)
1.La transplantation hépatique
(exemple de transplantation orthotopique)

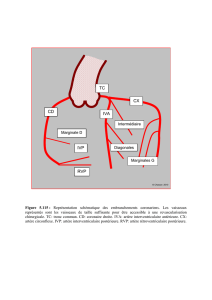
3. Reconstruction artérielle :
-Anastomose entre le tronc coeliaque
ou l’artère hépatique commune du
greffon et l’artère hépatique(AH)
native, juste en aval de l’artère
gastroduodénale (avec possibilité
d’interposition de greffon iliaque si
besoin).
-Recherche et réimplantation des
artères accessoires (10%).
4. Reconstruction biliaire :
-Anastomose cholédoco-
cholédocienne termino-terminale
avec ou sans drain de Kehr (avec
possibilité d’anastomose cholédoco-
jéjunale en cas de maladie des voies
des voies biliaires).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
1
/
40
100%