Lire l'article complet

Abstracts
Abstracts
25
La Lettre d’ORL et de chirurgie cervico-faciale - n° 309-310 - avril-septembre 2007
Traitement de l’otite moyenne
aiguë : antibiothérapie
ou attentisme ?
L’otite moyenne aiguë est probablement l’in-
dication la plus fréquente de prescription
d’antibiotiques en ambulatoire chez l’enfant.
Une attitude attentiste, appelée wait-and-see
prescription (WASP), a fait l’objet d’études
déjà publiées portant sur une population d’en-
fants vus en dehors de l’hôpital. Elle consiste à
ne pas prescrire d’antibiothérapie dans l’otite
moyenne aiguë pendant les 48 premières heu-
res, quelle que soit l’évolution de la pathologie.
Elle est proposée sous certaines conditions.
Cette étude randomisée prospective a été réali-
sée dans le cadre d’un service d’urgence sur une
période de un an. Les critères d’exclusion étaient
une autre infection bactérienne intercurrente,
une altération de l’état général, une hospitalisa-
tion, une immunodépression, le port d’aérateurs
et la présence d’une perforation tympanique, un
accès difficile au système de soins.
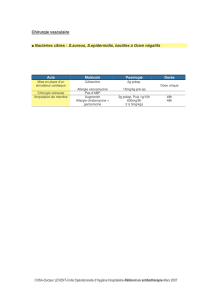
Parmi les 776 enfants inclus (de 6 mois à 12 ans),
283 furent randomisés : 138 dans le groupe
WASP et 145 dans le groupe contrôle avec an-
tibiothérapie classique. Tous les enfants ont
reçu de l’ibuprofène et des gouttes auriculaires
antalgiques. Une surveillance téléphonique était
réalisée au bout de 4, 6, 11, 30 et 40 jours par des
médecins “en aveugle”. Dans le groupe WASP,
62 % n’ont pas eu recours à une antibiothérapie.
La symptomatologie était comparable dans les
deux groupes. Aucune complication n’est surve-
nue dans les deux groupes.
L’attitude WASP réduit considérablement la
consommation d’antibiotiques.
La balance bénéfice/risque de l’antibiothéra-
pie systématique dans l’otite moyenne aiguë
devrait être réévaluée et tenir compte des ef-
fets indésirables non négligeables de l’antibio-
thérapie comme les rashs cutanés, les symp-
tômes gastro-intestinaux et la montée de la
résistance des bactéries pathogènes face à une
pathologie dont l’évolution est bénigne.
I. de Gaudemar
>>> Spiro DM, Tay KY, Arnold DH, Dziura JD, Baker MD,
Shapiro ED. Wait-and-see prescription for the treatment
of acute otitis media: a randomized controlled trial. JAMA
2006;296(10):1235-41.
Allergie et polypose
nasosinusienne
L’existence et le traitement d’une allergie res-
piratoire ont-ils une influence sur la polypose
nasosinusienne ? Pour répondre à cette ques-
tion, les auteurs ont mené deux études pros-
pectives. La première a concerné 180 adultes
souffrant de polypose nasosinusienne (mu-
coviscidose et syndrome de Wegener exclus)
et qui ont eu une recherche d’allergie respi-
ratoire par Phadiatop
®
. Une allergie a été re-
trouvée chez 20 % des patients, dont la moitié
avait aussi un asthme et 23 % une hyperréac-
tivité bronchique, alors que chez les patients
qui avaient une polypose nasosinusienne avec
Phadiatop
®
négatif, seuls 23 % avaient un asth-
me et 20 % une hyperréactivité bronchique. La
sévérité des symptômes de la polypose naso-
sinusienne (obstruction nasale, troubles de
l’odorat, rhinorrhée antérieure et postérieure)
était identique chez les patients allergiques et
chez les patients non allergiques.
La deuxième étude a concerné 74 adultes
souffrant de polypose nasosinusienne et suivis
pendant un an. Au cours de cette période, les
patients ont reçu une corticothérapie orale de
6 jours, puis une corticothérapie intranasale
associée à des lavages de nez. Sur ces 74 sujets,
12 avaient une allergie respiratoire. Leur évo-
lution sous traitement a été la même que celle
des 62 patients qui n’avaient pas d’allergie.
Ces études montrent bien une relation entre
asthme et allergie, mais pas de relation entre
allergie et polypose nasosinusienne.
M. François
>>> Bonls P, Avan P, Malinvaud D. Inuence of allergy on
the symptoms and treatment of nasal polyposis. Acta Otola-
ryngol 2006;126:839-44.
Conséquence d’une surdité
unilatérale acquise chez l’enfant
Les auteurs ont recherché les conséquences
d’une cophose ou subcophose unilatérale ac-
quise sur le développement cognitif des en-
fants, et ils ont ventilé les résultats en fonc-
tion du côté de l’oreille atteinte.
L’étude a été faite sur 64 enfants droitiers
âgés de 6 à 16 ans et sourds d’un côté depuis
en moyenne 3 ans et demi. La surdité était
réputée d’origine virale dans 41 cas (dont
21 oreillons), due à un traumatisme dans
7 cas et d’origine indéterminée dans 17 cas.
Le test de Wechsler a montré que, globalement,
les enfants qui ont une cophose ou subcophose
unilatérale ont un développement cognitif ana-
logue à celui de leurs pairs. En faisant passer
le test de Wechsler modifié, il apparaît que les
enfants qui sont sourds à droite ont de moins
bons résultats que les autres pour les tests
verbaux (en particulier de vocabulaire), alors
que les enfants qui sont sourds à gauche ont
de moins bons résultats sur les tests de perfor-
mance qui font intervenir la mémoire visuelle,
la vision dans l’espace et la coordination visuo-
motrice. Ces résultats demanderaient à être
vérifiés sur un plus grand nombre d’enfants.
M.F.
>>> Niedzielski A, Humeniuk E, Blaziak P, Gwizda G. Intel-
lectual eciency in children with unilateral hearing loss. Int J
Pediatr Otorhinolaryngol 2006;70:1523-8.
Obstruction des aérateurs
transtympaniques
L’obstruction d’un aérateur transtympanique
est ennuyeuse si l’otite séreuse récidive. Les
auteurs ont fait une enquête auprès des mem-
bres de l’Association américaine d’ORL pédia-
trique (ASPO) pour connaître la fréquence
de cet incident et les moyens utilisés pour le
traiter. Il faut savoir qu’environ un million d’aé-
rateurs transtympaniques sont posés tous les
ans aux États-Unis ! Cent vingt-deux confrères
ont répondu au questionnaire. Lors du premier
rendez-vous postopératoire, qui est en général
fixé un à deux mois après l’intervention, 2 à
9 % des aérateurs sont bouchés par du mucus,
du sang ou, plus rarement, du cérumen ou un
granulome. Quatre-vingt-quatorze pour cent
des opérateurs proposent des gouttes auricu-
laires à appliquer pendant quelques jours après
la pose des aérateurs, systématiquement pour
80 % d’entre eux, seulement en cas d’otorrhée
pour 11 %, en cas de glu très épaisse ou de sai-
gnement abondant dans les autres cas. En cas
d’obstruction de l’aérateur, de l’aveu des confrè-
res, la solution la plus efficace est le traitement
instrumental (aspiration sous microscope),
mais cela prend du temps et il n’est pas toujours
possible d’empêcher l’enfant de bouger ! C’est
pourquoi les praticiens optent dans la plupart
des cas pour la prescription de gouttes auricu-
laires, soit contenant des antibiotiques, soit as-
sociant antibiotiques et corticoïdes. Trois pour
cent sont fidèles à l’eau oxygénée. Huit pour
cent préconisent une solution d’acide acétique
et 2 % une solution de bicarbonate de sodium.
M.F.
>>> Elden LM, Marsh RR. Survey of pediatric otolaryngolo-
gists: clinical practice trends used to prevent and treat blocked
ventilation ear tubes in children. Int J Pediatr Otorhinolaryngol
2006;70:1529-32.
1
/
1
100%