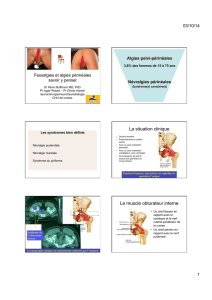
L e s d o u l e... B

15
Correspondances en pelvi-périnéologie - n° 1, vol. I - mars 2001
Les douleurs pelvi-périnéales
B
LOCS
Trois abords principaux ont été décrits : péri-
néal et transfessier à l’épine sciatique ou dans
le canal d’Alcock. Certains gynécologues prati-
quent également des blocs paracervicaux dans
des indications spécifiques, en particulier obs-
tétricales.
Voie périnéale
La technique classique décrite dans les
manuels d’anesthésie locorégionale (Moore,
1970) consiste en un abord périnéal conduit par
un toucher rectal en dedans de la branche
ischiopubienne. Elle est inconfortable et peu
précise pour le patient comme pour l’opérateur.
Elle ne permet pas d’accéder à l’épine scia-
tique, siège des conflits les plus fréquents. Elle
doit donc être abandonnée.
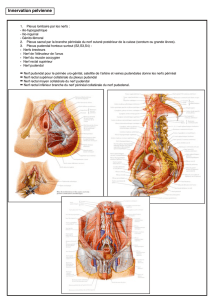
Voie transfessière à l’épine sciatique
L’épine sciatique est un repère radiologique
fiable pour localiser le nerf pudendal dans la
pince ligamentaire entre ligaments sacro-épi-
neux et sacro-tubéral (figure 1, voir p. 13). Le
bloc est donc effectué de préférence sous
amplificateur de brillance. Le patient est ins-
tallé en décubitus ventral, puis de trois quarts,
cuisse légèrement fléchie en glissant un cous-
sin sous la hanche du côté à infiltrer (figure 2).
L’épine sciatique est située sur la ligne hori-
zontale qui joint le coccyx au bord supérieur
du grand trochanter. Dans cette position, elle
est visualisée sur l’écran, à l’union de la
grande et de la petite ouverture sciatique, en
dedans de l’articulation coxo-fémorale. Il peut
être nécessaire d’incliner le tube de 10° à 30°
pour la dégager de la branche ilio-pubienne
qui se superpose en avant. Après préparation
antiseptique de la peau, une aiguille i.m. 22 G-
50 mm est insérée verticalement à partir du
point marqué. Une injection traçante est effec-
tuée avec 2 ml de lidocaïne à 1 %, au retrait de
l’aiguille. Une aiguille spinale 22 G-90 mm est
ensuite insérée jusqu’au contact de l’épine
sciatique. Sa position est contrôlée à l’écran et
au besoin rectifiée jusqu’à ce que le contact
osseux soit perçu, l’aiguille reposant sur la
pointe de l’épine sciatique (figure 3). Elle est
alors légèrement retirée et réinsérée de 0,5 à 1
cm médialement dans le ligament sacro-épi-
neux dont la consistance et l’épaisseur, très
variables, sont notées au passage. Des pares-
thésies peuvent être évoquées dans l’anus
et/ou dans les organes génitaux externes.
L’usage d’un neurostimulateur n’est pas
nécessaire car la position anatomique du nerf
est constante par rapport aux repères anato-
miques osseux. Les injections intraneurales
doivent bien sûr être évitées.
Canal d’Alcock
Lorsque l’on cherche à aborder le nerf puden-
dal dans le canal d’Alcock, le seul repère
osseux possible est constitué par le cadre
obturateur, oblique en avant, en dedans et un
peu en bas. Si la recherche de paresthésies est
théoriquement possible, avec ou sans stimula-
teur, au-dessus du tiers antérieur de la
branche ischio-pubienne, elle nécessite d’uti-
liser une aiguille longue, flexible et difficile à
diriger. La localisation de l’extrémité de l’ai-
guille dans le plan sagittal est constamment
incertaine : dans la graisse de la fosse ischio-
rectale (en dedans) ou trop profond dans le
muscle obturateur (en dehors), le bloc sera
inefficace. Le risque de perforation rectale,
vaginale ou vésicale est loin d’être négli-
geable. La ponction ou l’électrostimulation de
la paroi latérale du vagin, de la loge prosta-
tique ou des vésicules séminales provoquent
une douleur qui peut simuler des paresthésies
dans le territoire du nerf pudendal. Pour
toutes ces raisons, un repérage tomodensito-
métrique est indispensable.
Le patient est installé en décubitus ventral. Un
“mode radio” (scout view) est réalisé sur le
bassin, puis une coupe verticale passant par le
milieu du trou obturateur (figure 4). Le trajet
idéal de l’aiguille est simulé sur l’écran en joi-
Blocs du périnée
■
■
M. Bensignor*
* Unité d’évaluation et traitement
de la douleur, clinique Viaud,
40, rue Fontaine de Barbin, 44000 Nantes.
Tél. : 02 40 37 26 26. Fax : 02 40 37 26 50.
E-mail : [email protected]
RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ •
RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ • RÉSUMÉ •
L’existence de conflits
d’origine neuro-liga-
mentaire avec le nerf
pudendal, au niveau de
la pince postérieure
(ligament sacro-épi-
neux et ligament
sacro-tubéral) ou au
contact du prolonge-
ment falciforme du
ligament sacro-tubéral
dans le canal pudendal
d’Alcock, justifie la
réalisation d’infiltra-
tions à visée diagnos-
tique et thérapeu-
tique. De nombreuses
douleurs semblent
médiées ou amplifiées
par le sympathique, ce
qui permet d’envisager
des blocs périduraux à
différents niveaux.
RÉSUMÉ • RÉSUMÉ •
RÉSUMÉ • RÉSUMÉ •
MOTS-CLÉS
MOTS-CLÉS :
:
douleur périnéale ;
névralgie pudendale ;
coccygodynie ;
douleur anorectale

16
Correspondances en pelvi-périnéologie - n° 1, vol. I - mars 2001
dossier
gnant le bord postérieur de la symphyse
pubienne au bord interne de l’ischion en pas-
sant entre le muscle obturateur et son aponé-
vrose et en prolongeant ce segment en arrière
jusqu’au revêtement cutané (figure 5). La dis-
tance du point de ponction ainsi obtenu au
sillon interfessier est mesurée ainsi que la lon-
gueur d’aiguille nécessaire. Le plan de coupe
est tracé sur le patient et le point de ponction
marqué en fonction des données recueillies sur
l’écran. Une injection traçante de 2 ml de lido-
caïne à 1 % est effectuée lors du retrait d’une
aiguille i.m. de 50 mm insérée en visant le bord
interne de l’ischion selon l’angle donné par
l’écran. Une aiguille spinale 22 G de 5 pouces
(12,7 cm) ou plus rarement de 6 pouces
(15,2 cm) est ensuite insérée obliquement en
avant et en dedans, en prenant garde de rester
dans le plan vertical définissant la coupe.
L’angle de l’aiguille avec le plan sagittal n’est
pas constant ; il est, en règle, nettement plus
ouvert chez les femmes que chez les hommes.
Il n’est nécessaire ni d’utiliser un stimulateur ni
de rechercher des paresthésies. Après avoir
dilué 1 ml d’un produit de contraste dans 9 ml
de lidocaïne à 1 %, on injecte 1 ml de cette solu-
tion qui permettra de vérifier son espace de dif-
fusion. Une nouvelle coupe est réalisée dans le
même plan (figure 6, p. 18). Si la diffusion du
contraste ne s’effectue pas entre le muscle
obturateur et son aponévrose, l’aiguille est
repositionnée et l’on procède à une coupe sup-
plémentaire. Lorsqu’une diffusion correcte est
obtenue, une injection traçante est effectuée
sur 5 cm au retrait de l’aiguille avec un
mélange de 8 ml d’anesthésiques locaux et
40 mg d’acétate de méthylprednisolone. Une
coupe de contrôle est alors réalisée pour véri-
fier la diffusion de la solution injectée (figure 7,
p. 18).
I
NDICATIONS DES INFILTRATIONS
Blocs anesthésiques
La disparition de la douleur périnéale en posi-
tion assise dans les 10 minutes suivant un bloc
anesthésique indique une probable souffrance
du nerf pudendal. Le bloc diagnostique permet
d’apporter un argument en faveur d’une organi-
cité du syndrome douloureux à condition d’être
strictement péritronculaire, d’utiliser de faibles
volumes d’anesthésiques locaux et de faire
l’objet d’un contrôle rigoureux.
Blocs thérapeutiques
L’adjonction d’un corticoïde retard permet
d’avoir un effet thérapeutique plus ou moins
durable. Une aggravation transitoire de la
douleur pouvant durer de 2 à 10 jours est pos-
sible et le patient doit en être averti. Elle s’es-
tompe ensuite progressivement pour parfois
récidiver, le plus souvent de façon atténuée,
quelques semaines plus tard. Une nouvelle
infiltration procurera fréquemment un soula-
gement plus complet et plus durable. Deux ou
trois infiltrations sont généralement néces-
saires. La première est en règle réalisée au
niveau de l’épine sciatique car c’est le site le
plus fréquent du conflit. La localisation de la
deuxième infiltration dépend du résultat
obtenu par la première : si un soulagement de
quelques semaines a été obtenu après une
injection à l’épine sciatique, celle-ci est
renouvelée. Si l’amélioration n’a pas dépassé
nettement la durée d’action des anesthé-
siques locaux, la deuxième injection est effec-
tuée dans le canal d’Alcock. L’effet analgé-
sique des corticoïdes injectés ne se dessine
habituellement que deux à trois semaines
après l’injection, parfois après une aggrava-
tion transitoire de quelques jours. Il est peut-
être plus en rapport avec une atrophie des tis-
sus fibreux comprimant le nerf qu’avec un
effet anti-inflammatoire, en règle, plus
prompt à se manifester.
C
OMPLICATIONS DES INFILTRATIONS
Les contre-indications classiques de toute
anesthésie locorégionale doivent être, bien
entendu, respectées : infection au point de
ponction, troubles de la crase sanguine, traite-
ment anticoagulant. La réalisation d’un test
d’aspiration devrait permettre d’éviter une
injection intravasculaire. L’utilisation d’un corti-
coïde retard peut être à l’origine d’effets géné-
raux souvent bénins : gastralgies, rétention
hydro-sodée, bouffées vasomotrices du visage
pendant quelques jours. Des injections péri-
tronculaires itératives de corticoïdes retard
sont susceptibles de provoquer une atrophie du
nerf avec dégénérescence graisseuse. Il est
donc préférable de réaliser les explorations
électrophysiologiques du nerf pudendal avant
de répéter les infiltrations. Il convient d’espacer
les infiltrations de 6 à 8 semaines au moins et
de limiter le nombre d’injections (2 à 4).
Figure 3. Infiltration transfessière du
nerf pudendal dans la pince liga-
mentaire, sous ampli de brillance :
repère osseux de l’épine sciatique.
3.
Figure 4. Infiltration du nerf puden-
dal dans le canal d’Alcock sous
scanner : le scout view.
4.
Figure 5. Infiltration du nerf
pudendal dans le canal d’Alcock
sous scanner : la simulation du
trajet de l’aiguille.
5.
Figure 2. Position du patient lors de
l’infiltration transfessière du nerf
pudendal dans la pince ligamen-
taire, au voisinage de l’épine scia-
tique sous ampli de brillance.
2.

17
Correspondances en pelvi-périnéologie - n° 1, vol. I - mars 2001
Les douleurs pelvi-périnéales
R
ÉSULTATS DES INFILTRATIONS
Globalement, dans les névralgies pudendales,
les infiltrations du nerf pudendal permettent de
soulager 70 % des patients avec un recul de
12 mois au moins par rapport à la dernière infil-
tration, avec une moyenne de 2,2 infiltrations
par patient.
C
ONCLUSION
L’approche clinique des douleurs périnéales
nécessite une analyse symptomatique rigou-
reuse pour apprécier les parts respectives des
composantes neurologique, musculaire, ostéo-
articulaire, végétative, psychologique et émo-
tionnelle, et sociale. Les blocs diagnostiques et
thérapeutiques constituent un des éléments
importants d’une approche pluridisciplinaire
souvent nécessaire. ■
POUR EN SAVOIR PLUS...
❒Bensignor M, Labat J, Robert R, Lajat Y. Douleur péri-
néale et souffrance des nerfs honteux internes. Douleur et
analgésie 1990 ; 3 : 99-101.
❒Moore DC. Regional block, 179-187. 1 vol. C. Thomas
(ed.) Springfield. U.S.A.
Figure 6.
Infiltration du nerf
pudendal dans le
canal d’Alcock
sous scanner :
l’infiltration entre
l’aponévrose de
l’obturateur
interne et le
muscle.
6. Figure 7.
Infiltration du
nerf pudendal
dans le canal
d’Alcock sous
scanner : le
contrôle de la
bonne diffusion
de la solution
injectée.
7.
ABONNEZ-VOUS...
ABONNEZ-VOUS...
ABONNEZ-VOUS...
ABONNEZ-VOUS...
ABONNEZ-VOUS...
ABONNEZ-VOUS...
ABONNEZ-VOUS...
ABONNEZ-VOUS...
http://www.edimark.fr
☞24 revues indexées avec moteur
de recherche
☞un e-mail offert
☞l’actualité des grands congrès voir p. 4
1
/
3
100%