Lire l'article complet

Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume VI, n° 2, mars-avril 2002
N
ous ne reviendrons pas, ici, sur tous les
moyens mis à notre disposition pour la
prise en charge de l’obésité. Force est de
constater que ces moyens étant souvent mal
déployés et mal expliqués, les résultats
escomptés vont fréquemment à l'encontre de
ceux recherchés. Les régimes “yoyo” abou-
tissent souvent à la constitution d’obésités
morbides au caractère rebelle ou d’obésités
sévères associées à des complications préoc-
cupantes. Les techniques chirurgicales ayant
beaucoup progressé ces dernières années,
elles peuvent désormais s'inscrire dans l’ar-
senal thérapeutique à proposer.
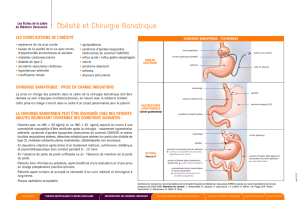
Trois interventions sont actuellement prati-
quées en France. Deux consistent à réduire
le contenu gastrique, la troisième associe à
cette réduction un montage assurant une
malabsorption.
Interventions de réduction
gastrique
Gastric banding
D’introduction récente – et admise depuis peu
par la FDA –, l’intervention consiste à réduire
la partie haute de l’estomac à une petite
poche de 15 ml au maximum, à l’aide d’un
anneau modulable, dont les plus employés
sont le lapband ou l'anneau suédois (SAGB).
Reliés par un cathéter à un boîtier sous-cuta-
né, ces anneaux peuvent être gonflés ou
dégonflés selon les besoins, réglant ainsi la
vidange de la poche. Avantage certain, et qui
a contribué à l'engouement pour cette tech-
nique, le gastric banding est réalisé par
cœlioscopie. La petite poche gastrique, lors
des repas, est vite remplie et les signaux de
satiété, souvent absents chez ces patients
obèses, sont volontiers rétablis, expliquant les
pertes de poids obtenues (figures 1 et 2).
Gastroplastie verticale calibrée
ou intervention de Mason
La gastroplastie verticale calibrée consiste à
réaliser une poche gastrique également de
petite taille (entre 15 et 20 ml) à l’aide d’un
69
Dossier : obésité
Chirurgie de l’obésité morbide
A. Gancel*
✎L'obésité est une maladie dont les
conséquences étaient encore, il y a
peu de temps, sous-estimées. Son
caractère rebelle expliquait égale-
ment la désaffection du corps soi-
gnant à son égard. Les progrès
actuellement enregistrés dans la
compréhension de la physiopatho-
génie et l'arrivée de nouvelles molé-
cules laissent entrevoir une lueur
d'espoir pour une prise en charge
médicale plus efficace et la préven-
tion des complications. Toutefois,
encore aujourd'hui, nous restons
démunis devant des obésités impor-
tantes dont on sait qu'elles sont gre-
vées d'un risque de morbi-mortalité
important, ce qui a conduit à envi-
sager des solutions plus agressives
telles que le recours à la chirurgie
bariatrique. Vantées par les médias,
les nouvelles techniques comme le
gastric banding exercent une fasci-
nation d’ordre magique sur nos
patients obèses. Nous tenterons de
situer quelle place la chirurgie
bariatrique peut avoir dans la prise
en charge de l'obésité.
*Service de médecine interne, CHU de Rouen.
Figure 1. Gastric banding.
Figure 2. Contrôle radiologique après la pose d’un
anneau gastrique.

Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume VI, n° 2, mars-avril 2002
agrafage vertical de la partie haute de l’esto-
mac. L’orifice de sortie de cette poche est
obtenue soit par un bandage, soit par un
anneau Silastic. Cette intervention, au
caractère définitif, peut actuellement être
réalisée sous cœlioscopie (figure 3).
Court-circuit gastrique
Le court circuit gastrique associe à la fois
une intervention de réduction gastrique et
un montage intestinal, assurant une malab-
sorption. La poche gastrique est obtenue le
plus souvent par un agrafage vertical au
niveau de la petite courbure. Une anse intes-
tinale en Y est anastomosée à la poche et
reliée au grêle proximal. Les secrétions
bilio-pancréatiques sont donc acheminées
selon un trajet normal (figure 4).
Autres interventions de chirur-
gie bariatrique
Elles ne sont que rarement réalisées en
France.
Indications
Les indications de la chirurgie bariatrique
sont, dans l’ensemble, bien codifiées avec
un consensus professionnel (ANAES 2000,
1:6). Cette chirurgie est réservée à des
patients ayant une obésité morbide supé-
rieure ou égale à 40, ou à des patients ayant
une obésité sévère, définie par un index de
masse corporelle supérieur à 35 et associée
à des comorbidités sévères ou pouvant
mettre en jeu le pronostic vital. L’interven-
tion chirurgicale ne doit être envisagée
qu’après une évaluation sérieuse, ayant per-
mis d’éliminer les causes secondaires de
l’obésité, telles que les causes endocri-
niennes. Les patients doivent avoir suivi une
diététique avec contrôle médical, et ce au
minimum un an avec la notion d’échec, le
plus souvent renouvelé. L’obésité doit être
stable ou en progression depuis plus de
5ans, sans doute le caractère le plus diffici-
le à préciser ou à faire admettre.
Contre-indications
Elles sont en fait peu nombreuses. On
retiendra certaines pathologies psychia-
triques comme les psychoses ou des pertur-
bations graves du comportement alimentai-
re, les dépressions sévères, les conduites
addictives avérées.
Le reflux gastro-œsophagien ou les hernies
hiatales importantes sont, pour certains, une
limitation à la mise en place d’un anneau.
Les comportements boulimiques modérés
ne portant pas que sur les sucres ne parais-
sent pas être une contre-indication à la chi-
rurgie bariatrique, contrairement à ce qui
avait été mentionné initialement. Un âge
avancé, pour certains jusqu’à 70 ans, ne
contre-indiquerait pas l’intervention (15).
En revanche, il paraît peu raisonnable d’en-
visager une intervention avant l’âge de 18
ans, sauf exception.
Bilan préopératoire
Tout le monde s’accorde sur la nécessité
d’une prise en charge pluridisciplinaire (5).
L’indication opératoire ne sera retenue
qu’après l’accord des différents intervenants :
sont donc souhaités un avis psychiatrique
ou psychologique, une enquête nutritionnel-
le, un avis endocrinologique et, bien enten-
du, un avis chirurgical qui sera à même de
préciser l’acte chirurgical le plus souhai-
table. Dans notre pratique, une hospitalisa-
tion de 24 heures est programmée et sont
pratiqués un bilan métabolique, endocri-
nien, une fibroscopie gastrique, une
recherche de syndrome d’apnée du sommeil
par un interrogatoire et l’étude de la satura-
tion d’oxygène nocturne complétée, selon
les résultats, par une évaluation plus pous-
sée, une consultation psychiatrique, une
enquête nutritionnelle, un avis chirurgical…
Au terme de ce bilan, l’indication opératoire
est retenue ou non, avec une évaluation au
mieux des comorbidités et leur traitement si
nécessaire comme, par exemple, l’appa-
reillage d’un syndrome d’apnées du som-
meil avant intervention.
Résultats
Sur la perte de poids
Dans l’ensemble, les résultats sur la perte de
poids sont assez spectaculaires, même s’ils
ne sont pas toujours à la hauteur des espé-
rances de nos patients. Il faut cependant
préciser d’emblée qu’ils peuvent être très
variables d’un sujet à l’autre, sans que l’ex-
plication en soit parfaitement claire (2).
70
Dossier : obésité
Figure 3. Gastroplastie verticale calibrée.
Figure 4. Court-circuit gastrique ou by-pass.

Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume VI, n° 2, mars-avril 2002
L’étude suédoise Swedish Obese Subjects
(SOS) est certainement une étude des plus
démonstratives pour étayer ce fait. Plusieurs
études, à partir de la large cohorte incluse
depuis 1987, ont fait l’objet de publications
(9-10, 14, 19-21). Toutes chirurgies confon-
dues, les résultats de la chirurgie sont supé-
rieurs à ceux d’un régime et se maintien-
nent, même si après un an ou deux, il est
assez fréquent d’assister à une reprise de
poids.
Évolution du poids après
chirurgie
La perte de poids est, en moyenne, supé-
rieure à 30 kg en douze mois (30,7 ± 14 à
25 kg en 4 ans) (14). Il est important de
signaler que 20 % des patients ne perdent
pas de poids, le plus souvent par le non res-
pect des règles hygiéno-diététiques, parfois
à cause de mauvaises indications ou à des
complications de la chirurgie ayant rendu le
procédé inefficace. Après deux ans, il est
fréquent de constater une reprise de poids,
qui reste le plus souvent modeste et, à huit
ans, les résultats sont dans l’ensemble satis-
faisants. Encore une fois, soulignons que le
succès de la réduction pondérale est le fait
d’une réduction des ingestats et il n’est pas
rare que la ration calorique nécessite d’être
inférieure à 800 calories (tableau I).
En termes de réduction pondérale, le court-
circuit gastrique donne les meilleurs résul-
tats (3). La gastroplastie calibrée donne de
meilleurs résultats à court terme que l’an-
neau gastrique mais, après 2 ans les diffé-
rences entre les deux techniques paraissent
s’estomper (figure 5).
Réduction des comorbidités
La perte de poids permet une diminution
des comorbidités (19, 22). L’intolérance aux
hydrates de carbone mais surtout le diabète
voient leurs fréquences diminuées (7, 17).
Quel que soit l’âge, les patients sous insuli-
ne ont une diminution importante de leur
besoin en insuline. Les antidiabétiques
oraux sont également réduits, voire suppri-
més. Par ailleurs, la mortalité des diabé-
tiques de type 2 ayant subi un bypass gas-
trique est trois fois moindre qu’un groupe
de patients non opérés (12). Le syndrome
d’apnéess du sommeil est également amé-
lioré, ainsi que l’hypoventilation associée à
l’obésité. Les anomalies lipidiques se nor-
malisent le plus souvent (20). En revanche,
pour l’hypertension, les résultats sont d’in-
terprétation plus délicate. Les premières
années, l’amélioration est nette mais, après
quelques années, les chiffres tensionnels
rejoignent ceux des patients non opérés
(21). Citons encore l’amélioration de la
fonction cardiaque, la stabilisation des
lésions rhumatismales dégénératives et,
résultat important, l’amélioration de la sen-
sation de bien-être (14). Cet aspect, souvent
difficile à appréhender, est volontiers évo-
qué par nos patients et ce en dépit de
contraintes alimentaires ou d’effets secon-
daires digestifs tels que douleurs ou vomis-
sements (figures 6 et 7).
Évolution des complications
après chirurgie bariatrique
(tableau II)
La chirurgie bariatrique n’empêche pas le
déroulement d’une grossesse et améliore
même la fertilité des patientes. Bien enten-
du, le suivi de ces grossesses nécessite une
surveillance attentive, car une malnutrition
71
Dossier : obésité
Tableau I. Évolution du poids après chirurgie
(d’après Karlson, 1998).
Chirurgie Témoins
n = 487 n = 487
IMC départ
– hommes 40,8 (40,1-41,5) 38,7 (38-39,5)
– femmes 42,3 (41,9-42,7) 40,7 (40,1-41,2)
IMC à 2 ans
– hommes 31,5 (30,7-32,3) 38,5 (37,6-39,3)
– femmes 32,5 (32,0-33) 40,3 (39,7-40,9)
Figure 5. Évolution de la perte pondérale selon le
type d’intervention chirurgicale. Extrait de
Sjöström, Hypertension 2000 ; 36 : 20-2.
130
120
110
100
90
80
70
Poids (kg)
Année
R Intervention
-1 0 1 2 3 4 5 6 7 8
Témoins
Gastric banding
calibrée
Gastroplastie verticale
Court circuit gastrique
Figure 6. Évolution des chiffres tensionnels en
fonction du temps. Extrait de Sjöström,
Hypertension 2000 ; 36 : 20-5.
150
145
140
135
70
Pression artérielle systolique
-1 0 1 2 3 4 5 6 7 8
Témoins
Patients
90
88
86
84
82
Pression artérielle diastolique
-1 0 1 2 3 4 5 6 7 8
Témoins
Patients
Année
opérés
opérés

Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume VI, n° 2, mars-avril 2002
pourrait avoir un effet délétère sur le dérou-
lement de la grossesse.
Complications de la chirurgie
bariatrique
Complications
du gastric banding (2, 11, 13, 16)
◗ Mortalité
La mortalité postopératoire est très faible et
estimée à 0,07 %.
◗ Complications
Le pourcentage de complications varie
beaucoup d’une étude à l’autre et se situe
autour de 10 %.
– Complications peropératoires
Des plaies du foie ont été observées, le plus
souvent liées à des difficultés d’exposition
du champ opératoire par de gros foies
gauches. Des perforations gastriques, des
plaies de rate, des conversions en laparoto-
mie constituent des complications qui res-
tent peu fréquentes.
– Complications postopératoires précoces
Elles sont, le plus souvent, liées à un pro-
blème soulevé par le boîtier sous-cutané
(malposition, infection). Les migrations de
l’anneau sont rares. Des réinterventions
pour hémorragie ou perforation gastrique
restent exceptionnelles.
– Complications tardives
La dilatation de la poche gastrique représen-
te la complication la plus fréquente. Toute-
fois, cette complication est actuellement
nettement moindre avec la réduction de
cette poche à une taille de 15 ml. On peut
lui rapprocher le slipping ou glissement de
l’anneau qui se traduit par des douleurs
abdominales, des vomissements ou des
manifestations de reflux qui peuvent se ren-
contrer, même tardivement. Ces complica-
tions, fonction également de l’expérience de
l’opérateur, varient de 1,3 % à 13,1 % et
nécessitent une réintervention.
Des érosions gastriques et des reflux gastro-
œsophagiens s’observent également. En
revanche, les déficits nutritionnels restent
tout à fait exceptionnels.
Complications de la gastroplastie
verticale calibrée
Lorsqu’elle est réalisée par laparotomie, les
complications postopératoires précoces sont
plus fréquentes en rapport avec des compli-
cations pariétales. Les complications tar-
dives sont volontiers le fait d’un lâchage des
agrafes ou d’une ulcération au niveau de
l’orifice de la poche.
Complications du court-circuit
gastrique
Techniquement plus difficile, le court-cir-
cuit gastrique comporte cependant moins de
complications postopératoires que la gastro-
plastie verticale calibrée (27 % versus
14 %) (3). Plus spécifiques sont cependant
les complications nutritionnelles avec la
survenue fréquente d’un dumping syndrome
pouvant aller jusqu’à 70 % des cas. Un suivi
72
Dossier : obésité
Figure 7. Évolution du diabète et de l’hypertension artérielle à 2 ans et 8 ans.
35
30
25
20
15
10
5
0
Pourcentage
2 ans 8 ans 2 ans 8 ans
p : 0,0012 0,0001 0,032 0,91
Témoins Patients opérés
DIABETE HYPERTENSION
4,7
0,0
18,5
3,6
9,9
3,2
25,8 26,4
Complications Incidence Évolution
préopératoire favorable
(%) > 2 ans
postopératoire
(%)
Diabète/
Intolérance HC 34 85
HTA 26 66
HyperTG/HDL bas 40 85
Apnéess
du sommeil
H2240
F140
Syndrome
d’hypoventilation 12 76
Perte d’emploi 62 35
Tableau II. Adapté de Greenway. Endocrinol
Metab Clin North Am 1996 ; 25 : 1005.

Act. Méd. Int. - Métabolismes - Hormones - Nutrition, Volume VI, n° 2, mars-avril 2002
nutritionnel est également nécessaire, car il
existe des carences en vitamine B12, en
folates et en fer.
Conclusion
La chirurgie bariatrique, avec des indica-
tions bien “pesées”, constitue une prise en
charge adaptée des obésités morbides ou
des obésités sévères associées à des comor-
bidités. Les bénéfices de la perte de poids,
même s’ils s’amoindrissent, se maintiennent
dans le temps avec des reculs de plus de
10 ans. C’est par le biais d’une réduction de
l’apport calorique, et peut-être en partie par
la restitution de signaux de satiété, qu’elle
fonctionne. Il devient donc vraisemblable
que les progrès de la pharmacologie permet-
tent d’obtenir, dans un avenir proche, des
résultats analogues avec des complications
moindres. Il ne faut pas, en effet, oublier
que cette chirurgie n’est pas dénuée de
risques et qu’elle est parfois inefficace. Les
indications doivent donc être fixées par une
équipe pluridisciplinaire. Les résultats
seront d’autant plus satisfaisants qu’un suivi
nutritionnel sera assuré.
Références
1. Balsiger B, Luque-de Leon E, Sarr M.
Surgical treatment of obesity : who is an appro-
priate candidate ? Mayo Clin Proc 1997 ; 72 :
551-8.
2. Belachew M, Legrand MJ, Vincent V et al.
Laparoscopic adjustable gastric banding. World
J Surg 1998 ; 22 : 955-63.
3. Brolin R, Robertson l, Kenler H, Cody R.
Weight loss and dietary intake after vertical
banded gastroplasty and Roux-en-Y gastric
bypass. Ann Surg 1994 ; 220 ; 782S-90S.
4. Calle E, Thun M, Petrelli J et al. Bodymass
index and mortality in a prospective cohort of
US adults. N Engl J Med 1999 ; 345 : 1097-105.
5. Chirurgie de l’obésité morbide de l’adulte.
ANAES, mai 2000.
6. Cynthia K, Buffington P. Surgical manage-
ment of obesity NAASO 2000 Annual Meeting.
Diabetes and Endocrinology Conference
Summaries 2001 Medscape, Inc.
7. Dixon J, O’Brien P. Health outcomes of seve-
rely obese type 2 diabetic subjects 1 year after
laparoscopic adjustable gastric banding.
Diabetes care 2002 ; 25 : 358-63.
8. Drenick E, Bale G, Seltzer F, Johnson D.
Excessive mortality and causes of death in mor-
bidly obese patients. JAMA 1980 ; 243 : 443-5.
9. Karason K, Lindroos A, Stenlof K,
Sjöström L. Relief of cardiorespiratory symp-
toms and increased physical activity after surgi-
cally induced weight loss : results from the
Swedish Obese Subjects study. Arch Inter Med
2000 ; 160 : 1792-802.
10. Karason K,Wallentin I, Larson B, Sjöström L.
Effects of obesity and weight loss on left ventri-
cular mass and relative wall thickness : survey
and intervention study. Br Med J 1997 ; 315 :
912-6.
11. Kasalicky M, Fried M, Peskova M. Some
complications after laparoscopic non adjus-
table gastric banding. Obes Surg 1999 ; 9 :
443-5.
12. Macdonald K, Long S, Swanson M et al.
The gastric bypass operation reduces the pro-
gression and mortality of non-insulin dependent
diabetes mellitus. J Gastrointest Surg 1997 ; 1 :
213-20.
13. Miller K, Hell E. Laparoscopic adjustable
gastric banding : a prospective 4-year follow up
study. Obes Surg 1999 ; 9 : 183-7.
14. Narbrö K, Agren G, Jonsson E. Sick leave
and disability pension before and after treat-
ment for obesity : a report from the Swedish
Obese Subjects (SOS) study. Int J Obes Relat
Metab Disord 1999 ; 23 : 619-24.
15. Nehoda H, Hourmont K, Sauper T et al.
Laparoscopic gastric banding in older patients.
Arch Surg 2001 ; 136 : 1171-6.
16. O’Brien P, Brown W, Smith A et al.
Propective Study of a laparoscopically placed,
adjustable gastric band in the treatment of mor-
bid obesity. Br J Surg 1999 ; 86 : 113-8.
17. Pories W, Swanson M, McDonald K et al.
Who would have thougt of it ? An operation
proves to be the most effective therapy for adult-
onset diabetes mellitus. Ann Surg 1995 ; 222 :
339-50.
18. Scottish Intercollegiate Guidelines
Network. Obesity in Scotland integrating pre-
vention with weight management. Edimburgh :
SIGN, 1996.
19. Sjöström L. Surgical intervention as a strat-
egy for treatment of obesity. Endocrine 2000 ;
13 : 213-30.
20. Sjöström C, Lissner L,Wedel H, Sjöström L.
Reduction in incidence of diabetes, hyperten-
sion and lipid disturbances after intentional
weight loss induced by bariatric surgery : the
SOS intervention study. Obes Res 1999 ; 7 :
477-84.
21. Sjöström C, Peltonen M, Wedel H, Sjöström
L. Differentiated long-term effects of intentional
weight loss on diabetes and hypertension.
Hypertension 2000 ; 36 : 20-5.
22. Sugerman H. The epidemic of severe obesity :
the value of surgical treatment. Mayo Clin Proc
2000 ; 75 : 669-72.
73
Dossier : obésité
Les articles publiés dans “Métabolismes-Hormones-Nutrition” le sont sous la seule responsabilité de leurs auteurs.
Tous droits de reproduction, d’adaptation et de traduction par tous procédés réservés pour tous pays.
©octobre 1997 - Medica-Press International - groupe ALJAC
Imprimé en France - Differdange S.A. - 95100 Sannois - Dépôt légal à parution
1
/
5
100%