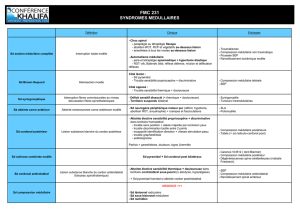
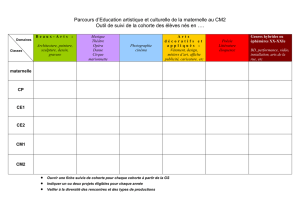
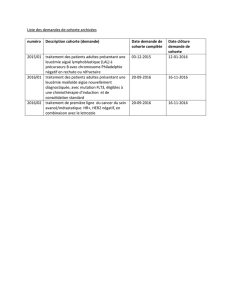
Lipome du cône médullaire: Étude et prise en charge chez l'enfant

UNIVERSITÉ PARIS DESCARTES
Faculté de Médecine PARIS DESCARTES
Année 2016
No
THÈSE POUR LE DIPLÔME D’ÉTAT DE DOCTEUR EN MÉDECINE
Lipome du cône médullaire : une étude de 546 enfants du suivi
neurochirurgical à la prise en charge en médecine physique et
de réadaptation.
Présentée et soutenue publiquement
le 3 octobre 2016
par
LALLEMANT-DUDEK, Pauline
née le 5 mai 1987 à Chartres
Dirigée par M Le Professeur ZERAH Michel,
JURY
M Le Professeur POIRAUDEAU Serge, Président,
M Le Professeur CHARTIER-KASTLER Emmanuel,
Mme Le Docteur CRETOLLE Célia,
Mme Le Docteur FORIN Véronique,
Mme Le Professeur ROBAIN Gilberte


L’Université n’entend donner aucune approbation ni improbation aux
opinions émises dans les thèses : ces opinions doivent être considérées
comme propres à leurs auteurs.
iii


Remerciements
Je tiens à remercier le Pr Michel Zerah pour sa patience me permettant d’avoir une réponse
à chacune de mes questions et sa volonté de partager ses connaissances. Je vous remercie
de m’avoir confié ce projet, en espérant qu’il mène à d’autres travaux communs.
Je remercie le Pr Serge Poiraudeau d’avoir accepté de présider ce jury de thèse. Je remercie
également le Dr Célia Crétolle, le Pr Gilberte Robain et le Pr Emmanuel Chartier-Kastler
pour leur participation à ce jury et l’intérêt qu’ils ont porté à ce travail.
Je n’aurai pu réaliser ce travail sans la participation du Dr Véronique Forin qui me suit et
me guide depuis plusieurs années maintenant. J’ai découvert la MPR pédiatrique dans son
service et c’est avec enthousiasme et intérêt que je vais pouvoir continuer à apprendre à
ses côtés.
Une attention particulière à tous mes co-internes, à tous les chefs, et les équipes paramédi-
cales que j’ai eu la chance de croiser au cours de mon internat et qui m’ont tant appris. Je
remercie Pierre pour sa relecture attentive et ses précieux conseils, depuis les balades à
vélo jusqu’à cette soutenance. Merci à toutes les personnes ayant contribuées de près ou de
loin à ce travail.
Je remercie mes parents, observateurs attentifs n’intervenant que si nécessaire au cours
de ces longues études, piliers sur lesquels je me suis reposée, exemples que je m’efforce de
poursuivre. Vous êtes aujourd’hui des grand-parents formidables. Une attention particulière
à Papa qui a arrêté de rêver de sa première année de médecine quand j’ai réussi la mienne.
A Sophie, ma grande soeur, qui a toujours cru en moi. Un énorme merci à notre grande
famille qui a su me soutenir inconditionnellement au fil de ces années. La Touraine ne
m’aura pas simplement permis de faire mon externat.
Merci à Laure et les amis toujours présents malgré une disponibilité non constante de ma
part. Merci aux "copains" de supporter les longues discussions médicales. Et bon courage
aux "copines" pour qui, soutenir leur thèse reste à venir, la série continue.
A Jérémy, qui m’aide inlassablement et sans compter. Ton soutien est sans faille. Ayant
gagné mon pari il y a trois ans, j’espère pouvoir t’apporter le même résultat.
Pour Aubin, "taaa, daaa, paapa, hinnnn". Et pour le jour où lire ces quelques lignes te sera
possible, sache que nous aurons essayé quotidiennement de faire en sorte que nous avoir
comme parents ne te soit pas trop pénible.
v
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
 36
36
 37
37
 38
38
 39
39
 40
40
 41
41
 42
42
 43
43
 44
44
 45
45
 46
46
 47
47
 48
48
 49
49
 50
50
 51
51
 52
52
 53
53
 54
54
 55
55
 56
56
 57
57
 58
58
 59
59
 60
60
 61
61
 62
62
 63
63
 64
64
1
/
64
100%