CAS CLINIQUE Mots-clés : Keywords:

CAS CLINIQUE
14 | La Lettre d’ORL et de chirurgie cervico-faciale • n° 331 - octobre-novembre-décembre 2012
Mucormycose rhino-orbito-
cérébrale : un diagnostic à évoquer
devant une cellulite de la face
chez le patient diabétique
Mucormycosis rhino-orbito-cerebral: diagnosis suggested in cases
of cellulitis of the face in diabetic patient
H. Sbai*, A. El Bouazzaoui*, B. Boukatta*, N. Kanjaa*
Mots-clés :
Mucormycose rhino-orbito-cérébrale – Phycomycète – Amphotéricine B – Cellulite.
Keywords:
Rhino-orbito-cerebral mucormycosis
–
Phycomycetes
–
Amphotericin B
–
Cellulitis.
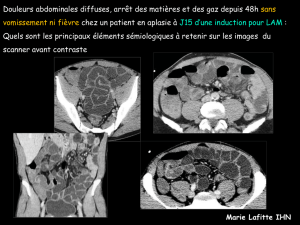
Observation
Une patiente âgée de 18 ans, suivie pour un diabète de type 1,
est admise au service de réanimation pour un tableau de cellulite
faciale avec une décompensation acido-cétosique. À l’admission,
la patiente est confuse, tachycarde à 115 bpm, polypnéïque à
25 cycles/mn et fébrile à 38,5 °C. L’examen ophtalmologique
objective une exophtalmie inflammatoire, une cellulite orbitaire
gauche, une ophtalmoplégie et une ischémie rétinienne diffuse
avec une cécité de l’œil gauche. L’examen oto-rhino-laryngologique
montre un placard érythémateux œdématié de la joue gauche, une
nécrose des os propres du nez et une lyse de la paroi interne du
sinus maxillaire et du palais (figure 1). Les 2 diagnostics évoqués
devant ce tableau de cellulite de la face avec état septique grave
sont la staphylococcie maligne de la face et la mucormycose.
L’examen des fosses nasales révèle des lésions noirâtres au niveau
de la muqueuse nasale et de la muqueuse du palais, justifiant la
prescription urgente d’amphotéricine B, de ceftriaxone et de métro-
nidazole par voie parentérale après la réalisation d’un prélèvement
bactériologique et mycologique. Le reste du traitement consiste en
une insulinothérapie en perfusion continue, une oxygénothérapie
et un remplissage vasculaire.
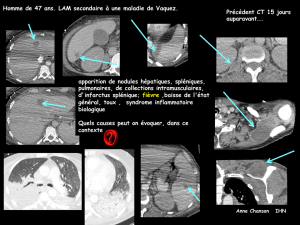
L’imagerie par résonance magnétique (IRM) met en évidence une
ethmoïdite et une sinusite maxillaires gauches, une thrombose
du sinus caverneux gauche, une tuméfaction en hyposignal des
téguments fronto-palpébraux gauches non rehaussée par le produit
de contraste, des anomalies de signal aux niveaux temporal,
occipital gauche et bifrontal, compatibles avec une ischémie
d’origine veineuse.
Un débridement avec ablation des tissus nécrosés est effectué.
Trois jours plus tard, et après extension de la nécrose, la patiente
doit subir une énucléation, une exentération du contenu orbitaire,
une résection et un nettoyage du tissu nécrosé du palais, des os
propres du nez et de la paroi interne du sinus maxillaire gauche.
L’examen bactériologique de pus prélevé en peropératoire retrouve
un Escherichia coli sensible à l’antibiothérapie prescrite et l’examen
histologique de la pièce opératoire objective un infiltrat inflam-
matoire polymorphe renfermant des filaments mycéliens courts
et épais, portant quelques spores colorées par l’acide périodique
de Schiff, ayant un tropisme vasculaire et réalisant focalement
des thromboses vasculaires (figure 2). Le diagnostic retenu est
une mucormycose rhino-orbito-cérébrale.
La patiente décède à J7 dans un tableau de choc septique et de
défaillance multiviscérale.
Discussion
La mucormycose est une affection fongique aiguë, opportuniste
et rapidement évolutive. Elle a été décrite pour la première fois
en 1943 par J.E. Gregory. Elle est due à des mycoses de l’ordre
des mucorales de la classe des phycomycètes. Les principaux
genres responsables de l’infection humaine sont Rhizopus, Mucor et
Absidia (1). La mucormycose atteint surtout les patients immuno-
déprimés, en particulier des diabétiques mal équilibrés dans 60 à
80 % des cas (2). L’acidose est un facteur favorisant l’infection.
Elle diminue la liaison du fer à la transferrine et augmente ainsi
le pool du fer libre nécessaire à la pullulation fongique.
* Service d’anesthésie-réanimation A4, CHU Hassan II, Fès, Maroc.

CAS CLINIQUE
Figure 1. Aspect clinique à l’arrivée.
Figure 2. Filaments mycéliens (flèches).
La Lettre d’ORL et de chirurgie cervico-faciale • n° 331 - octobre-novembre-décembre 2012 | 15
Plusieurs formes ont été décrites. La plus fréquente est l’atteinte
rhino-orbito-cérébrale. Le tableau clinique n’est pas spécifique.
Il comprend habituellement de la fièvre, des céphalées associées
à une diminution de l’acuité visuelle, voire une cécité. Des pares-
thésies et des douleurs sinusiennes avec une rhinorrhée parfois
noirâtre sont aussi rapportées. L’examen clinique retrouve un
aspect noirâtre du palais et de la muqueuse nasale, un proptosis,
une ophtalmoplégie et des ulcérations nasales et faciales. La conta-
mination cérébrale a été décrite, elle se traduit par des signes de
focalisation ou un syndrome méningé (2, 3).
Le diagnostic d’une mucormycose rhino-orbito-cérébrale est
difficile. Il s’appuie sur un faisceau de critères cliniques, bactério-
logiques et radiologiques dont l’association conforte la suspicion
diagnostique.
Tout tableau de cellulite de la face doit systématiquement faire
évoquer 2 diagnostics : la staphylococcie maligne de la face et la
mucormycose. L’atteinte des parties orbitaires et sinusiennes et
la présence de lésions noirâtres au niveau des muqueuses est en
faveur de la mucormycose, alors que l’extension des lésions vers
l’aile du nez est en faveur de la staphylococcie. Dans l’attente
des résultats bactériologiques et mycéliens, une thérapeutique
probabiliste (antistaphylococcique ou amphotéricine B), orientée
vers l’un des 2 diagnostics potentiels, est établie en urgence.
La confirmation de la mucormycose repose sur l’examen histolo-
gique qui montre une réponse inflammatoire importante – le plus
souvent à neutrophiles –, des invasions vasculaires des filaments
mycéliens ramifiés avec thromboses, nécroses et hémorragies
des tissus avoisinants (1, 3). Il est évident que si les prélèvements
sont envoyés seulement en bactériologie, les filaments mycéliens
ne seront pas vus, d’où un retard diagnostique préjudiciable au
patient.
L’imagerie n’est pas spécifique, elle permet de faire le bilan
d’extension, de chercher les signes d’agressivité et les complica-
tions intracrâniennes. Le scanner cérébral montre une atteinte
sinusienne isolée ou, plus fréquemment, une atteinte pansinu-
sienne, une infiltration de la graisse intraorbitaire, des septa
sinusiens, des parois de l’orbite et de la base du crâne aux muscles
oculomoteurs épaissis et une exophtalmie. L’angio-IRM peut objec-
tiver une thrombose du sinus caverneux, de la carotide interne
ou de ses branches (4).
Le traitement est médico-chirurgical. L’amphotéricine B i.v., malgré
quelques résistances décrites, reste la molécule de référence.
Le débridement chirurgical et les exérèses larges des tissus
nécrosés, parfois répétées, sont primordiaux dans le traitement,
car ils diminuent la charge fongique et favorisent la pénétration
et l’action des antifongiques. La maîtrise des facteurs favorisants
est fondamentale, notamment l’équilibre du diabète décompensé.
Le pronostic reste réservé, avec une mortalité globale pouvant
atteindre 60 % (2, 5). Dans notre cas, le retard de consultation
de la patiente et la gravité initiale du tableau clinique expliquent
l’évolution défavorable. ■
1. Prabhu RM, Patel R. Mucormycosis and entomophtoramy-
cosis: a review of the clinical manifestations, diagnosis and
treatment. Clin Microbiol Infect 2004;10(suppl. 1):31-47.
2. Bhadada S, Bhansali A, Reddy KS, Bhat RV, Khandelwal N,
Gupta AK. Rhino-orbital-cerebral mucormycosis in type 1
diabetes mellitus. Indian J Pediatr 2005;72:671-4.
3. Peter L, Krolak-Salmon P, Pignat JC, Dardel P, Vighetto A.
Une mucormycose rhinocérébrale. Rev Neurol (Paris)
2005;161:214-7.
4. Mnif N, Hmaied E, Oueslati S et al. L’imagerie dans la
mucormycose rhinocérébrale. J Radiol 2005;86:1017-20.
5. Spellberg B, Walsh TJ, Kontoyiannis DP, Edwards J Jr,
Ibrahim AS. Recent advances in the management of
mucormycosis: from bench to bedside. Clin Infect Dis
2009;48:1743-51.
Références bibliographiques
1
/
2
100%