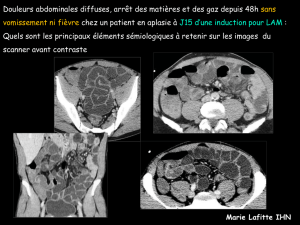
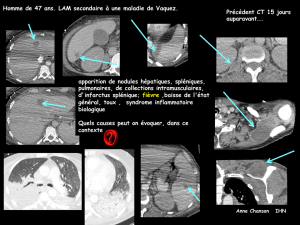
Mucormycose cutanée primitive et diabète : à propos d`une

Bull Soc Pathol Exot, 2005, 98, 5, 347-349 347
Introduction
Les mucormycoses sont des infections fongiques oppor-
tunistes, le plus souvent aiguës, secondaires à la pro-
lifération, dans différents tissus viables, de champignons
ubiquitaires appartenant à la classe des Zygomycètes et à
l’ordre des Mucorales (1, 2). C’est une pathologie rare, d’in-
cidence croissante (4), cosmopolite, avec une forte létalité et
survenant le plus souvent sur un terrain débilité (1). La forme
cutanée, troisième localisation après la forme rhino-orbito-
cérébrale et la forme pulmonaire, compte pour 10 % des cas
dans la littérature (1, 2).
Nous rapportons le cas d’une mucormycose cutanée chez
un patient diabétique et insuffisant rénal pris en charge par
le service de réanimation de l’hôpital militaire principal de
Tunis au cours de l’année 2001-2002.
Observation
Le patient, âgé de 43 ans, est admis dans le service de dermatologie
le 2 octobre 2002, suite à l’apparition d’un érysipèle de la jambe
droite qui s’est aggravé malgré l’antibiothérapie. On note dans ses
antécédents un diabète insulino-dépendant évoluant depuis 1976, une
insuffisance rénale chronique au stade terminal depuis 1991 avec prise
en charge en hémodialyse, ainsi qu’une hépatite C. L’évolution se
fait vers l’extension du placard érythémateux de la face dorsale du
pied jusqu’à 5 cm au-dessous du genou avec inflammation, phlyctène
et nécrose ischémique de la pulpe du pied. Une gangrène humide
s’installe rapidement nécessitant l’amputation de la jambe, réalisée
le 9 octobre 2002, et une antibiothérapie à base de ceftriaxone : 2 g/j,
ofloxacine : 200 mg/j, métronidazole : 1,5 g/j et amikacine : 500 mg/j.
À J1 de l’amputation, le patient a présenté une chute tensionnelle
(80-90/40-50 mmHg) justifiant son transfert dans le service de réa-
nimation. À son admission, son état hémodynamique est altéré avec
une bradycardie à 38 b/min et une hypotension à 60 mmHg de pres-
sion artérielle systolique. Le bilan biologique montre un syndrome
inflammatoire avec une hyperleucocytose à 28,3 Giga/l et une valeur
de la C Reactive Protein (CRP) à 134 mg/l. Le malade est mis sous
antibiothérapie à large spectre associant imipénème, vancomycine
et métronidazole, insulinothérapie à la pousse seringue électrique à
une dose permettant de maintenir une glycémie entre 5,5 mmol/l et
8 mmol/l. À J9, le patient est fébrile (38 °C), confus, délirant ; il pré-
sente une dyspnée avec signes de lutte respiratoire et perte de cons-
cience. Parallèlement, le moignon est surinfecté présentant une fascéite
nécrosante, nécessitant une reprise chirurgicale avec amputation à
Mucormycose cutanée primitive et diabète :
à propos d’une observation.
Summary: Cutaneous mucormycosis and diabetes: about one observation.
Mucormycosis is a rare opportunistic infection but a fulminant disease. Varying clinical forms have
been described, including cutaneous localisations which are mainly observed in diabetic and burned
patients. The cutaneous lesions induced by the mucormycosis affection are often atypical and gangre-
nous. We report a case of cutaneous mucormycosis in a Tunisian patient with diabetic ketoacidosis. He
developed cutaneous necrotic lesions at the low limb. The diagnosis of mucormycosis was not initially
evoked but tardily confirmed by identifying mucorale hyphae in tissue sections and Rhizopus oryzae
in the sample culture. The treatment consisted of an extensive surgical debridement associated with
intravenous perfusion of amphotericin B. The patient had a fatal outcome.
Résumé :
Les mucormycoses sont des affections opportunistes rares mais graves. Différentes formes cliniques
ont été individualisées dont la forme cutanée décrite, surtout chez les diabétiques et les brûlés,
sous forme de lésions primaires gangréneuses non spécifiques. Nous rapportons une observation de
mucormycose cutanée survenant chez un sujet diabétique insulino-dépendant et insuffisant rénal.
L’examen clinique a été évocateur avec lésions squameuses nécrosées et prolifération mycélienne de
moisissures au niveau du membre inférieur. Le diagnostic a été évoqué tardivement et confirmé par
la présence de filaments mycéliens à l’examen direct et de Rhizopus oryzae dans la culture des prélè-
vements effectués au niveau des lésions. Notre patient a bénéficié d’un traitement par amphotéricine
B ainsi qu’un débridement chirurgical, mais l’issue a été fatale.
B. Jemli (1), H. Garsallah (2), I. Lebben (2), M. Ferjeni (2) & S. Gargouri (1)
(1) Service de parasitologie, hôpital militaire de Tunis, 1008 Montfleury, Tunisie, E-mail : [email protected]
(2) Service de réanimation médicale, hôpital militaire de Tunis, 1008 Montfleury, Tunisie.
Manuscrit n° 2673. “Mycologie” Reçu le 17 mars 2004. Accepté le 25 janvier 2005.
diabetes
cutaneous mucormycosis
Rhizopus oryzae
hospital
Tunis
Tunisia
Maghreb
Northern Africa
diabète
mucormycose cutanée
Rhizopus oryzae
hôpital
Tunis
Tunisie
Maghreb
Afrique du Nord
MYCOLOGIE

Clinique 348
B. Jemli, H. Garsallah, I. Lebben et al.
mi-cuisse. À J12, surviennent au niveau de la face postéro-externe
de la cuisse et à 5 cm du moignon des lésions squameuses nécrosées
avec prolifération mycélienne de moisissures (aspect visible à l’œil nu
et décrit par le cadre médical), des prélèvements de peau sont alors
réalisés et envoyés au laboratoire. L’examen direct a montré de larges
filaments non septés avec des ramifications à angles droits. À J14, la
culture permet d’isoler Rhizopus oryzae au niveau des prélèvements
des lésions de la cuisse. L’examen histologique, utilisant la coloration
de Grocott, objective la présence de nombreux filaments mycéliens
non cloisonnés, de diamètre irrégulier au sein d’une nécrose. Un trai-
tement antifongique par l’amphotéricine B est alors mis en route à la
dose de 0,7 mg/kg 1 jour/2, puis 1 mg/kg à partir du 3e jour. À J15 et
devant l’aggravation du syndrome infectieux et l’extension des lésions,
une désarticulation de la hanche droite est réalisée. À J18, on décrit
chez le patient une instabilité hémodynamique au début des séances
d’hémodialyse avec persistance de l’état infectieux. Parallèlement,
apparaît une récidive des lésions de nécrose sur le moignon d’ampu-
tation malgré un changement quotidien du pansement et l’application
locale d’amphotéricine B. Le patient décède à J37 dans un tableau de
choc septique et de défaillance multiviscérale.
Discussion
Les mucormycoses sont des infections fongiques rares, évo-
luant le plus souvent sur un mode aigu et principalement
sur un terrain fragilisé (1). Plus de 600 cas ont été rapportés
dans la littérature (2), dont une dizaine seulement en Tunisie
(2). Les champignons en cause sont saprophytes, largement
répandus dans la nature et caractérisés par leur grande affi-
nité pour les parois vasculaires (4). Les mucormycoses sont
habituellement décrites comme une complication rare mais
grave du diabète décompensé. Plusieurs facteurs prédisposants
ont été individualisés dont spécialement le diabète en décom-
pensation acido-cétosique (1). L’acidocétose semble jouer
un rôle déterminant, plus que l’hyperglycémie, en facilitant
la germination des spores. Elle favoriserait la croissance du
champignon en induisant une activité enzymatique (la cétone-
réductase) essentielle à son métabolisme et en augmentant
la disponibilité du fer sérique qui semble être un facteur de
croissance des Rhizopus. Cependant, l’acidose diminue les
capacités phagocytaires des polynucléaires, de même l’hépa-
tite C contribue à l’état d’immunodépression (4). Les patholo-
gies rénales sont également fortement impliquées ; dans notre
observation, l’insuffisance rénale chronique au stade terminal
semble jouer un rôle synergique avec le diabète dans la pro-
lifération du champignon. Chez ce malade, le mal perforant
plantaire représente une porte d’entrée des spores. Les lésions
cutanées retrouvées sont celles d’un placard érythémateux
de la face dorsale du pied qui a évolué par la suite en une
nécrose ischémique, puis vers une gangrène humide et même
une prolifération mycélienne sur le moignon d’amputation (1).
Généralement, le diagnostic des mucormycoses est anatomo-
pathologique et mycologique (2). Nous avons isolé Rhizopus
oryzae après culture sur milieu de Sabouraud ; c’est l’espèce la
plus fréquente, incriminée dans plus de 90 % des cas (2).
Non traitée, une mucormycose est toujours fatale. Un traite-
ment précoce est requis pour espérer une guérison qui n’est
actuellement obtenue que dans environ la moitié des cas (1).
Bien que l’examen direct soit positif, notre patient a été mis
sous amphotéricine B après le résultat de la culture, soit 2 jours
plus tard. L’approche thérapeutique doit être multidiscipli-
naire. Il faut associer le traitement des facteurs de risque au
traitement antifongique par amphotéricine B ou une de ses for-
mulations lipidiques et enfin une exérèse chirurgicale large des
tissus nécrosés (1). L’amphotéricine B reste le traitement médi-
cal le plus efficace. La forme liposomale, moins toxique pour
le rein, permettra un traitement prolongé souvent nécessaire
au cours de cette infection (2). Le posaconasole pourraît être
une alternative aux dérivés lipidiques de l’amphotéricine B, le
taux de survie observé dans une étude multicentrique étant de
66 % (3). La chirurgie, élément essentiel du traitement, doit
être la plus précoce possible et d’emblée assez large, même si
Photo 1.
Vue postéro-externe de la cuisse droite après l’amputation.
Postero-external view of the right thigh after amputation.
Photo 2.
Vue antérieure de la cuisse droite après l’amputation.
Anterior view of the right thigh after amputation.

Mucormycose cutanée primitive et diabète.
Bull Soc Pathol Exot, 2005, 98, 5, 347-349 349
elle mène à des gestes aussi délabrants qu’une amputation de
la jambe comme chez notre patient (1, 2).
Les mucormycoses cutanées primitives, faciles à diagnosti-
quer et à traiter par exérèse chirurgicale complète, ont un
meilleur pronostic (1). Cependant, l’étendue de la lésion, l’état
d’immunodépression sévère du patient et le retard d’instal-
lation du traitement antifongique ont fait que l’évolution a
été rapidement fatale.
Conclusion
Les mucormycoses sont des infections fongiques très agres-
sives, constituant une urgence médicale au vu de leur évo-
lution fulminante. Le principal facteur favorisant incriminé
reste le diabète, surtout en décompensation acido-cétosique.
Le pronostic dépend en grande partie de la précocité du dia-
gnostic et du traitement. L’approche thérapeutique actuelle
des mucormycoses requiert une réelle collaboration multidis-
ciplinaire. Les grandes bases du traitement sont l’améliora-
tion du terrain avec le contrôle de la pathologie sous-jacente,
l’exérèse chirurgicale des tissus infectés et nécrotiques et le
traitement antifongique. L’amphotéricine B reste le traitement
de choix des mucormycoses notamment dans ses formulations
lipidiques qui ont une toxicité moindre et une efficacité au
moins semblable à celle de la molécule mère.
Références bibliographiques.
1. BATTIKH R, LABBEN I, BEN ABDELHAFIDH N, BAHRI M, JBALI
A et al.– Mucormycose rhinofaciale : à propos de 3 cas. Méd
Mal Infect, 2003, 33, 427-430.
2. BEN SAID M, YACOUBI MT, BEN HAMMOUDA M, MILI A,
KORBI S & ABROUG F – Mucormycose rhino-cérébrale : à
propos d’un cas tunisien. J Mycol Méd, 1994, 4, 51-53.
3. GREENBERG RN, ANSTEAD G, HERBRECHT, LANGSTON A,
MARK K et al. – Posaconasole (POS) experience in the treat-
ment of Zygomycosis. Abstract m 1757, 43rd annual ICAAC
Chicago (USA), 2003.
4. HERBRECHT R & CHABASSE D – Zygomycoses (I) : généralités
et mucormycoses. Encycl Méd Chir (Elsevier, Paris), Maladies
infectieuses, 8-614-B-10, 1999, 8 p.
1
/
3
100%