SSR R A oordinations

Filière SSR et lésions médullaires : version courte – Mars 2015 - Coordinations SSR RA 1
oordinations
SSR
Rhône-Alpes
Le SSR dans la filière des lésés médullaires,
paraplégiques, tétraplégiques, syndrome de la queue
de cheval en région Rhône Alpes.
Données 2013
Version courte
Mars 2015
Coordination SSR Rhône – Alpes
Pr Paul Calmels - Coordinations SSR Rhône-Réadaptation Lyon et Saint Etienne, Dr Chloé
Tarnaud, médecin de santé publique - Coordination régionale SSR, Valérie Dreux
Coordination Rhône Réadaptation, Anne-Sophie Danguin – ARS Rhône-Alpes, avec la
collaboration de l'ensemble des coordinations territoriales Rhône-Alpes et de l’ARS
Rhône-Alpes

Filière SSR et lésions médullaires : version courte – Mars 2015 - Coordinations SSR RA 2
Sommaire
I. INTRODUCTION ......................................................................................................... 3
I.1 Définition clinique des lésions médullaires ............................................................ 3
I.2 Organisation de la filière des lésions médullaires traumatiques ............................. 4
II. OBJECTIFS .................................................................................................................. 5
III. PMSI MCO ................................................................................................................ 6
III.1 Méthodes ............................................................................................................. 6
III.2 Résultats .............................................................................................................. 7
IV. PMSI SSR .................................................................................................................. 9
IV.1 Méthodes ............................................................................................................. 9
IV.2 Résultats .............................................................................................................. 9
V. Données ViaTrajectoire ............................................................................................... 12
VI. SYNTHESE ET PRECONISATIONS ..................................................................... 15
Avertissement :
Il s’agit de la version courte du document : la méthode, les résultats et les données par
établissements sont détaillées dans la version longue.

Filière SSR et lésions médullaires : version courte – Mars 2015 - Coordinations SSR RA 3
I. INTRODUCTION
I.1 Définition clinique des lésions médullaires
Les atteintes médullaires sont classées en deux groupes selon leur origine
1
: traumatique et
non traumatique, incluant les maladies tumorales, inflammatoires, infectieuses et
dégénératives. On parle généralement de blessure médullaire lorsque l’origine est traumatique et
de lésion médullaire lorsque la cause n’est pas traumatique. Il s’agit de lésions complètes ou
incomplètes de la moelle épinière ou de la queue de cheval, laissant des séquelles significatives et
persistantes et entrainant une paraplégie, une tétraplégie ou un syndrome de la queue de cheval.
Lésion médullaire traumatique : le plus souvent le mécanisme traumatique crée une instabilité de
la colonne vertébrale à la suite d’une fracture/luxation avec une lésion ligamentaire ou discale.
Parfois la lésion médullaire est la conséquence d’une contusion, sans instabilité.
Lésion médullaire non traumatique : les principales étiologies sont :
- Lésion médullaire ischémique ou hémorragique (malformation artério-veineuse, embolie,
post-exérèse d’anévrisme de l’aorte abdominale) ;
- Lésion médullaire infectieuse (abcès épidural, discite) ;
- Lésion médullaire inflammatoire ;
- Lésion médullaire consécutive à une tumeur maligne primitive ou secondaire (tumeurs
médullaires malignes, métastases, envahissement médullaire) ;
- Compression médullaire lente (myélopathie cervicale ou canal lombaire étroit).
A ces situations d’atteinte médullaire, sont parfois rattachées sur le plan clinique des
affections entrainant une atteinte neurologique de type paraplégie ou tétraplégie, mais
d’étiologie centrale ou périphérique :
- Affection neurologique chronique évolutive type sclérose en plaques (SEP) et sclérose latérale
amyotrophique (SLA) ;
- Maladie génétique héréditaire (type amyotrophie spinale…) ;
- Myopathies ;
- Infirmité motrice cérébrale – syndrome de Little ;
- et toute autre lésion du système nerveux central (tétraparésie et paralysie cérébrale, anoxie
cérébrale, AVC) – ou du système nerveux périphérique (neuropathie diffuse de diverses étiologies,
neuropathies de réanimation,…) laissant des séquelles significatives et persistantes et entrainant
une paraplégie ou une tétraplégie.
Remarque : les lésions médullaires non traumatiques peuvent être de survenue aigue (ex. :
accident vasculaire, myélite inflammatoire ou infectieuse, tumeur primaire) ou chronique et
d’évolution lente (ex. : sténose canalaire, tumeur secondaire, myélite).
La paraplégie et la tétraplégie sont à l’origine d’un tableau de déficiences multi-systémiques
2
:
déficiences sensitives et motrices, neuro-urologiques, neuro-digestives, neuro-sexuelles, trophicité
vasculaire et tissulaire musculo-cutanée, neuro-végétatives du système cardio vasculaire, neuro-
respiratoires, neuro-orthopédiques et spasticité, douleurs nociceptives et douleurs neuropathiques,
déminéralisation osseuse sous lésionnelles et fractures. Ce tableau de déficiences multi-systèmes,
source d’une grande morbidité potentielle impose une organisation sanitaire spécifique.
1
Lésions médullaires traumatiques et non-traumatiques : analyse comparative des caractéristiques et de l’organisation
des soins et services de réadaptation au Québec - Février 2013, Jean-Marie Moutquin, ETMIS 2013; Vol. 9 : No 1
2
Parcours de soins en médecine physique et de réadaptation (MPR) : « le patient après lésion médullaire », Thierry
Albert in Annals of physical and rehabilitation medicine, Vol. 55 n° 6 (septembre 2012)

Filière SSR et lésions médullaires : version courte – Mars 2015 - Coordinations SSR RA 4
I.2 Organisation de la filière des lésions médullaires traumatiques
Le « parcours de soins en MPR pour les patients après lésion médullaire »
3
détaille l’organisation
de la prise en charge des médullaires traumatiques. L’objectif global de la prise en charge est
d’aboutir à l’initiation d’un projet de santé et de vie, précoce, individualisé et basé sur 3 grands
principes :
1. La prévention et le traitement des déficiences et des complications médicales dès les premiers
jours et qui doit être poursuivi toute la vie durant grâce à un suivi spécialisé.
2. La rééducation et la réadaptation pour permettre une récupération neurologique et une
indépendance fonctionnelle optimale.
3. Une réinsertion sociale et professionnelle.
Les différentes phases de la prise en charge y sont détaillées selon la hauteur de la lésion
médullaire en 5 catégories : tétraplégies hautes ventilées (C1- C3), tétraplégies hautes (C4-C6),
tétraplégies basses (C7-C8), paraplégies hautes (T1-T9) et paraplégies basses (T10-S5).
La prise en charge de ces patients impose des programmes de soins et de réadaptation spécifiques
et ce, du jour du traumatisme jusqu’au suivi tout au long de la vie du blessé. Les pré-requis en sont
de traiter au moins 20 à 25 nouveaux patients/an. L’organisation nationale recommandée par
l’Académie de Médecine est d’un à deux centres aigus par région, articulés avec 2 à 3 centres de
MPR neurologique de recours par région.
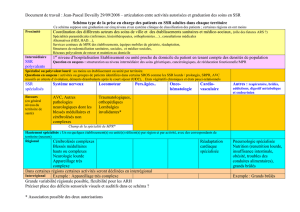
De façon générale, l’ensemble des maillons suivants sont nécessaires :
Remarque : cette filière peut également répondre aux autres étiologies de lésions médullaires, en
adaptant les séquences de soins.
En MCO : services de neurochirurgie, de réanimation, de neurologie experts régionaux
pour la phase aiguë :
Un avis précoce d’un médecin de MPR durant la phase chirurgicale ou médicale de court
séjour est nécessaire pour évoquer avec l’équipe soignante et le patient et/ou sa famille le projet
thérapeutique, évaluer la sévérité de l’atteinte et son évolution précoce, prévenir les complications
du décubitus, initier certaines mesures de rééducation et de prévention du handicap, et orienter le
patient vers un service de SSR neurologique adapté (SRPR ou MPR neurologique référent ou de
relais).
Tous les patients lésés médullaires ont besoin d’un accès rapide au SSR depuis le MCO et ce
quelle que soit l’étiologie et l’âge car il existe un risque de complications.
En SSR : SRPR, MPR neurologiques, ou polyvalent/ PAP selon l’âge et environnement
médical et social
Un séjour initial dans un SSR de référence médullaire (ou SSR neurologique expérimenté) en
post-aigu est nécessaire pour une phase de rééducation et une phase de réadaptation (lien
avec médico-social et proximité lieu de vie). Un passage en SRPR pour les lésions médullaires de
niveau élevé permet une stabilisation de l’état médical et est le plus souvent nécessaire (troubles
respiratoires ou fonctions vitales).
La rééducation en post-aigu doit être le plus précoce possible en fonction de la stabilité de
l’état clinique (état cardio-vasculaire, respiratoire, cutané, infectieux, orthopédique…).
La prise en charge en SSR neurologique est recommandée en raison de la complexité de prise en
charge, même pour des lésions basses (troubles de continence, troubles sexuels, risques précoces et
instabilité, suivi spécialisé, ..). Ces séjours sont souvent longs, surtout pour les patients victimes de
lésions traumatiques. La phase de réadaptation pour réinsertion sociale et professionnelle est
particulièrement importante pour les traumatiques, car il s’agit de patients jeunes.
3
Parcours de soins en médecine physique et de réadaptation (MPR) : « le patient après lésion médullaire », Thierry
Albert in Annals of physical and rehabilitation medicine, Vol. 55 n° 6 (septembre 2012)

Filière SSR et lésions médullaires : version courte – Mars 2015 - Coordinations SSR RA 5
Remarque : pour certains patients âgés, un SSR-PAP peut-être indiqué (dans ce cas, le recours à
un spécialiste MPR est recommandé).
Le médecin MPR peut prévoir une éventuelle réorientation (ou orientation d’emblée) de
proximité en fonction du domicile du patient auprès d’un SSR relais neurologique, polyvalent ou
PAP, en fonction de l’état de déficience du patient, du projet établi et du souhait du patient, et
prenant en compte les critères de relais proposés selon le niveau lésionnel.
Suivi à distance
Un suivi au long cours dans un SSR de référence médullaire ou SSR MPR neurologique de
relais est nécessaire pour une phase de réinduction de réadaptation et de prise en charge des
complications, nécessitant des compétences médicales et techniques spécifiques. Ce suivi peut être
réalisé en HTP et / ou en consultation. Ce suivi SSR doit également intégrer l’ensemble des
ressources complémentaires nécessaires pour ce type de pathologie : centre de la douleur, neuro-
urologie, appareillage, traitement de la spasticité, chirurgie plastique, médico-social, etc… Pour
cela, le SSR doit fonctionner au sein d’un réseau de structures complémentaires (MCO, libéral,
etc…) (éventuellement sous forme de convention) offrant les compétences médicales,
paramédicales et techniques exigées par le suivi à long terme.
A domicile, une prise en charge en SSIAD peut être nécessaire, ou même par un SAMSAH, selon
le niveau lésionnel et/ou en cas de problématique psycho-sociale complexe.
En région Rhône-Alpes, il existe 3 filières complètes de prise en charge des médullaires
traumatiques autour de centres SSR de référence : les HCL hôpital Henry Gabrielle sur le TS
Centre, la Clinique du Grésivaudan sur le TS Est et le CHU de St Etienne sur le TS Ouest.
II. OBJECTIFS
L’objectif de cette étude est d’analyser la prise en charge des patients atteints d’une lésion
médullaire dans le champ spécifique du SSR : identifier quels sont les besoins de SSR et
l’activité réelle en SSR.
L’analyse est globale et concerne à la fois les blessés médullaires traumatiques et leurs
complications à distance, mais aussi les lésés médullaires non traumatiques, de survenue
aigue ou non.
L’ensemble des formes cliniques de tétraplégie, paraplégie et syndrome de la queue de cheval
d’origine centrale ou périphérique a été étudié. En effet, l’ensemble de ces patients peut
présenter un retentissement physiologique, clinique, fonctionnel et psychologique, source de
handicap majeur nécessitant un suivi rééducatif ou d’entretien et des bilans de compétences
spécifiques aussi bien en neurologie, neurochirurgie et SSR spécialisés, indépendamment des
étiologies.
L’évaluation du SSR dans la filière des lésés médullaires comporte les éléments suivants :
Au niveau du MCO : identifier l’activité des MCO et estimer le besoin de SSR pour les
lésions médullaires avec un focus sur les traumatiques :
o Identification des principaux MCO, séjours longs et taux d’accès au SSR (et HAD)
(données PMSI) ;
o Fluidité de la filière MCO-SSR : besoin non couvert, délai d’admission, situations
bloquantes (données ViaTrajectoire).
Au niveau du SSR : identifier l’activité SSR produite pour les lésions médullaires, avec
un focus sur les traumatiques :
o Identification des principaux SSR et séjours longs (données PMSI).
L’analyse territoriale du fonctionnement de la prise en charge des lésés médullaires par les
coordinations SSR.
Seule la filière pour les patients adultes a été analysée. La spécificité des enfants fera partie d’un
travail d’analyse spécifique pédiatrique.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%