Qu`est-ce qu`une filière fluide - CHU de Saint

JOURNEE INTERREGIONALE DES COORDINATIONS SSR LYON 9 et 10 Octobre 2014
Atelier n°4 :
Qu’est-ce qu’une filière fluide?
Clarifier les concepts
ou
Au-delà des mots, l’action !
1

Définitions
Filière / Parcours :
La filière représente le contenant et le parcours le
contenu
Ensemble de moyens , de compétences, de structures
organisées dans un ensemble cohérent pour répondre aux
besoins d’un groupe de patients homogènes d’un certain
point de vue (âge, pathologies, dépendance….)
Fluidité /Rapidité
C’est la notion d’absence d’à coups qui parait essentielle,
la temporalité restant liée au patient et à sa situation
clinique
Plutôt que de filière fluide, on pourrait parler de parcours
fluide au sein d’une filière organisée

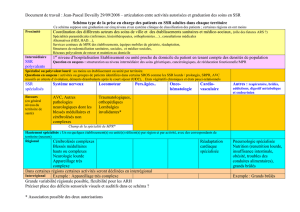
Organisation de la filière
Nécessite :
Descriptions des moyens nécessaires et du moment
de leur activation dans le parcours du patient
Circulaires : gériatrie, AVC, Addicto…
Repérage des acteurs de cette filière, de leur
compétences et du moment où ils sont pertinents
dans le parcours du patient
Cartographie sur un bassin/territoire donné
Critères d’orientation à chaque étape
« Recommandations de bonne pratique »
Visibilité sur les moyens existants et Connaissance
des acteurs de la filière entre eux
Rôle des coordinations SSR, Animateurs de
filières, réseaux

Faire fonctionner la filière
Echanger des informations,
Réactivité entre les
partenaires
Anticiper les besoins des
patients
Optimiser les moyens à
disposition
Améliorer les interfaces,
Prévoir la demande,
Organiser les flux,
Donner de la visibilité,
Télémedecine, Trajectoire…
Commission d’admission
quotidienne en SSR
Description claire et honnête
de la situation du patient…
Entrées/sorties le même jour
Consultations avancées…
Précocité de la demande,
Demandes programmées
Conventions, collaborations
Diffusion des moyens
disponibles et mise à jour des
annuaires

Freins
Balance offre/demande
Absence de projet (absence d’évaluation pertinente pour
optimiser l’orientation)
Méconnaissance des acteurs/ressources à chaque étape
Erreur d’aiguillage
Dépendance+++
Gravité clinique
Capacité de lits et places mal ajustées (Trop ou trop peu)
Manque d’anticipation des séjours anormalement longs
Isolement social, logement inadapté
Manque d’anticipation ou de réactivité des professionnels
 6
6
 7
7
 8
8
1
/
8
100%