Télécharger l'article au format PDF

© L’Encéphale, Paris, 2009. Tous droits réservés.
La dépression : des pratiques aux théories 11
Mme Astrid Sch… est adressée pour
la première fois à ma consultation, en
octobre 1996, par son médecin de fa-
mille avec une lettre du neurologue
disant exactement : « Mme Sch…
présente un syndrome parkinsonien
typique. Elle prend de l’Agréal (1 cp/j)
depuis des années, elle ne se souvient
plus des psychotropes qu’elle aurait
pris avant août 1996, mais elle prend
régulièrement 1/2cp/j de Déroxat (j’ai
eu l’occasion de voir 2 syndromes ex-
trapyramidaux iatrogènes avec ce
produit) et 1/2cp/j de Noctran (qui
contient aussi un neuroleptique).
Bien que les signes aient commencé
bien avant la prise de Noctran et De-
roxat pourriez-vous SVP remplacer
ces deux produits et je lui propose en
attendant un Akinéton retard/j. Mer-
ci et croyez… « Ajouté en PS » en
tant qu’antiparkinsonien d’appoint
nous aimons (les neurologues) le La-
roxyl à raison de V gtes/j.
Cette patiente de 62 ans, mariée, 1
fille et 3 petits enfants, est fonction-
naire européen, ayant d’importantes
responsabilités, et ses antécédents
sont sans particularités, excepté une
ménopause un peu difficile qui lui
avait fait prendre des doses minimes
d’Agréal, quelle ne prend plus depuis
longtemps, et une HTA stabilisée,
traitée par 1/2cp/j de Rénitec.
Elle explique avoir présenté au prin-
temps une grande fatigue qu’elle a
mise sur le compte d’un surplus de
travail, des difficultés à s’endormir,
un sommeil agité de mauvaise quali-
té, un manque d’envie d’aller au tra-
vail (qu’elle expliquait par des conflits
relationnels au travail) et des pleurs
sans raison, ajoutés à une grande irri-
tabilité. Son médecin lui avait donc
donné le traitement incriminé dans le
courrier du neurologue.
Ce traitement n’avait pas changé
grand-chose et malgré des vacances
dans un endroit, où elle se reposait
d’habitude, elle était revenue à l’au-
tomne découragée, démotivée, in-
somniaque et avec en plus une dou-
leur dans le bras droit lui
occasionnant des tremblements et
des difficultés graphiques. D’où le re-
cours au neurologue par son méde-
cin, mais l’intéressée demande à
consulter un psychiatre, comprenant
que son problème résidait ailleurs,
devant l’aggravation de ses symp-
tômes, après arrêt des psychotropes
et la prescription d’Akinéton.
Après le traitement adéquat de son
état dépressif par des doses suffi-
santes d’antidépresseurs associé à
une psychothérapie, l’arrêt de l’anti-
parkinsonien et le traitement d’une
capsulite de l’épaule par un médecin
spécialiste de médecine physique,
tout était rentré dans l’ordre. Elle n’a
jamais présenté de syndrome extra-
pyramidal ni de syndrome « parkinso-
nien typique ». Elle a continué à être
suivie épisodiquement surtout lors de
rechutes saisonnières jusqu’en 2004.
Je revois cette patiente en mai 2008.
Sa situation a évolué : âgée aujour-
d’hui de 74 ans, elle a perdu l’an der-
nier, son mari, gros fumeur, d’un can-
cer du poumon (ce qu’elle se
reproche car elle lui fournissait les ci-
garettes détaxées !) et ajouté à la
perte de celui-ci sont apparus pro-
gressivement, une insomnie du petit
matin avec difficultés d’endormisse-
ment, des cauchemars et une fatigue
matinale avec amélioration vespéra-
le, une angoisse massive avec impos-
sibilité parfois, de sortir de chez elle,
peur d’être dépendante, des an-
goisses de mort et des idées suici-
daires qu’elle arrivait à endiguer avec
l’aide de son confident et pasteur
(elle est luthérienne pratiquante).
Elle a perdu beaucoup de contacts
sociaux ayant dû déménager, il y a
peu de temps pour des raisons liées à
la reprise de son logement par le pro-
priétaire. Ses douleurs de tendinite
sont réapparues associées à des cer-
vicalgies et des lombalgies, qui l’em-
pêcheraient de conduire, étant han-
L’auteur n’a pas déclaré de conflits d’intérêt.
Strasbourg
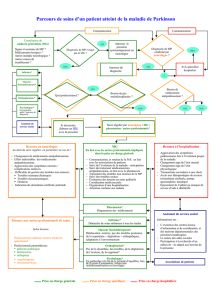
Cas clinique : Reconnaître
les désordres émotionnels
du sujet âgé
H. Sontag

dicapée pour se déplacer et surtout,
elle se plaint de troubles mnésiques :
incapacité de se souvenir de ce qu’el-
le allait chercher d’une pièce à
l’autre, perte de repères ou mélange
les dates et les jours, fausses recon-
naissances dans son entourage, ou-
blie fréquemment ce qu’elle devait
faire ou les rendez-vous, laisse la
porte de son appartement ouverte et
est cambriolée, perd ses clefs, oublie
une casserole sur le gaz et risque de
mettre le feu à l’immeuble etc.
Elle consulte 1 an après le décès de son
mari et la réapparition des troubles dé-
crits ci-dessus, car elle a gardé le
même médecin, appelé « traitant » de-
puis, qui estimait que son état était lié
à la mort de son mari et se contentait
de lui prescrire du Lexomil pour dor-
mir et différentes benzodiazépines in-
terchangeables dans la journée. Il refu-
sait tout recours à un psychiatre
estimant que ce n’était pas nécessaire
(selon les dires de la patiente). Malgré
ses demandes, elle n’avait eu pour
toute réponse que d’aller consulter le
même neurologue, « spécialiste des
syndromes extrapyramidaux sous
10 mg de Déroxat », ce qu’elle refusa
et exigea d’avoir « une lettre pour me
consulter », – lettre qu’elle oublia
d’ailleurs lors de la consultation –, par
un acte manqué significatif, et qui di-
sait « l’examen clinique du jour met en
évidence une dépression réactionnelle
à la mort de son mari, demande de
psychothérapie ».
On note aussi l’apparition récente
d’un diabète de type II, plus ou
moins équilibré, en raison de la com-
pliance au traitement très fantaisiste
de la patiente du fait de son état psy-
chique, avec une perte de poids de
8 kg en 6 mois et une HTA qui serait
équilibrée par des bêtabloquants.
Si la symptomatologie dépressive est
évidente et justifie un traitement
adapté, la problématique cognitive
l’inquiète plus encore, car la patiente
a eu une mère qui a présenté tôt des
signes de démence et qui a été inter-
née en hôpital psychiatrique vers
l’âge de 55 ans pour mourir 20 ans
plus tard dans un état végétatif ; on
aurait dit à la patiente que sa mère
souffrait de la maladie d’Alzheimer,
ces éléments dont elle n’avait pas
parlé à son médecin, majorant ses
craintes de finir comme sa mère de-
vant ses troubles mnésiques.
Un traitement antidépresseur par
IRSNA est mis en route avec un hyp-
notique non BZD et surtout un ren-
dez-vous est obtenu rapidement au-
près d’un « centre d’investigation des
maladies liées à la démence » qui sur
2 jours établit ou affine un diagnostic
par toute une batterie de tests psy-
chologiques spécifiques et des tests
neurologiques ainsi qu’un EEG. On
ne retiendra que quelques résultats :
mini mental test de Folstein 22/30
avec atteinte de l’orientation tempo-
relle, de l’attention, du calcul et de la
mémoire de rappel différée ; la mé-
moire de rappel différée est satisfai-
sante sans troubles majeurs de la mé-
moire sémantique ni du raisonne-
ment et du jugement, le MMES ne
met pas en évidence de signe de ma-
ladie d’Alzheimer. La conclusion
étant : « trouble cognitif touchant la
mémoire de rappel immédiat ainsi
que l’orientation temporelle, associé
à des « ictus mnésiques » évoquant un
contexte anxio-dépressif ».
Très rapidement, la malade peut à
nouveau dormir, sortir de chez elle et
conduire en moins d’un mois, alors
qu’elle se voyait condamnée à de-
mander l’aide de sa voisine. Elle a re-
trouvé l’appétit et équilibré son dia-
bète, n’a plus peur de l’avenir et fait
à nouveau des projets à « l’Université
des seniors », n’a plus d’idées suici-
daires et ses douleurs de tendinite se
sont estompées.
Les troubles mnésiques persistent
sous forme d’oublis banals liés à
l’âge : elle ferme sa porte ou son ro-
binet de gaz quand elle s’en va, s’est
fait des repères mnémotechniques et
est surtout rassurée de ne pas évo-
luer comme sa mère. Les angoisses
qui étaient massives ont pratique-
ment disparu sans l’usage de BZD,
contre-indiquées chez le sujet âgé du
fait du risque de chutes, de confusion
et de troubles mnésiques.
Effet secondaire du traitement : dé-
çue par les 2 épisodes qui l’on fait
beaucoup souffrir, elle a changé de
« médecin-dit-traitant ».
La dépression : des pratiques aux théories 11
S 30
H. Sontag L’Encéphale (2009) Hors-série 3, S29-S30
1
/
2
100%