V-1 : REPONSES EVOQUEES : RECUEIL ET TRAITEMENT DU SIGNAL

Œil et Physiologie de la Vision - V-1
V-1 : REPONSES EVOQUEES : RECUEIL ET TRAITEMENT
DU SIGNAL
Jacques Charlier
Jean-François Le Gargasson
Florence Rigaudière
Yvon Grall
Pour citer ce document
Jacques Charlier, Jean-François Le Gargasson, Florence Rigaudière et Yvon Grall, «V-1 :
REPONSES EVOQUEES : RECUEIL ET TRAITEMENT DU SIGNAL», Oeil et
physiologie de la vision [En ligne], V-Les signaux électrophysiologiques, mis à jour le
18/06/2013, URL : http://lodel.irevues.inist.fr/oeiletphysiologiedelavision/index.php?id=203,
doi:10.4267/oeiletphysiologiedelavision.203
Plan
Origine des signaux électrophysiologiques
Sources de courant et leur propagation2
Signaux provenant de la rétine
Signaux provenant du nerf optique et des voies optiques
Signaux provenant du cortex visuel
Recueil des signaux électrophysiologiques
Nature et fonctions des électrodes
Influence de l’épiderme
Différents types d’électrodes
Electrodes pour les électrorétinogrammes
Critères de sélection d’une électrode
Electrodes pour les potentiels évoqués visuels
Electrodes pour les électro-oculogrammes
Contrôle de l’impédance des électrodes
Amplificateurs
Perturbations des signaux recueillis provenant des autres activités bio-électriques
Perturbations des signaux recueillis provenant de l’environnement électromagnétique
Sécurité électrique
Traitement des signaux électrophysiologiques
Des différences de potentiel au traitement numérique
Représentations temporelle et fréquentielle du signal
Principe
Application au filtrage fréquentiel du signal
Application à la séparation des composantes d’un signal
Application à l’extraction des réponses à des stimulations rapides
1

Œil et Physiologie de la Vision - V-1
Signaux et bruits
Comment réduire le niveau de bruit ?
Rejets d’artéfacts
Validation statistique
Analyse statistique des données
Conclusion
Références (février 2010) des principales électrodes citées
Texte intégral
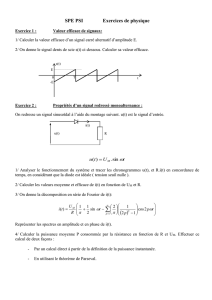
Les stimulations visuelles choisies de façon appropriées évoquent les réponses de milliers
de cellules rétiniennes ou corticales. Ces réponses cellulaires ne sont ni directement
accessibles, ni directement interprétables. Seuls des enregistrements effectués à l’aide
d’électrodes placées en surface, loin des sources génératrices, permettent de recueillir
des signaux.
Ces signaux sont souvent difficilement discernables de ceux émis par l’activité de
l’environnement cellulaire qualifié de « bruit » et sont donc ininterprétables. Pour ce
faire, ils doivent subir un « traitement » mathématique dont il faut connaître les grands
principes pour mesurer les améliorations obtenues entre les réponses de niveaux
cellulaires et les « signaux électrophysiologiques » résultant, mais aussi pour en
connaître les limites… [Binnie CD et al., 1996], [Chiappa KH, 1985], [Regan D, 1989].
Origine des signaux électrophysiologiques
Sources de courant et leur propagation
Comme tous les organes du corps humain, le système visuel génère des signaux
électriques.
Ces signaux ne sont pas strictement des courants électriques qui correspondent à une circulation d’électrons
comme dans les conducteurs électriques classiques de cuivre, mais sont des courants ioniques qui
correspondent à une circulation d’ions, le plus souvent positifs comme les ions sodium ou potassium.
En clinique, ces signaux sont recueillis depuis la surface du corps à l’aide d’électrodes et
d’un équipement électronique appelé amplificateur.
Ce premier paragraphe rappelle comment ces signaux se propagent depuis leur source
jusqu’à la surface de recueil, leur mode de propagation pouvant avoir des conséquences
importantes sur la qualité des signaux recueillis et sur leur interprétation.
2

Œil et Physiologie de la Vision - V-1
La figure V-1-1 illustre une source de courant ionique, le cœur, située au milieu du
volume conducteur que constitue le torse (représenté ici en coupe). Le courant se
propage dans la totalité du volume conducteur en créant un champ de potentiels
électriques. Suivant la loi d’Ohm (U=R.I), le potentiel électrique diminue depuis la source
jusqu’au puits de courant au fur et à mesure que le courant traverse les tissus. La carte
de distribution des potentiels électriques qui en résulte est ici représentée en niveaux de
gris.
C’est ce potentiel électrique qui est mesuré à l’aide des électrodes disposées en surface.
La carte de la figure V-1-1 montre que ce potentiel dépend très fortement de la position
des électrodes. D’une part, il est d’amplitude maximale dans l’axe du dipôle formé par la
source et le puits de courant. D’autre part, il diminue très rapidement lorsque la distance
entre le dipôle et l’électrode augmente : son amplitude est fonction de l’inverse du carré
de cette distance.
La position de la référence du potentiel mesuré est importante. En effet, ce qui est
mesuré est une différence de potentiel qui s’effectue entre une électrode active et une
électrode de référence.
Pour obtenir le zéro de potentiel électrique, il faudrait placer l’électrode de référence à
très grande distance de la source, ce qui n’est pas réalisable en clinique car il faudrait
plonger le patient dans une grande piscine d’eau salée... L’électrode de référence ne peut
donc pas être au « zéro électrique » et sa position influence donc la différence de
potentiel recueillie.
Signaux provenant de la rétine
La figure V-1-2 montre la circulation des courants générés par les différentes couches de
la rétine. Ces courants traversent le vitré et la chambre antérieure puis reviennent au
travers de la sclère, de la choroïde et de la couche de l’épithélium pigmentaire. Le
maximum de potentiel se situe à l’apex de la cornée puis il diminue pour atteindre
environ 70% de sa valeur maximale au niveau de la sclère. Le potentiel recueilli sur la
peau à proximité de l’œil est de l’ordre de 10 à 20% de ce même maximum.
Remarque : les lignes de courant et la distribution de potentiels qui en résulte dépendent
de la conductivité électrique des tissus. Ainsi, un implant oculaire ou de l’huile silicone
mise dans un oeil, diminue-t-il la conductivité des milieux et modifie la réponse de la
rétine recueillie en surface.
Signaux provenant du nerf optique et des voies optiques
Les structures situées en profondeur, nerf optique, chiasma, corps géniculés et radiations
optiques, sont trop éloignées de la surface pour fournir des signaux exploitables en
clinique (figure V-1-3).
Signaux provenant du cortex visuel
L’aire corticale visuelle primaire se situe en zone occipitale, au niveau de la scissure
calcarine.
Les structures correspondant à la région maculaire sont à proximité de la surface du cuir
chevelu alors que les structures correspondant à la périphérie du champ visuel sont
situées en profondeur (figure V-1-4). Il en résulte, en pratique, que seule l’activité
3

Œil et Physiologie de la Vision - V-1
électrique provenant de la région maculaire est enregistrable de façon fiable depuis des
électrodes disposées en surface, en regard des aires occipitales.
Les réponses enregistrées en surface dépendent du positionnement des électrodes par
rapport à la scissure calcarine. Il est donc important d’utiliser des repères anatomiques
aussi précis que possible (inion, nasion...) pour obtenir un bon positionnement des
électrodes.
Recueil des signaux électrophysiologiques
Nature et fonctions des électrodes
Les électrodes assurent le rôle d’interface entre le corps du patient et l’appareil qui
recueille les signaux (figure V-1-5).
Cette interface se situe entre deux milieux où les phénomènes de conduction électrique
sont de nature très différente. Au sein du corps du patient, ce sont des ions qui assurent
la conduction alors que pour l’appareillage « électronique », ce sont des électrons.
L’interface entre ces deux milieux de nature différente est le lieu de phénomènes
électriques de nature complexe. Il y a généralement accumulation de charges électriques
et apparition d’une tension de polarisation qui vient se superposer au signal recueilli.
Pour cette raison, les électrodes sont généralement constituées de matériaux « nobles »
(or, platine, argent...) afin d’obtenir une tension de polarisation aussi faible et aussi
stable que possible. Comme ces métaux sont relativement coûteux, ils sont déposés en
couche de très faible épaisseur et sont donc relativement fragiles. Si cette couche est
détruite par l’usure par exemple ou par des actions de nettoyage un peu trop
vigoureuses, l’électrode perd ses propriétés et les signaux recueillis deviennent instables
et facilement perturbés par les mouvements du patient.
Influence de l’épiderme
Les électrodes sont en contact avec la peau. Cette dernière possède des propriétés
électriques particulières.
La couche superficielle (épiderme, figure V-1-6) peut, lorsqu’elle est sèche, présenter une
résistivité élevée et donc diminuer fortement l’amplitude des signaux recueillis. Une
préparation de la peau à l’aide d’une pâte abrasive suivie de l’application d’un gel
conducteur permet de s’affranchir de ce problème.
Remarque. Les gels utilisés pour les sondes à ultrasons ne sont en général pas
conducteurs et ne doivent donc pas être utilisés pour faciliter le contact des électrodes.
Les corps gras sont également mauvais conducteurs. Un nettoyage à l’alcool permet de
les éliminer dans le cas de peaux grasses.
Différents types d’électrodes
Electrodes pour les électrorétinogrammes
Il existe de nombreux types d’électrodes. Chacune présente des avantages et des
inconvénients. Il faut un peu de pratique pour bien en maîtriser la pose et savoir déjouer
les problèmes classiques.
4

Œil et Physiologie de la Vision - V-1
Electrodes sclérocornéennes
Pour le recueil de l’électrorétinogramme, les électrodes sclérocornéennes (figure V-1-7,
figure V-1-8) sont constituées d’une coque sur laquelle sont placés ou non des
blépharostats destinés à maintenir les paupières ouvertes. Un anneau conducteur assure
le contact avec la cornée. Elles sont soit à usage unique -ce qui est recommandé (figure
V-1-7)- soit réutilisables après une stérilisation appropriée(figure V-1-8) .
Electrodes non sclérocornéennes
Il existe plusieurs autres types d’électrodes « non cornéennes » là aussi, à usage unique
ou réutilisable (figure V-1-9 et figure V-1-10) :
L’électrode « DTL » -acronyme de ses inventeurs Dawson,
Trick et Litzkow [Dawson et al., 1979]- est constituée d’un
faisceau de fibres conductrices qui est placé à l’intérieur de
la paupière inférieure et fait ainsi directement contact avec
la sclère (usage unique).
L’électrode « HK-Loop » [Hawlina, Konec, 1992] est
constituée d’un fil d’argent recouvert d’un isolant. Ce fil a la
forme d’une boucle que l’on vient glisser à l’intérieur de la
paupière inférieure. Le contact avec la sclère se fait au
niveau de 3 petites ouvertures pratiquées dans l’isolant
dans la partie centrale de la boucle (usage unique).
L’électrode « gold foil » [Esakowitz et al., 1993] ou feuille
d’or, est constituée d’une fine feuille de mylar sur laquelle a
été déposé une fine couche d’or. Cette feuille est mise en
contact avec la sclère, au niveau de la paupière inférieure
(très fragile, réutilisable).
Electrodes en contact avec la peau
Enfin, il est également possible d’enregistrer un électrorétinogramme à l’aide d’électrodes
placées directement en contact avec la peau, au niveau de la paupière inférieure, à
proximité immédiate de l’œil (figure V-1-10). Elles sont particulièrement utiles chez les
enfants (figure VII-1-20) ou en cas d’abrasion ou autre problème au niveau de la surface
de l’œil.
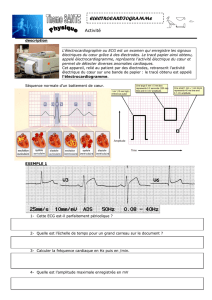
Ces électrodes peuvent être celles utilisées pour les électrocardiogrammes (ECG) sous
lesquelles on ajoute du gel conducteur ou bien de type « Patch » prégélifiées
fréquemment utilisées comme électrodes de référence pour l’enregistrement des ERG
multifocaux (figure V-1-10)
Critères de sélection d’une électrode
Qualité du signal recueilli
Le premier critère de sélection d’une électrode est la qualité du signal recueilli.
L’amplitude maximale de l’électrorétinogramme est obtenue à l’apex cornéen, ce qui
donne l’avantage aux électrodes en contact avec la cornée. Les électrodes en contact
avec la sclère recueillent un signal d’amplitude 50 à 70 % de ce maximum et les
électrodes cutanées 10 à 20 % de ce même maximum [Bradshaw et al., 2004],
[Zanlonghi, 1999].
En général, le signal recueilli avec les électrodes cornéennes est moins perturbé par les
clignements et l’ouverture des yeux est plus facile à contrôler au cours des différentes
phases de l’examen qu’avec les électrodes cutanées.
5
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
 30
30
 31
31
 32
32
 33
33
 34
34
 35
35
1
/
35
100%