UE 8 : De l’agent infectieux à l’hôte, Dr Gazaignes

!
1!
UE 8 : De l’agent infectieux à l’hôte,
Dr Gazaignes
Date : 06/02/2017
Promo : DFGSM2 2016/2017
Ronéistes : BARBIER Emilie, PRIEUR Coraline
Vaccinations (1ère partie)
I- Historique
II- Définitions
A. Immunité active=immunisation
B. Immunité passive= prophylactique
C. Immunité innée= Réponse immunitaire naturelle
D. Immunité adaptative
E. Mémoire immunitaire
F. Réponse primaire
G. Réponse secondaire = mémoire ou anamnestique
III- Principes de la vaccination
A. Notion d’antigène/immunogène :
B. Que se passe-t-il au niveau immunologique, au niveau de la cellule après
l’injection vaccinale ?
C. La réponse adaptative – Les LB :
D. Immunité vaccinale = réponse induite par les vaccins
E. La réponse T :
F. Mécanisme de réactivation les LB mémoire :
G. Influence du délai d’immunisation dans la réactivation de la réponse mémoire :
H. Facteurs influençant la réponse vaccinale :
1.!Au!niveau!de!la!réponse!immunitaire!!
2.!Facteurs!liés!au!vaccin!:!
3.!Facteurs!liés!au!sujet!à!vacciner!:!
I.!Réponse!Ac!chez!le!nourrisson!:!
J.!Réponse!Ac!chez!le!sujet!âgé!:!
K.!Efficacité!vaccinale!:!
L.!L’immunité!collective!ou!«!herd!immunity!»!:!
M.!Adjuvants!«!ad!juvare!»!:
IV- Classification des vaccins
A.!Vaccins!vivants!atténués!:!
B.!Vaccins!non!vivants!(inertes)!:!
C.!Classification!des!vaccins!:!
D.!Vaccins!et!modes!d’administration!:
V- Perspectives vaccinales
VI- Conclusion
Plage!horaire!:!14h-16h!
Enseignant!:!Gazaignes!

!
2!
Vaccin : n.m. (lat. Médical variola vaccina « variole de vache, vaccine », maladie qui fut à la
base du premier vaccin)
Le vaccin est une substance préparée à partir d’un antigène, qui, inoculée à un individu, lui
confère une immunité contre le germe (contre l’infection) correspondant.
I- Historique :
A la fin du XVIIIe siècle, Jenner s’est rendu compte que les femmes qui s’occupaient de
traire les vaches étaient résistantes à la variole, elles n’étaient pas atteintes pendant les
épidémies de variole et ne décédaient pas. Il s’est rendu compte que les vaches faisaient une
cousine de la variole qui s’appelle Cowpox (le pox virus). Les femmes qui attrapaient cette
variante de la variole faisaient une forme peu pathogène, ce qui leur permettait de
s’immuniser contre la variole. En 1795, Jenner a administré à un enfant par scarification ce
cowpox (virus de la variole de la vache) et l’a ensuite exposé 2 fois de suite à la variole, ce
qui était assez expérimental et qu’il fallait oser dans un contexte où la variole tuait à peu près
20% des personnes atteintes. Cet enfant, une fois qu’il avait inoculé la vaccine était devenu
résistant à la variole. C’est le premier vaccin qui a été inventé.
1885: Pasteur (qui va être le vrai inventeur de la vaccination, dans le cas du concept
scientifique de la vaccination) s’intéresse au virus de la rage, virus mortel à 100% quand on
le contracte d’où l’intérêt d’avoir un traitement préventif. Il va modifier l’agent infectieux
pour le rendre immunogène mais non pathogène, donc ce qui va faire les premières
vaccinations humaines. A partir de là il y a tout un champ d’exploration scientifique qui va se
faire, d’élaborations de plus en plus sophistiquées de la vaccination. C’est à partir des
constatations empiriques qu’on va découvrir l’immunologie et comprendre ce qu’il se passe.
• Inoculation préventive d’un enfant avec un agent infectieux modifié (rage)= 1ère
vaccination humaine
• Etablit scientifiquement le principe général de la vaccination

!
3!
1886: Wright
Vaccin contre la typhoïde à germes entiers inactivés à l’éther pour les troupes britanniques en
opération aux Indes et au Transvaal
1967: l’OMS a décidé de mettre en place une campagne de vaccination systématique pour la
variole (très important) ce qui a permis son éradication
1977: Eradication de la Variole dans le monde : Certification déclarée en 1980 par l’OMS
Ce qui fait qu’à l’heure actuelle tous les pays ont arrêté de vacciner contre la variole, il a
même été demandé par l’OMS à tous les pays de détruire leur stock de virus de variole et à
l’heure actuelle il reste théoriquement 2 laboratoires dans le monde qui ont encore le virus de
la variole (Etats-Unis, Russie). La variole est un virus maintenant très bien connu pour lequel
la plus grosse partie de la population mondiale n’est plus immunisée, donc on peut imaginer
qu’un laboratoire qui serait mal intentionné pourrait modifier la variole et faire du
bioterrorisme avec ce virus là.
La vaccination prévient les maladies, on a plus besoin de les soigner et c’est le plus beau
succès de la Santé publique du XXième siècle
Nelson Mandela : « La vaccination est un immense succès de la Santé publique. Elle a sauvé
des millions d’enfants, tandis que des millions d’autres lui doivent la chance de vivre en
bonne santé, de pouvoir s’instruire, jouer, lire et écrire, se déplacer librement sans
souffrance»
C’est quelque chose dont il faut se rappeler surtout maintenant où on est dans un contexte où
la vaccination est souvent sujet à controverse, il faut se rappeler le contexte de sa découverte.
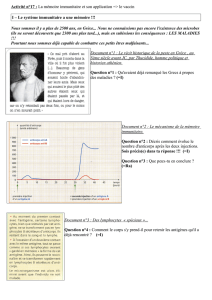
Plus de 200 ans de recherche vaccinale :

!
4!
Vaccins combinés : qui défendent contre plusieurs maladies différentes
On constate qu’il y a eu une accélération, il y a eu 100 ans entre la découverte des deux
premiers vaccins et puis maintenant on entend régulièrement parler de nouveaux vaccins qui
sortent. En 2016 il y a eu un vaccin contre la dengue qui est sorti, le vaccin contre Ebola qui a
été développé.
Tout part de l’empirisme et au fur et à mesure c’est les concepts de l’immunologie qui en
découlent. Ce qu’on avait remarqué pour la plupart des maladies infectieuses (pas pour
toutes), quand on fait une infection et qu’on en guérit après on est protégé contre la maladie,
c’est ce qu’on appelle les maladies immunisantes. Par exemple si on faisait la variole, si on
en était pas mort, une fois guéri on serait protégé contre les épidémies suivantes de variole,
c’est ce qui fait que toute la population n’est pas décimée par toutes les infections. Ce n’est
pas vrai pour toutes les infections, quand on fait la grippe, l’année d’après on peut refaire la
grippe ou la même année on peut faire une grippe différente.
Mais en partant de cette constatation là, on s’est dit que vacciner les gens c’est mimer une
infection, on parle d’avoir le côté pathogène mais on mimait les réaction immunitaires au
niveau du corps. Pour être protégé il faut avoir fait ce qu’il fallait pour qu’il y ait une
induction d’effecteurs de la réponse immunitaire.
Pour le dire un peu plus scientifiquement, vacciner c’est immuniser contre des antigènes.

!
5!
II- Définitions :
A. IMMUNITE ACTIVE=IMMUNISATION
C’est la capacité de chaque individu à produire ses propres anticorps, soit parce qu’on est
exposé à une infection, soit parce qu’on va nous vacciner. C’est une action qui est décalée
dans le temps (ce n’est pas au moment où on rencontre l’infection ou au moment où on est
vacciné qu’on est immunisé) et la durée d’action est prolongée (on est immunisé pendant
plusieurs années)
B. IMMUNITE PASSIVE= PROPHYLACTIQUE
(Sérothérapie)
L’individu acquiert des anticorps (AC) d’un autre individu. Il y a 2 situations principales en
médecine où on transfert des Ac : la grossesse, transfert des AC maternels à travers le
placenta/lait (protège le nouveau né d’un certain nombre d’infections), et la sérothérapie, à
partir de sang de donneur on va faire des pools d’Ac qu’on va transfuser ou perfuser aux gens
pour les protéger. Il y a 2 exemples, il y a des gens qui naissent avec peu ou pas assez d’AC
de manière congénitale ou alors il y a des traitements comme les chimiothérapies qui font que
les gens sont fragilisés, ils n’ont pas beaucoup d’Ac (= hypo/agammaglobulinémie) et ces
gens font beaucoup d’infections opportunistes. Pour les protéger on les perfuse régulièrement
avec des lots d’Ac qui sont constitués à partir de 500 donneurs, ce qu’on appelle des
immunoglobulines humaines polyvalentes pour leur apporter des Ac qu’ils n’ont pas de
manière spontanée. On peut également n’apporter que des Ac spécifiques d’une maladie si
par exemple on veut prévenir la transmission de l’hépatite B d’une maman à son bébé au
moment de la naissance, on va vacciner le bébé mais il va y avoir un délai pour sa réponse
donc on va aussi lui apporter des Ac anti-hépatite B. On peut faire ça aussi dans les accidents
d’exposition au sang ou sexuels lorsqu’il y a un risque que les gens se soient contaminés par
l’hépatite B.
L’action est immédiate parce qu’on donne des Ac qui sont directement effecteurs, capables
d’agir, mais par contre la durée d’action est limitée puisqu’on a pas les cellules qui
produisent les Ac donc au out de 3 semaines on perd ces Ac
Exemple:
• IgG humaines polyvalentes purifiées pour hypo/agammaglobulinémie
• IgG spécifiques VHB: prophylaxie TMF/ prophylaxie AES
Donc l’immunisation c’est le processus qui confère une résistance accrue ou une
susceptibilité diminuée à une infection, c’est ce qui nous confère une immunité.
C. IMMUNITE INNEE= Réponse immunitaire naturelle
Elle est immédiate (0-4heures), c’est ce qui survient à partir du moment où on met notre
organisme en contact avec un agent étranger. Elle est non spécifique, ne met pas en jeu de
mécanisme de mémoire immunitaire, c’est la réaction que notre organisme a spontanément
contre plus de 90% des agents auxquels il est exposé et qui va entrainer leur destruction. Les
cellules qui sont responsables de cela sont toutes les cellules capables de phagocyter, donc les
macrophages, c’est ce qu’on appelle la première ligne de défense. Les protéines mises en jeu
sont les protéines du complément ou protéines de l’inflammation. Cela peut également être
associé à la réponse intermédiaire (dans l’immunité innée) qui est un pool d’Ac qu’on sécrète
un peu spontanément, ce sont des Ac un peu tout venant qui peuvent se fixer de manière très
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
 25
25
 26
26
 27
27
 28
28
 29
29
1
/
29
100%