UE 9 – Immunointervention - Immunopathologie Pr Pelluard ED n°2

ED n°2 – Pr Pelluard – Immunointervention, Immunopathologie, UE9 – 7/02/17
UE 9 – Immunointervention - Immunopathologie
Pr Pelluard
Date : 07/02/2017 Plage horaire : 11h45 – 12h45
Promo : DFGSM2 2016-17 Enseignant : Pr Pelluard
Ronéistes :
FAKROUDINE Kenza
PAUL Clémence
ED n°2
I-
Les ganglions lymphatiques
1) Généralités
2) Structure du ganglion lymphatique
3) Corticale externe
4) Lymphopoïèse secondaire B lymphocytaire
5) La paracorticale et lymphopoïèse secondaire T
6) La médullaire
7) Taille des ganglions
II-
La rate
1) Structure de la rate
2) Circulation de la rate
3) Corpuscule de Malpighi
4) Le tissu lymphoïde est composé essentiellement de cellules T
5) La pulpe rouge
6) Veines et Lymphatiques efférents
7) Fonction de la rate
8) Conséquence de la splénectomie
III-
Formation lymphoïdes associées aux muqueuses
IV- Les amygdales
1) Amygdales palatines
2) Amygdales linguales
3) Amygdales pharyngées et tubaires
V-
Plaques de Peyer et follicules lymphoïdes du tube digestif, lamina
propria et appendice iléo-caecal
VI-
L’appendice

ED n°2 – Pr Pelluard – Immunointervention, Immunopathologie, UE9 – 7/02/17
I. Ganglions lymphatiques
1) Généralités
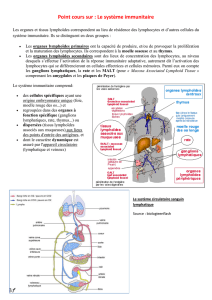
Les organes lymphatiques sont situés sur tous les vaisseaux lymphatiques, comme des espèces de filtres sur
la circulation lymphatique. Cette circulation par rapport à la circulation vasculaire (circuit fermé pour origine
la pompe cardiaque), a pour origine un capillaire lymphatique borgne dans le tissu de départ, et ce sont l’eau
et les différents éléments des tissus qui vont se retrouver drainés et pénétrer à l’intérieur des lymphatiques
pour ensuite remonter vers la circulation centrale et passer dans le sang au niveau du canal thoracique (il y a
donc une communication entre les lymphatiques et la circulation sanguine systémique).
Les ganglions lymphatiques appartiennent aux organes lymphoïdes secondaires au même titre que la rate,
les amygdales et autres tissus lymphoïdes.
Ce sont des petites structures en formes de haricots (réniformes), qui sont encapsulés par du tissu
conjonctif (très important car les cellules cancéreuses (s’il y en a) va se stocker sous cette capsule). En
générale, lorsque le ganglion n’est pas activé on a une taille de 0.5 à 1 cm, en cas d’activation (inflammation
par exemple) il y a augmentation de la taille de plusieurs centimètres de diamètres (4 à 5 cm). Les gros
ganglions ne sont pas forcément pathologiques, il faut faire un suivi.
Il y a des points de confluence des ganglions lymphatiques. On distingue des ganglions superficiels
(aisselles, aine, cou) qui peuvent être accessibles à la palpation, et profonds (thorax, abdomen) qui sont
accessibles aux examens d’imagerie (ex : scanner) et non à la palpation. Ce sont des filtres de la lymphe
avec une voie afférente et efférente unique pour le ganglion. Chaque territoire va se drainer sur un
ganglion privilégié. Le 1er ganglion d’un territoire qui reçoit la lymphe est appelé un ganglion sentinelle. Ils
participent aussi aux défenses de l’organisme vis-à-vis des micro-organismes pathogènes ou des
disséminations des cellules cancéreuses. C’est un organe de lymphopoïèse secondaire et donc permet
d’adapter les lymphocytes (qui sort de la lymphopoïèse primaire) au contact des Ag pour qu’ils puissent
affiner sa reconnaissance et être plus performant pour la lutte contre les infections (lieu de présentation Ag
très important).
En cas de tumeur du sein, on peut effectuer un curage ganglionnaire s’il y a métastase ganglionnaire afin de
retirer un maximum de tumeur. Ceci permet également d’éviter la dissémination des cellules cancéreuses
dans le reste de l’organisme. En cas de retrait du ganglion, on coupe le circuit pour la lymphe, il faut donc
mettre en place un drainage lymphatique pour favoriser la remontée de la lymphe.
Remarque : dans le cancer des cordes vocales, il n’y a pas de ganglion dans les parages,
donc il n’y aura pas de dissémination.

ED n°2 – Pr Pelluard – Immunointervention, Immunopathologie, UE9 – 7/02/17
2) Structure du ganglion lymphatique
Il possède 3 régions :
- Périphérique = cortex
- Intermédiaire = paracortex
- Central = médullaire avec la voie d’entrée
des vaisseaux sanguins (= hile)
La lymphe va circuler de la périphérie en traversant
la capsule pour se diriger vers le hile et pour sortir
au niveau du lymphatique efférent.
Le ganglion est vascularisé. On a une artère qui arrive au niveau du hile, qui traverse tout le ganglion pour
arriver à un système de capillaires, et on termine par une veine qui ressort au niveau du hile.
Ils ont une structure encapsulée avec une
fine capsule conjonctive et en dessous on a
le cortex caractérisé par des zones
arrondies appelées follicules lymphoïdes.
Ces follicules sont essentiellement
composés de cellules lymphoïdes B qui
vont y effectuer leur lymphopoïèse
secondaire.
Entre la médullaire et le cortex, il y a le paracortex.
Cette région paracorticale est le lieu de localisation des cellules lymphoïdes T. C’est dans le paracortex
qu’aura lieu leur lymphopoïèse secondaire. et de système veineux particulier appelé veinules post capillaire
qui sont très abondantes dans cette région. En profondeur on a la zone médullaire qui va rassembler un
certain nombre de sinus lymphatique et de cordon cellulaire (définition). Les sinus correspondent à des voies
de transit de la lymphe et les cordons cellulaires vont essentiellement contenir des plasmocytes et des
macrophages.
Suite à leur lymphopoïèse secondaire, les lymphocytes B et T vont se jeter dans la médullaire pour repartir
dans la circulation lymphatique générale.
Circulation de la lymphe
La circulation de la lymphe se fait à partir des lymphatiques afférentes (au niveau de la capsule), la lymphe
entre, et va traverser tout le ganglion pour ressortir au niveau du hile c’est pour ça que les premières cellules
métastatiques on va les retrouver sous la capsule car c’est le passage d’arrivé de la lymphe et certaines
cellules vont se coincer sous la capsule pour se multiplier et donner une métastase ganglionnaire. La lymphe
va passer par les sinus sous-capsulaires qui sont composés de macrophages. Ces derniers permettent de
prendre en charge des anti-gènes qui traverseraient la capsule.
Cortex : LB
Paracortex : LT

ED n°2 – Pr Pelluard – Immunointervention, Immunopathologie, UE9 – 7/02/17
Description
histologique
On a la capsule (autour des adipocytes), la zone corticale caractérisée par la présence de follicules lymphoïdes
essentiellement des lymphocytes B, une zone paracorticale avec essentiellement des lymphocytes T qui sont
disséminés, la région médullaire avec les sinus médullaires et des cordons médullaires.
Dans les follicules, la présence de lymphocyte B et non T.
On s’approche de la capsule (T.
Fibreux collagénique), en dessous
on a le sinus sous-capsulaire (c’est
là que la lymphe va rentrer et c’est
dans ce sinus qu’on va avoir les
première cellules métastatiques)
puis on trouvera un follicule
lymphoïde un peu plus bas.
On se rapproche de plus près,
dans le sinus sous-capsulaire, on
a énormément de macrophages
(M) pour attraper les Ag qui
arrivent et les présenter aux
lymphocytes pour les stimuler et
les faire multiplier contre ces Ag.
On a le cortex avec sa capsule fibreuse, dessous le para-cortex avec nettement mois de follicules et si on veut
voir la répartition entre Ly T et B, on utilise les techniques d’immunohistochimie.
- Anti-corps anti-lymphocytes B: anti-CD20 (les follicules sur l’image 2)
- Anti-corps anti- lymphocytes T: anti-CD3 (marque tout le reste, surtout para-cortex)
Où on peut trouver des
micrométastases
(premières métyastases
atteignant les ganglions)

ED n°2 – Pr Pelluard – Immunointervention, Immunopathologie, UE9 – 7/02/17
On voit donc que le paracortex est colonisé par LT et le cortex par LB. Et entre les follicules dans les cortex,
on a la zone du manteau (ZM) ou marginale.
3) Corticale externe
Les follicules lymphoïdes au départ sont vraiment tout homogènes (que des lymphocytes, des points noirs et
pas l’image en dessous, tout violet foncé) = follicule primaire. Il est composé de lymphocytes B, quelques
lymphocytes T inducteurs et suppresseurs et de rares plasmocytes. Ils vont se transformer en follicules
lymphoïdes secondaires quand ils sont activés.
Attention QCM : follicule à centre clair = secondaire et non primaire.
Quand le follicule n’a pas attaqué sa lymyhopoïèse secondaire (= follicule primaire), c’est une boule bleue homogène
Follicule secondaire
ZM= zone marginale, CG= centre germinatif
La zone du manteau (zone marginale) est composée de lymphomes, que l’on appelle lymphome du manteau.
A l’intérieur de cette corticale, on va trouver aussi des cellules présentatrices des Ag aux lymphocytes B, ce
sont des cellules folliculaires dendritiques. Il ne faut jamais oublier qu’il y a toujours de la réticuline dans
tous les organes lymphoïdes (en règle générale dans les organes hématopoïétiques).
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
 21
21
 22
22
 23
23
 24
24
1
/
24
100%