UE 4 – Rein et voies urinaires Dr. Vandroux

UE 4 – Rein et voies urinaires
Dr. Vandroux
Date : 09/09/14 Plage horaire : 10h45-12h45
Promo : DCEM1 2014-2015
Ronéistes :
Bénédicte DE GRAEVE
Ryma HENNI
Alcaloses métaboliques
I. Définition
II. Causes
A.Pertes gastriques acides
B.Diurétiques
C.Contraction volumique
D.Traitement alcalinisant
III. Classification des alcaloses métaboliques
IV. Complications des alcaloses métaboliques
A.L’alcalose métabolique entraîne-t-elle une hypoventilation ?
B.Pourquoi la réponse ventilatoire à l’alcalose métabolique est-elle
faible ?
C.Effet de l’alcalose métabolique sur l’oxygénation périphérique
V. Traitements des alcaloses métaboliques
ALBY Camille
BARANES Charlotte
16/10/2015
8h30/10h30
2015/2016

I. Définition
L’alcalose métabolique est un désordre acido-basique fréquent chez le patient hospitalisé
(fréquent aussi en médecine générale, mais les patients sont soumis à beaucoup moins
d’agressions à domicile qu’à l’hôpital où on verra que certaines choses peuvent favoriser une
alcalose) , favorisé en particulier par l’importante prescription de certains diurétiques.
Cette alcalose est souvent sans conséquences mais la mortalité est significative selon
l’importance de l’alcalose (pH>7,55 = 40% de mortalité).
Le diagnostic repose sur l’augmentation des bicarbonates plus importante que la PaCO2
ne laisserait présager. (idem acidose métabolique)
L’alcalose s’auto-entretient malgré la correction du problème initial : la déplétion en chlore
limite l’excrétion urinaire des bicarbonates.
Retenir : alcalose métabolique = augmentation bicarbonates associée le plus souvent à perte
Chlore (2 anions principaux). Conséquences sur l’auto entretien : même si vous essayez
d’enlever les bicarbonates, si vous n’avez pas assez de chlore pour qu’il y ait électro
neutralité, pas de perte d’assez bicar.. Penser à ajouter du chlore dans la plupart des
alcaloses.
II. Causes
- Pertes gastriques acides = perte de HCl (perte de H+ entrainant l’alcalose, perte aussi
de Cl- importants) (exemples : vomissements, sondes gastriques) Pertes peu
importantes sauf vomissements
- Diurétiques (prescription+++)
- Contraction volumique (mécanisme à connaître)
- Traitement alcalinisant
Les deux derniers sont plutôt des situations intra hospitalières
A. Pertes gastriques acides
Les pertes gastriques doivent être importantes pour que la fuite de H+ soit significative
(vomissements, pas que)
Le plus de pertes gastriques : une aspiration naso-gastrique (sonde, nourrit pas la personne,
aspiration, perte du liquide dans l’estomac) continue induit une alcalose par perte de Na+, de

K+, de Cl-, d’H+ et par perte volémique (d’autant plus importante si le patient n’est pas
correctement réhydraté). C’est la situation la plus fréquente entrainant une alcalose.
Traitement principal : le sérum physiologique : on peut souvent compenser l’alcalose en
amenant le Na+ et le Cl- perdus sans compenser les pertes en H+. (NaCl, sérum phys)
Le déficit en H+ peut être estimé en soustrayant la concentration gastrique en Cl- de la somme
des concentrations en Na+ et K+ (principe d’électroneutralité). Non utilisé en pratique
B. Diurétiques
Il faut que ce soit des diurétiques n’entrainant pas de perte de bicarbonates. Ils entraînent
l’alcalose métabolique par pertes électrolytiques et/ou contraction volumique (volume de
sang plus petit par perte d’eau, donc augmentation de la concentration des autres ions
notamment bicarbonates)
L’excrétion de chlore augmente avec la diurèse, le Cl- suit le Na+ éliminé dans les urines.
Non réabsorbé, il est remplacé par les bicarbonates pour maintenir la neutralité électrique
(c’est donc le mécanisme inverse de celui des acidoses métaboliques). L’augmentation de
réabsorption de bicarbonates par perte de chlore entretient donc l’alcalose.
Il existe une déplétion potassique (pas avec tous les diurétiques) qui est due à l’augmentation
du flux de sodium sur le tubule distal qui stimule la pompe Na/K. Cette déplétion potassique
augmente la sécrétion de H+ sur le tubule distal et favorise ainsi l’alcalose. Cette pompe (qui
fonctionne en compétition, sert à réabsorber le sodium pour maintenir la quantité de sodium
et donc le volume d’eau de l’organisme) enlève un Na+ et donc va perdre une charge +, qu’il
va falloir compenser par un ion + soit le K+ ou le H+. Si vous avez beaucoup de protons et
pas de K, c’est plutôt les protons qui vont passer et inversement.
Le magnésium fuit avec la diurèse, favorisant ces pertes potassiques (hypoMg souvent
associée hypoK : Mg sert à garder des réserves en K)
Les déficits électrolytiques entretiennent l’alcalose en empêchant l’excrétion rénale des
bicarbonates (ces déficits favorisent leur réabsorption et réduit l'excrétion tubulaire).
En résumé, la plupart des diurétiques (mais pas tous) éliminent l’eau en éliminant du sel,
NaCl donc du chlore d’où alcalose.
C. Contraction Volumique
La réduction du volume extracellulaire favorise l’alcalose métabolique :

•Les pertes d’eau libre augmentent la concentration sérique des bicarbonates (et le
mécanisme inverse pour les acidoses : augmentation du volume extracellulaire engendre
acidose par dilution des bicarbonates).
•La diminution de la masse sanguine circulante stimule la libération d’aldostérone et
favorise la perte de K+ et d’H+ au niveau du tubule distal. (Rôle aldostérone : récupérer
le plus de sodium pour remettre une masse sanguine normal. Elle utilise un transporteur
qui échange du Na contre du K+ ou du H+ => favorise alcalose par perte de protons)
Q/R : causes contraction volumique =diurétiques, perte eau libre (déshydratation, diabète
insipide)
4. Traitement alcalinisant
La perfusion de soluté alcalin (par exemple en traitement d’urgence d’une hyperkaliémie)
n’entraîne généralement pas d’alcalose métabolique car les ions alcalins perfusés sont
rapidement excrétés dans les urines.
S’il existe des désordres électrolytiques coexistants qui interfèrent avec l’excrétion de
bicarbonates (déplétion en chlore), l’administration de solutions alcalinisantes entraîne une
alcalinisation prolongée.
Sources d’alcalinisation exogène :
-bicarbonate de sodium (mais généralement on l’utilise si la personne est en alcalose)
- le Ringer lactate (RL)
- acétate (utilisé en nutrition parentérale),
-citrates qui sont des chélateurs du calcium (forment un complexe avec le calcium) évitant
la coagulation du sang et auquels le patient est exposé lors d’une transfusion (citrate dans
les poches de sang), ou dans les machines d’hémofiltration (= mode de dialyse, en cas de
contre-indication à l’héparino thérapie, ajout de citrates dont le rôle sera de maintenir la
fluidité du sang entrant dans la machine, sachant que du calcium est ajouté « en fin de
circuit » pour que le sang filtré retrouve ses propriétés de coagulation).

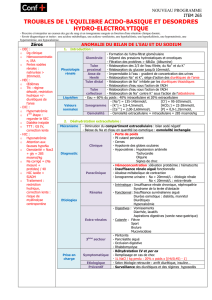
Schéma d’orientation diagnostique
Pour faire simple, quand vous avez une alcalose métabolique (idem pour tous les
désordres métaboliques déjà vus) 1ère question à se poser : quel est l’état du VEC ?
Déshydraté (le plus souvent) en raison d’une perte de liquide urinaire ou de
vomissements). Ensuite on regarde la quantité de chlore dans les urines :
-perte de chlore d’origine digestive (vomissement, aspiration) ou diarrhées
chroniques, utilisation importante de laxatifs (régimes artificiels)
-beaucoup de chlore au niveau des urines : utilisation de diurétique (la plupart sont
des natriurétiques, faisant partir du Na accompagné de Cl), syndrome de Bartter et
hypercalcémie sont plus rares.
Si le VEC est augmenté, autres mécanismes :
-le principal = hyper aldostéronisme (l’adostérone stimule la pompe Na/H perte H+
mais récupération Na+ donc augmentation de volume).
-Cushing, les excès de glucocorticoïdes ont des effets similaires (aldostérone like), mais
moins importants
-Dans les syndromes paranéoplasiques, certaines tumeurs pouvant sécréter des hormones
proches de l’aldostérone ou de glucocorticoides
-consommation de réglisse
 6
6
 7
7
 8
8
 9
9
 10
10
1
/
10
100%