Hicham Lahrach - desc orthopedie

ANNEE UNIVERSITAIRE 2009- 2010
Mémoire de DESC ORTHOPEDIE –TRAUMATOLOGIE
ENDOSCOPIE DE CHEVILLE PAR VOIE POSTERIEURE
A PROPOS DE 8 PATIENTS
HICHAM LAHRACH
SOUS LA DIRECTION DE
DR LOIC VILLET

!!
2!
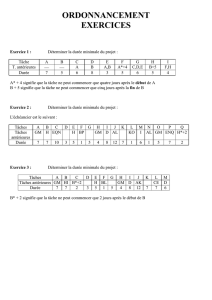
Plan
I- Introduction
II- Anatomie de dissection de la région postérieure du cou de pied
III- Les indications de l’arthroscopie dans les pathologies intra et extra
articulaires de la région postérieure de la cheville :
A- Articulation talo-crurale
B- Articulation sous talienne
C- Espace retrocalcaneen
D- Tendinopathies
IV- Les voies endoscopiques postérieures de la cheville
V- Matériel et résultats
VI- Discussion
VII- Conclusion
VIII- Bibliographie

!!
3!
I- INTRODUCTION :
La chirurgie par voie endoscopique a depuis longtemps conquit de nombreux domaines et
ses indications sont encore sans cesse repoussées.
Les premières arthroscopies cliniques ont été rapportées dans les années 50 par M.
Watanabe [20], et c’est celui-ci même avec YC Chen [3] qui débuta les premières
arthroscopies de la cheville dans les années 70 (la première expérience sur cadavre
remonte en 1931 et a été réalisée par M. Burman [2]).
D’abord confinée à un rôle diagnostique, l’arthroscopie est devenue un outil thérapeutique.
On connaît depuis son apport dans les pathologies de la cheville tels que les syndromes de
conflit antérieur osseux ou tissulaire, les lésions ostéochondrales du dôme talien, les corps
étrangers ou encore les arthodèses tibio taliennes.
Cependant l’articulation de la cheville reste une petite articulation difficile à explorer, surtout
dans son compartiment postérieur, que l’on utilise un distracteur ou non.
L’arthroscopie de cheville est devenue un acte bien codifié avec ses 3 voies d’abord
classiques antéro-médiale, antéro-latérale et postéro-latérale. Cependant, le compartiment
postérieur a longtemps été considéré comme d’exploration difficile tant les voies
postérieures (surtout la voie postéro-médiale) étaient décriées pour leur risque de
complication neuro vasculaire. Or le compartiment postérieur de la cheville et l’arrière-pied
représentent une région anatomique régulièrement affectée en traumatologie ou par des
processus dégénératifs. Le chirurgien, jusqu’alors, devait se contenter d’un abord classique
à ciel ouvert avec son lot de complications propres : cicatrice douloureuse, infection,
enraidissement articulaire, algodystrophie, névrome.
Ce n’est que depuis une dizaine d’année que des auteurs comme A. Mandrino [14], JI.
Acevedo [1] et CN Van Djik [4] ont repris des travaux anatomiques autour de la cheville pour
décrire des voies d’abord postérieures plus sûres.
Après un rappel d’anatomie chirurgicale, nous exposerons les indications de l’arthroscopie
postérieure de cheville et nous en préciserons la technique. Enfin, nous rapporterons notre
expérience concernant nos 8 premiers patients ayant bénéficié d’une approche postérieure
de la cheville vidéo-assistée. Nous en étudierons les résultats à court terme et discuterons
des données de la littérature.

!!
4!
II-ANATOMIE DE DISSECTION DE LA REGION POSTERIEURE DU COU-DE-
PIED :
figure1 : anatomie de la région postérieure de la cheville

!!
5!
FIGURE 2 :
Vue dorsale de la cheville, tendon calcanéen sectionné. 1. Pédicule vasculonerveux tibial
postérieur ; 2. tendon long fléchisseur de l'hallux ; 3. interligne sous-talien ; 4. interligne
talocrural ; 5. tendons fibulaires ; 6. tendon calcanéen ; 7. veine petite saphène
La région postérieure du cou-de-pied comprend, ainsi que son nom l’indique, l’ensemble des
parties molles qui s’étagent en arrière de l’articulation tibio-tarsienne et de la saillie du talon.
Situées en arrière de la région antérieure du cou-de-pied, elle correspond à la région
jambière postérieure, en haut, et à la région plantaire du pied en bas. Sur les côtés, cette
région est limitée par les 2 lignes verticales passant par le sommet des malléoles. Ces 2
malléoles, latérale et médiale, représentent les repères les plus facilement identifiables. La
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
 18
18
 19
19
 20
20
1
/
20
100%