Prise en charge d`un rétrécissement aortique

Revue
Prise en charge
d’un rétrécissement aortique
Jean-Luc Monin
Résumé.Le rétrécissement aortique calcifié (RAC) est actuellement la maladie valvulaire la plus fréquente dans les pays industrialisés, la
forme calcifiée du sujet âgé et la bicuspidie se partageant plus de 90 % des étiologies. La prévalence dans la population générale après 65 ans
estde2à3%,laplupart des cas évoluent vers une indication chirurgicale théorique. L’écho-Doppler cardiaque est la pierre angulaire de la
prise en charge d’une sténose aortique, permettant une évaluation précise de la sévérité de l’obstacle valvulaire, du retentissement ventriculaire
gauche et des lésions valvulaires associées. Les critères hémodynamiques de sévérité actuellement retenus sont un pic de vitesse
transvalvulaire>4m/s,ungradient de pression moyen > 40 mmHg et une surface aortique < 1,0 cm
2
(surface indexée < 0,6 cm
2
/m
2
). Le
remplacement valvulaire chirurgical, seul traitement de référence actuellement, est indiqué en cas de RAC sévère associé à la présence de
symptômes à l’effort : dyspnée, angor ou syncope. Au stade asymptomatique, l’indication opératoire reste largement débattue ; un certain
nombre de paramètres de stratification du risque (hémodynamiques, radiologiques et hormonaux) sont actuellement en cours d’évaluation. Au
stade de dysfonction systolique ventriculaire gauche avec bas débit cardiaque, les indications opératoires restent larges ; l’étude hémodyna-
mique sous dobutamine permet d’évaluer la réelle sévérité de l’obstacle aortique et participe à la stratification du risque opératoire. Le
développement actuel des bioprothèses aortiques implantées par voie percutanée devrait permettre d’offrir prochainement une alternative
thérapeutique pour les patients à haut risque opératoire.
Mots clés : rétrécissement aortique, échocardiographie, chirurgie
Abstract. Update on the management of aortic stenosis. Valvular aortic stenosis (AS) is currently the most frequent cardiac valve
disease in western countries. In 90 % of cases, the origin is calcific degeneration of a three-leaflet valve or a bicuspid valve. In patients aged > 65
years old, the prevalence of severe AS is 2-3 %, most of them evolving towards a surgical indication. Doppler echocardiography is currently the
gold standard for the assessment of hemodynamic severity of AS and its consequences on left ventricular function; it is also the cornerstone of
the patient’s management. Accepted criteria for hemodynamic severity are: peak transaortic velocity > 4.0 m/s, mean pressure gradient > 40
mmHg and aortic valve area < 1.0 cm
2
(indexed valve area < 0.6 cm
2
/m
2
). Surgical valve replacement is the only effective treatment, indicated
in cases of severe symptomatic AS. The decision to operate asymptomatic patients with severe AS remains a source of debate. Therefore, new
parameters are currently under validation in order to stratify the risk in the asymptomatic patients, including Stress hemodynamics, CT imaging
and natriuretic peptides. In the setting of low-gradient AS with severe LV dysfunction, surgery remains largely indicated. Dobutamine
hemodynamics in this setting have the potential to assess the real severity of AS and to stratify the operative risk. In the near future, the
development of percutaneous aortic valve implantation may offer an alternative strategy in order to treat patients who are at high surgical risk.
Key words: valvular aortic stenosis, echocardiography, surgery
Le rétrécissement aortique calcifié
(RAC) est actuellement la maladie
valvulaire la plus fréquente dans les
pays industrialisés [1], la forme calci-
fiée du sujet âgé et la bicuspidie se
partageant plus de 90 % des étiologies
[2]. La prévalence des RAC sévères est
de2à3%dans la population géné-
rale après 65 ans [3] ; elle devrait aug-
menter au cours des prochaines déca-
des, compte tenu du vieillissement
progressif de la population. L’écho-
Doppler cardiaque est la pierre angu-
laire de la prise en charge d’une
sténose aortique, permettant une éva-
luation précise de la sévérité de l’obs-
tacle valvulaire et du retentissement
ventriculaire gauche.
La mise en évidence d’un RAC
serré symptomatique est une indica-
tion consensuelle de remplacement
valvulaire chirurgical, seul traitement
de référence actuellement [4, 5]. Au
stade asymptomatique, l’indication
opératoire reste largement débattue ;
un certain nombre de paramètres de
stratification du risque (notamment
hémodynamiques et hormonaux) sont
actuellement en cours d’évaluation
[6]. Au stade de dysfonction systoli-
que ventriculaire gauche avec bas
débit cardiaque, l’étude hémodyna-
mique sous dobutamine permet
d’évaluer la réelle sévérité de l’obsta-
cle aortique et participe à la stratifica-
tion du risque opératoire [7, 8].
doi: 10.1684/mtc.2007.0103
m
t
c
Tirés à part : J.-L. Monin
mt cardio 2007 ; 3 (4) : 302-14
mt cardio, vol. 3, n° 4, juillet-août 2007
302
Revue
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

Principales causes
Dans une étude récente concernant 932 patients
consécutifs d’âge supérieur à 20 ans opérés de sténose
aortique, Roberts et al. [2] ont décrit plus de 50 % d’ano-
malies congénitales à l’examen anatomopathologique des
valves (valves bicuspide ou unicuspide dans 49 % et 5 %
des cas respectivement). La combinaison de trois séries
plus anciennes de la Mayo Clinic (1983-87) regroupant
1 219 patients sans exclusion des valvulopathies rhuma-
tismales donnait la répartition suivante : 4 % de valves
unicuspides, 38 % de bicuspidies, 34 % de valvulopathies
rhumatismales et 21 % de maladie de Monckeberg. L’en-
semble de ces données est en faveur d’une répartition à
peu près égale entre les RAC « dégénératifs » (facteurs de
risque communs avec l’athérosclérose) et les anomalies
valvulaires congénitales en occident, les formes rhumatis-
males étant très minoritaires.
Diagnostic
La longue période de latence clinique explique que le
rétrécissement aortique soit souvent diagnostiqué au stade
asymptomatique par la découverte d’un souffle systolique
éjectionnel lors d’un examen systématique.
Auscultation cardiaque
Les turbulences du flux aortique se traduisent par la
présence d’un souffle systolique éjectionnel, habituelle-
ment maximal au bord droit du sternum (2
e
espace inter-
costal droit), irradiant vers les carotides. L’intensité du
souffle est proportionnelle au gradient de pression trans-
valvulaire (lui-même dépendant du débit cardiaque). De
ce fait en cas de bas débit cardiaque, un souffle discret
n’est pas incompatible avec un RAC sévère. Dans une
série récente de 123 patients asymptomatiques ayant un
RAC moyennement serré à serré, l’intensité du souffle était
de 1, 2, 3 ou 4/6 dans 2 %, 17 %, 64 % et 12 % des cas ;
aucun patient ne présentait de souffle supérieur à 4/6 et
l’intensité du souffle ne permettait pas de prédire la sévé-
rité de l’obstacle aortique de manière fiable [9].
Le meilleur signe d’examen en faveur d’un RAC sévère
est la diminution ou abolition du deuxième bruit cardia-
que, c’est un signe très spécifique dont la sensibilité peut
cependant être prise en défaut [9].
Anamnèse
La détection de symptômes à l’effort est un élément
crucial de l’évaluation d’un RAC, compte tenu du fait que
leur apparition coïncide avec une aggravation du pronos-
tic. La difficulté de l’interrogatoire réside dans le fait que la
plupart des patients ont tendance à réduire progressive-
ment leur activité physique de manière plus ou moins
consciente, ce qui masque d’éventuels symptômes.
Diminution de la tolérance à l’effort
Le signe fonctionnel le plus précoce est une diminu-
tion de la tolérance à l’effort, c’est également le plus
difficile à mettre en évidence. Cette difficulté souligne
l’intérêt du test d’effort dans ce contexte. En effet, il est
fréquent d’entendre les patients justifier leur diminution
d’activité physique par toute autre raison que leur maladie
valvulaire : l’âge, l’arthrose, etc. Toute la difficulté de
l’interrogatoire est d’objectiver une diminution significa-
tive de la tolérance à l’effort, qui précède généralement les
symptômes plus francs : angor, syncope ou dyspnée d’ef-
fort.
Angor d’effort
L’angor d’effort est classiquement présent dans 30 à
40 % des cas de sténose aortiques sévères, dont 1 cas sur
2 ne présente aucune sténose coronaire significative. En
cas de RAC sévère, la présence d’un angor est corrélée
avec une élévation significative de la contrainte pariétale
et des pressions intraventriculaires gauches ainsi qu’une
réserve coronaire altérée [10]. Indépendamment d’un
éventuel angor, les séries chirurgicales contemporaines
décrivent des sténoses coronaires significatives dans 40 à
50 % des cas de RAC [11].
Syncope d’effort
Une syncope d’effort survient dans 15 % des cas de
RAC sévère, la médiane de survie étant dans ce cas de
3 ans [5]. L’origine des syncopes est probablement liée à
une réaction inadaptée des barorécepteurs intraventricu-
laires gauches à l’effort. En effet, plusieurs études ont
trouvé une inhibition du réflexe vasoconstricteur avec
chute tensionnelle à l’effort et malaise présyncopal en cas
de RAC serré. Il est vraisemblable que les troubles du
rythme ventriculaires surviennent secondairement à une
chute tensionnelle prolongée et qu’ils sont rarement le
facteur déclenchant initial d’une syncope en cas de RAC
sévère [12].
Dyspnée d’effort
Considérée comme un signe fonctionnel tardif de RAC
sévère, la dyspnée d’effort est associée à une médiane de
survie courte, de l’ordre de 2 ans [5]. La dyspnée est le
plus souvent liée aux anomalies de la fonction diastolique
ventriculaire gauche qui entraînent une élévation transi-
toire de la pression capillaire pulmonaire à l’effort [12].
Par ailleurs, plusieurs études ont décelé une dyspnée dans
20 à 25 % des cas lors de tests d’effort pratiqués chez des
Liste des abréviations
BNP : peptide natriurétique de type B
ECG : électrocardiogramme
ETO : échocardiographie transœsophagienne
IRM : imagerie par résonance magnétique
RAC : rétrécissement aortique calcifié
S
Ao
: surface aortique
mt cardio, vol. 3, n° 4, juillet-août 2007 303
Revue
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

patients asymptomatiques [13]. Il faut donc distinguer une
dyspnée modérée, telle qu’on peut l’objectiver lors du test
d’effort, d’une dyspnée invalidante avec signes patents
d’insuffisance cardiaque. Une dyspnée modérée, volon-
tiers occultée par le malade, est un signe fonctionnel
précoce de RAC sévère [14] dont la valeur pronostique est
moins péjorative que pour une insuffisance cardiaque
avérée.
Écho-Doppler cardiaque
L’écho-Doppler cardiaque permet dans la plupart des
cas une évaluation du degré de calcification valvulaire, un
calcul précis des gradients de pression et de la surface
fonctionnelle aortique par l’équation de continuité. Cet
examen permet également d’évaluer le retentissement
ventriculaire gauche, la présence de valvulopathies asso-
ciées et le calcul des pressions pulmonaires.
Écho-Doppler transthoracique
Calcifications valvulaires
L’étude soigneuse de la valve aortique en échographie
bidimensionnelle (incidences parasternale longitudinale
et transverse) permet d’évaluer le degré de calcification
valvulaire et la mobilité des sigmoïdes (figure 1). Malgré
son caractère semi-quantitatif, l’appréciation visuelle du
degré de calcification aortique a une bonne valeur pro-
nostique pour la survenue d’événements cardiaques à
moyen terme chez les patients asymptomatiques [15]. La
présence de calcifications massives masquant l’ouverture
des sigmoïdes est en règle associée à une sténose sévère.
À l’opposé, une valve modérément calcifiée dont l’ouver-
ture est nettement visible correspond généralement à une
sténose modérée. Le TM sur les valves aortiques n’a pas de
valeur pour la quantification du RAC, sauf en cas d’ouver-
ture intersigmoïdienne normale (> 15 mm) qui permet
d’éliminer un obstacle significatif.
Gradients de pression transvalvulaire
Le calcul des gradients transvalvulaires repose sur
l’équation simplifiée de Bernoulli qui relie le gradient de
pression (DP) au carré de la vitesse (V) du flux sanguin :
DP=4V
2
. Cette méthode a été largement validée, notam-
ment par une série de la Mayo Clinic sur 100 patients
consécutifs qui rapportait une excellente corrélation entre
Doppler et cathétérisme pour le pic de gradient (r = 0,92,
erreur standard = 15 mmHg) et le gradient moyen transa-
ortique (r = 0,93, erreur standard = 10 mmHg) [16]. Pour
une fiabilité optimale, il est indispensable de rechercher le
meilleur alignement sur le jet transvalvulaire aortique en
utilisant la sonde Pedof. Bien que chez le sujet âgé les
B
A
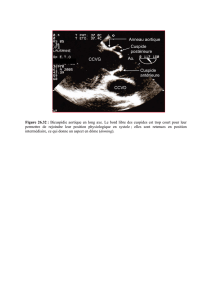
Figure 1.A) Zoom sur une vue parasternale petit axe : valve aortique massivement calcifiée dont l’ouverture est à peine visible (pointillé).
B) Zoom en parasternal grand axe permettant d’évaluer les calcifications valvulaires et de mesurer le diamètre de la chambre de chasse.
Prise en charge d’un rétrécissement aortique
mt cardio, vol. 3, n° 4, juillet-août 2007
304
Revue
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

vitesses transvalvulaires les plus élevées soient enregis-
trées par voie apicale dans plus de 90 % des cas, il est
indispensable d’enregistrer les vitesses par voie paraster-
nale droite, qui est la 2
e
voie la plus rentable.
Surface aortique par équation de continuité
La surface aortique (S
Ao
) peut être calculée d’après
l’équation de continuité, initialement validée en 1985
[17]. S
Ao
=S
CCVG
x (ITV
CCVG
/ITV
Ao
), où S
CCVG
est la sur-
face de la chambre de chasse, ITV
CCVG
et ITV
Ao
étant les
intégrales temps vitesse sous aortiques et transvalvulaires.
Concernant la technique d’examen, 2 étapes techniques
sont importantes : la mesure du diamètre sous aortique et
le recueil du flux sous aortique en Doppler pulsé [17].
- Le diamètre sous-aortique, porté au carré dans l’équa-
tion de continuité, est la principale source d’erreur dans le
calcul de la surface valvulaire ; il est mesuré exclusive-
ment en incidence parasternale grand-axe, en mode zoom
et en systole, entre les 2 angles d’insertion des sigmoïdes
aortiques (figure 2) [17]. Lorsque l’angle d’insertion des
sigmoïdes est masqué par des calcifications, il est possible
de prendre la mesure entre les bords nettement définis de
la chambre de chasse, parallèlement au plan de la valve
[17]. Le résultat retenu est la moyenne d’au moins 3 mesu-
res reproductibles. Le diamètre de la chambre de chasse
étant corrélé avec la surface corporelle, les valeurs cou-
ramment retrouvées sont de 19±2mmchez la femme et
de21±3mmchez l’homme [18] ; des valeurs plus éle-
vées sont la règle en cas de bicuspidie aortique. En prati-
que, des valeurs mesurées inférieures à 17 et 19 mm
respectivement chez la femme et l’homme sont très rares
et sujettes à caution.
- L’intégrale temps-vitesse sous-aortique est recueillie en
mode Doppler pulsé, par voie apicale, la voie d’éjection
aortique étant verticalisée (figure 3). L’échantillon Dop-
pler est placé 5 mm en amont des valves ; après commu-
tation en mode spectral la fenêtre d’échantillonnage est
amenée très progressivement au contact des valves
jusqu’à l’entrée dans la zone de turbulences (aliasing). Les
derniers complexes laminaires de plus haute vélocité sont
ensuite sélectionnés grâce au mode cine-loop [17].
Index de perméabilité
L’index de perméabilité est le rapport de vitesses maxi-
males entre la chambre de chasse et le flux transvalvulaire
aortique. Cette mesure simple est utile, notamment en cas
de fibrillation auriculaire, où l’on peut mesurer les vitesses
maximales sur le même flux recueilli en Doppler continu
(figure 4). Une valeur seuil inférieure à 25 % est en faveur
d’une sténose aortique serrée [19]. Il faut savoir que cet
A
Diam CCVG = 2.48 cm Diam CCVG = 2.42 cm Diam CCVG = 2.10 cm
BC
Figure 2.Mesure du diamètre de la chambre de chasse (diamètre sous-aortique) en parasternal grand axe/ mode zoom. A)etB) Deux exemples
de mesure au ras de l’insertion des sigmoïdes aortiques chez 2 hommes ; la valeur de 24 mm est une valeur courante, notamment en cas de
bicuspidie aortique (patient A) ; noter pour le patient B que la mesure est prise en aval du bourrelet sous-aortique, l’échantillon Doppler pulsé
recueillant les vitesses à ce niveau. C) Exemple de mesure entre les bords de la chambre de chasse compte tenu des calcifications de l’anneau
aortique masquant l’insertion des sigmoïdes. La chambre de chasse mesurée à 21 mm chez une femme.
mt cardio, vol. 3, n° 4, juillet-août 2007 305
Revue
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.

indice est très sensible (97 %) mais peu spécifique (69 %),
et peut donc surestimer la sévérité de l’obstacle aortique
[19].
Échographie transœsophagienne
Les indications de l’échographie transœsophagienne
(ETO) sont limitées aux cas où l’équation de continuité est
inapplicable, notamment en cas d’impossibilité de mesu-
rer le diamètre sous-aortique. Dans ce cas, l’ETO peut
permettre une mesure fiable du diamètre sous-aortique
afin d’appliquer l’équation de continuité sous réserve que
les flux sous-aortiques et transvalvulaires aient été enre-
gistrés par voie transthoracique. Concernant la planimé-
trie de l’orifice aortique, elle n’est fiable que pour les
valves peu calcifiées, correspondant généralement à des
sténoses peu à moyennement sévères [20].
Autres examens complémentaires
ECG d’effort
En cas de RAC sévère, la présence d’un angor, d’une
dyspnée d’effort ou de lipothymies est une contre-
indication absolue à tout test d’effort ou toute recherche
d’ischémie par des moyens non invasifs quels qu’ils soient
[4, 21]. Par contre, chez un patient asymptomatique ou
supposé tel, la pratique d’un ECG d’effort est un moyen sûr
et efficace de stratification du risque [6, 14]. La positivité
du test d’effort (tableau 1) permet de démasquer les faux
asymptomatiques (30 % à 37 % des cas selon les séries)
[14, 22] qui encourent un risque spontané largement
supérieur à celui de la chirurgie dont ils doivent bénéficier.
Un test d’effort positif est donc l’indication légitime à un
remplacement valvulaire [6, 21].
Hémodynamique Doppler de stress
L’hémodynamique de stress a été proposée initiale-
ment pour les RAC en bas débit, définis par l’association
d’une surface aortique < 1,0 cm
2
, une fraction d’éjection
ventriculaire gauche < 40 % et un gradient moyen < 30
voire 40 mmHg [23, 24]. Plus récemment, l’hémodynami-
que de stress a été proposée en cas de RAC asymptomati-
que, à la recherche de paramètres dynamiques corrélés à
la tolérance à l’effort et au pronostic à moyen terme.
Rétrécissement aortique avec bas débit cardiaque
L’étude hémodynamique sous dobutamine permet de
répondre à deux questions : 1/ Existe-t-il une réserve
contractile ventriculaire gauche sous dobutamine ;
2/ L’augmentation du volume d’éjection systolique
modifie-t-elle la surface aortique. Trois cas de figures sont
donc possibles [7, 24].
–Groupe IA : réserve contractile sous dobutamine
avec élévation des gradients transvalvulaires sans varia-
tion de surface aortique : RAC sévère avec réserve
contractile VG (figure 5).
–Groupe IB : réserve contractile surface aortique fi-
nale ≥1,2 cm
2
et gradient moyen restant ≤30 mmHg :
cardiomyopathie avec sténose aortique modérée (sténose
pseudo-sévère).
B
A
Figure 3.Technique de recueil des vitesses sous-aortiques : A) Le capteur est déplacé vers l’aisselle pour verticaliser la voie d’éjection aortique ;
l’échantillon Doppler est positionné dans le carré d’aliasing,5à10mmenamont des valves. B) Descente progressive de l’échantillon Doppler
pulsé grâce au TrackBall jusqu’à l’entrée dans la zone de turbulences (dernier complexe à droite) ; l’avant dernier complexe, flux laminaire de
plus haute vitesse est pris en compte pour la mesure.
Prise en charge d’un rétrécissement aortique
mt cardio, vol. 3, n° 4, juillet-août 2007
306
Revue
Copyright © 2017 John Libbey Eurotext. Téléchargé par un robot venant de 88.99.165.207 le 04/06/2017.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%