Maladie de Lyme – Maladie des griffes du chat

Actualités en pathologie infectieuse Forum Rangueil 2005
Maladie de Lyme – Maladie des griffes du chat
B. MARCHOU
Service des Maladies Infectieuses et Tropicales – Hôpital Purpan
La maladie de Lyme est connue depuis un siècle sous diverses appellations :
Erythema Chronicum Migrans
(Lipschutz 1913), Méningo-radiculite à Tique (Garin, Bujadoux
1922). En 1975, la maladie redevient d’actualité avec une épidémie d’arthrites survenant dans la
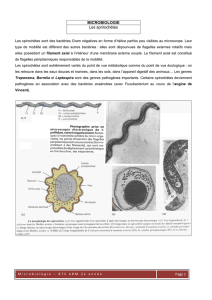
ville de Lyme au Connecticut. En 1981, Willy Burgdorfer isole un spirochète (
Borrelia
) en
disséquant des tiques.
Les tiques Ixodes représentent le réservoir et vecteur de ces Borrelia, avec comme hôtes la
majorité des vertébrés à sang chaud (accidentellement l’homme). La saisonnalité de cette maladie
est corrélée avec la période d’activité génitale des tiques de Mai à Octobre.
Après une incubation de 3 à 30 jours peut apparaître une phase aiguë (stade 1) qui se traduit par
un érythème chronique migrateur (50% des cas) et parfois quelques signes généraux.
Passée la phase aiguë, on rentre dans une phase chronique qui va s’étaler sur plusieurs semaines
ou mois (stade 2) voire années (stade 3). Les principales manifestations de la phase chronique
sont articulaires (surtout les grosses articulations comme les genoux) et neurologiques (méningo-
radiculite, méningite, myélite, encéphalite) ; plus rarement peuvent être observés des erythèmes
chroniques multiples, une atteinte cardiaque (troubles de conduction), un lymphocytome cutané
bénin.
Tout au long de l’évolution, la maladie de Lyme est marquée par la discrétion des signes généraux,
notamment peu ou pas de fièvre.
Le diagnostic repose sur la sérologie (au mieux confirmée par Western blot). Les faux positifs
sont fréquents. Ont de la valeur les sérologies positives sur un liquide biologique (liquide
articulaire, liquide céphalo-rachidien).
Le traitement dépend de la phase d’évolution :
- stade 1 : amoxicilline 3g/j, 10 jours
- stade 1 avec signe généraux et stade 2 : amoxicilline 6g/j ou ceftriaxone 2g/j, 20 jours
- stade 3 : ceftriaxone 2g/j au moins 30 jours.
Que faire en cas de morsure de tique ? L’essentiel consiste à retirer les tiques dans un délai
inférieur à 24h pour éviter la contamination qui intervient en fin de repas sanguin de la tique
(vers la 72ème heure).
La chimioprophylaxie reste mal codifiée. Elle est proposée chez les femmes enceintes
(amoxicilline) en raison du risque potentiel d’infection fœtale. En zone d’endémie, lorsque la
morsure de tique remonte à plus de 24 à 36 heures, il peut être proposé une monoprise de
doxycycline 200mg (chez l’adulte).
Maladie des Griffes du chat ou Lymphoréticulose bénigne d’inoculation.
Cette infection est due à
Bartonella henselae
. Le réservoir en est essentiellement les petits
chats (qui sont porteurs sains). Les puces de ces chatons jouent probablement un rôle important
dans l’inoculation de la bactérie.
La contamination fait suite à une griffure de chat ou à un simple contact avec des chats (rôle des
puces ?) ; des piqûres d’épines végétales peuvent également être en cause.

Actualités en pathologie infectieuse Forum Rangueil 2005
Après une incubation de 2 à 3 semaines apparaît une adénopathie subaiguë, en général peu
fébrile. Il convient de rechercher la papule d’inoculation souvent discrète, indolore au niveau du
territoire cutané, drainé par l’adénopathie.
L’évolution de cette adénopathie se fait le plus souvent vers la suppuration après une durée
prolongée, souvent de plusieurs mois.
Diverses manifestations extra ganglionnaires ont été décrites dans cette maladie :
encéphalopathie, atteinte hépatosplénique, érythème noueux, infection sur prothèse valvulaire ;
au cours du Sida, angiomatose bacillaire.
Le diagnostic est confirmé sur un faisceau d’arguments : la ponction ganglionnaire peut ramener
un matériel purulent stérile sur les milieux usuels. Le germe peut être identifié par PCR. Le plus
souvent la sérologie
Bartonella henselae
permet de confirmer le diagnostic.
L’antibiothérapie n’a pas d’intérêt démontré sur l’évolution de l’adénopathie. Elle pourrait
permettre la prévention des complications extra ganglionnaires.
La plupart des antibiotiques sont actifs
in vitro
sur
Bartonella henselae
: azithromycine,
tétracycline, rifampicine, ciprofloxacine ; seuls les aminosides sont bactéricides
in vivo
.
De façon empirique, une antibiothérapie type azithromycine est proposée pendant une dizaine de
jours. Certains auteurs ont proposé l’injection d’aminoside (gentamicine) intra-ganglionnaire.
Bien souvent un geste local sera nécessaire : ponctions itératives, incision, voire excision du
ganglion (pouvant permettre un diagnostic anathomo-pathologique rétrospectif : granulome pyo-
épithélioïde).

Actualités en pathologie infectieuse Forum Rangueil 2005
Actualités sur la tuberculose
AURELIE GODEL
Service des Maladies Infectieuses et Tropicales – Hôpital Purpan
La tuberculose est une maladie toujours d’actualité.
Epidémiologie :
Au niveau mondial, elle reste la première cause de mortalité due à un agent infectieux unique :
elle est responsable de 3 millions de décès par an, sur 8 millions de nouveaux cas.
En France, 6000 cas annuels sont déclarés actuellement, survenant en général chez des individus
en situation à risque de développer une tuberculose :
- immunodépression : infection par le VIH, traitement immunosuppresseur (corticothérapie
prolongée, anti-TNF)
- personnes originaires d’un pays de forte endémie de tuberculose (Afrique subsaharienne,
Afrique du Nord, Asie).
- âge avancé
- vie en collectivité (foyer d’hébergement, maison de retraite, établissement pénitentiaire)
- précarité (SDF, éthylisme chronique, malnutrition)
- exposition professionnelle
- contact avec un tuberculeux bacillifère
- antécédent personnel de tuberculose.
En France, l’incidence de la maladie, en diminution jusqu’en 1997, est depuis stable à 10 nouveaux
cas pour 100 000 habitants/an.
Cependant, malgré une apparente stabilité, la situation se dégrade:
- parmi les sujets nés à l’étranger, l’incidence n’a jamais été aussi élevée (elle est 13 fois
supérieure au reste de la population et augmente de 8% chaque année depuis 1997).
- parmi les sujets de nationalité française, l’incidence ne diminue plus autant que les années
précédentes.
- les formes de tuberculose multi résistantes augmentent (1,4% des cas) : ceci impose de
rechercher systématiquement des facteurs de risque de multi résistance, de s’assurer d’une
prescription adaptée et de la bonne observance thérapeutique.
Traitement
Le traitement d’une tuberculose pulmonaire commune, sans suspicion de résistance, reste une
quadrithérapie (rifampicine, isoniazide, ethambutol, pyrazinamide) pendant 2 mois puis une
bithérapie (rifampicine, isoniazide) pendant 4 mois.
Rappelons l’importance d’adresser lors du diagnostic un formulaire de Déclaration Obligatoire à
la DDASS.
Les recommandations de vaccination par le BCG ont récemment été modifiées. En France, le
BCG reste obligatoire chez l’enfant à l’entrée en collectivité (mais il est recommandé dès le
premier mois de vie chez les enfants vivant dans des milieux à risque de tuberculose), en
l’absence de vaccination antérieure chez les jeunes fréquentant les établissements du premier et
du second degré ainsi que chez les adultes exposés. La vaccination se fait par voie intradermique,
la forme multipuncture ne sera bientôt plus commercialisée.
La revaccination par le BCG n’est plus indiquée depuis 2004. Par conséquent, les tests
tuberculiniques systématiques post-BCG ont été supprimés.
Un allègement de la politique vaccinale est en discussion, il pourrait s’agir de limiter la vaccination
par le BCG aux enfants les plus à risque.

Actualités en pathologie infectieuse Forum Rangueil 2005
La syphilis en France dans les années 2000
M. ALVAREZ
Service des Maladies Infectieuses et Tropicales – Hôpital Purpan
L’épidémiologie des infections sexuellement transmissibles (IST) a beaucoup évolué ces
dernières années en France avec la résurgence de pathologies jusqu’alors peu fréquentes.
Ainsi, la syphilis ayant quasiment disparu dans les années 1990, sa déclaration n’était plus
obligatoire depuis juillet 2000. Mais l’apparition de cas groupés de syphilis précoce dans un
dispensaire anti-vénérien à Paris en novembre 2000 a conduit l’Institut de Veille Sanitaire à
mener une investigation épidémiologique dans certains centres parisiens. Les résultats de cette
enquête ont effectivement confirmé la recrudescence de la syphilis et un système de
surveillance sentinelle a été mis en place en fin 2000. La surveillance de la syphilis en France
repose actuellement sur un réseau de cliniciens volontaires. Cette surveillance clinique est
complétée par celle des ventes en pharmacie de boîtes d’Extencilline* 2,4 MUI qui donne une
indication sur l’évolution des syphilis prises en charge par les médecins de ville.
Depuis 2000, le nombre de cas déclarés par ce système de surveillance sentinelle a augmenté
d’abord à Paris puis dans d’autres villes françaises : 1 089 cas de syphilis déclarées de 2000 à
2003 dont la majorité (72%) dans des sites situés en Ile-de-France. Les cas de syphilis
concernent majoritairement des hommes (96%), d’âge moyen 36,5 ans. La proportion
d’homosexuels ou bisexuels est stable supérieure à 81%. La proportion globale des patients
atteints de syphilis et co-infectés par le VIH est de 48,6%.
Cette recrudescence survient dans un contexte de pratiques sexuelles à risque observées
surtout chez les homosexuels en France depuis 2000 à travers les enquêtes comportementales.
La fellation non protégée est souvent à l’origine de la contamination en France comme en Grande-
Bretagne et aux Etats-Unis.
La syphilis est une maladie infectieuse sexuellement transmissible et contagieuse due à
Treponema pallidum
, dont la période d’incubation varie de 10 à 90 jours (en moyenne 3 semaines).
On distingue actuellement la syphilis récente regroupant la syphilis primo-secondaire et la
syphilis latente de moins d’un an et la syphilis tardive regroupant la syphilis latente de plus d’un
an et la syphilis tertiaire.
La syphilis primaire correspond au chancre syphilitique : érosion indurée, régulière et indolore
avec adénopathie satellite. Le diagnostic repose sur la mise en évidence de tréponèmes au
microscope à fond noir sur le frottis obtenu après raclage de l’ulcération. Au stade précoce de
l’évolution du chancre, les tests sérologiques sont le plus souvent négatifs. Le traitement de la
syphilis primaire consiste en l’injection unique de 2,4 MUI d’Extencilline*.
La phase secondaire est la phase septicémique de l’infection avec classiquement une première
floraison correspondant à la roséole syphilitique et une deuxième floraison correspondant aux
syphilides papuleuses. Cette phase survient en moyenne trois mois après le rapport contaminant.
A ce stade de l’infection des manifestations systémiques peuvent être notées : fièvre, céphalées,
arthralgies, syndrome méningé, polyadénopathies, hépatomégalie s’accompagnant d’une hépatite
biologique cytolytique. Le diagnostic positif repose sur lles tests tréponémiques qui sont toujours
positifs à ce stade avec des titres élevés du VDRL. Le traitement de la syphilis secondaire (<1 an)
est identique à celui de la syphilis primaire

Actualités en pathologie infectieuse Forum Rangueil 2005
Dans la syphilis latente précoce et tardive il n’y a pas de manifestations cliniques et seuls les
tests sérologiques permettent d’établir le diagnostic positif. Selon le caractère précoce ou
tardif il sera réalisé une ou trois injections à une semaine d’intervalle d’Extencilline* à 2,4 MUI.
La syphilis tertiaire a pratiquement disparu dans les pays industrialisé en dehors du contexte
d’infection par le VIH. Les manifestations cliniques de la syphilis tertiaires sont dominées
par les manifestations cutanées (gommes, ulcérations chroniques), les manifestations
neurologiques (tabès, artérite, micro-anévrysme) et les manifestations cardio-vasculaires
(aortite syphilique, anévrysme).
Les meilleurs arguments biologiques pour porter le diagnostic de neuro-syphilis restent la notion
d’une hypercellularité du LCR, d’une hyperprotéinorachie et d’un VDRL positif dans le LCR. Le
traitement de ces formes cliniques repose sur la pénicilline G 3 à 4 MUI toutes les 4 heures
pendant 10 à 14 jours. La place de la ceftriaxone dans cette indication reste à confirmer.
Chez les patients VIH certaines manifestations cliniques inhabituelles ont été rapportées :
chancres multiples, évolution plus rapide vers la neuro-syphilis, manifestations inhabituelles de
neuro-syphilis avec la possibilité d’encéphalite, atteinte ophtalmique avec uvéite.
C’est ainsi que certains auteurs préconisent l’analyse systématique du LCR chez les sujets
infectés par le VIH et présentant une syphilis primo-secondaire. Quelque soit la forme clinique le
traitement ne présente cependant pas de particularité chez ces patients.
En conclusion, des dépistages plus fréquents paraissent important à réaliser notamment dans la
population VIH et des politiques de prévention des IST, facteur de risque supplémentaire de
dissémination de l’infection à VIH sont plus que jamais nécessaires.
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
1
/
13
100%