d1-ue4-vandroux-rappels-et-complements-sur-les

1
UE4 : Rein et Voie Urinaire
Dr Vandroux
Date : 30/09/2016 Plage Horaire : 16h15-18h15
Promo : DCEM1 Enseignant : Dr Vandroux
Ronéistes :
GALAOR Alexandre
LEVASSEUR Benjamin
Rappels et compléments sur les compartiments de l’organisme
I. Compartiments hydriques de l’organisme
A) Compartiments extracellulaires:
B) Compartiment intracellulaire
C) Rappel sur l’activité osmotique
a) Osmolalité versus tonicité
b) Osmolalité plasmatique
c) Calcul de la tonicité plasmatique
d) Interprétation du trou osmotique
e) Capital sodé et osmolalité
II. Troubles de l’équilibre hydrosodé: rappels
A) Troubles du métabolisme de l’eau et du sodium
B) Sémiologie des troubles de l’équilibre hydrique
C) Hémoconcentration
D) Troubles de l’équilibre hydro-sodé
III. Syndromes hypertoniques et hypotoniques
A) Hypernatrémies
B) Evaluation du volume extracellulaire
C) Orientation diagnostique dans l’hypernatrémie
D) Prise en charge de l’hypernatrémie
E) Hypernatrémie par pertes liquidiennes
F) Association Association hypovolémie/hypertonie
G) Principes thérapeutiques dans l’hypernatrémie hypovolémique
H) Le déficit en eau libre
I) Volume de perfusion

2
IV. Le diabète insipide
A) L’antidiurétique hormone (ADH)
B) Mécanisme du diabète insipide
C) Explorations de la selle
D) Diagnostic du diabète insipide
E) Traitement du diabète insipide
F) Syndrome hyperglycémique non cétosique
G) Facteur de correction lié au glucose
H) Sémiologie clinique
I) Hyperosmolarité hyperglycémique et Insuffisance rénale
J) Principes thérapeutiques dans l’hyperosmolarité hyperglycémique
K) Hypernatrémie hypervolémique
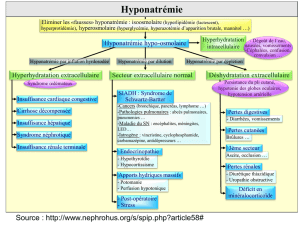
V. Hyponatrémie (important pour l’ECN)
A) Les fausses hyponatrémies
B) Facteurs de correction de la natrémie
C) Rappels sur l’hyponatrémie
a) Hyponatrémie de déplétion
b) Hyponatrémie isovolémique
c) Hyponatrémie hypervolémique
D) Conséquences des hyponatrémies
E) Myélinolyse centro-pontine
F) Correction de l’hyponatrémie
a) Hyponatrémie symptomatique
b) Hyponatrémie chronique
G) Traitement de l’hyponatrémie

3
I. COMPARTIMENTS HYDRIQUES DE L’ORGANISME
L’eau est le constituant essentiel des organismes vivants. Certains animaux aquatiques en contiennent 90 à
95% de leur poids corporel. Chez les mammifères, l’eau correspond à 65-70% du poids corporel, Chez
l’homme, l’eau se répartit entre :
- Eau extracellulaire : 20 à 22% du poids corporel, réparti entre liquides interstitiels (15%-17%) et plasma
(5%)
-Eau intracellulaire : 45 à 50% du poids corporel La teneur en eau varie selon le type de tissu.
Eau totale : elle représente 60% du poids corporel chez l’humain mais dépend du tissu adipeux : sexe, âge,
obésité.
Formule de Watson
Eau totale = 0,1074xtaille(cm) + 0,3362xpoids(kg) 0,09516xâge(ans) + 2,447 pour l’homme
0,09516xâge(ans) + 2,447 pour l’homme
Eau totale = 0,1069xtaille(cm) + 0,2466xpoids(kg) – 2,097 pour la femme
- L’eau cellulaire représentant 60% de l’eau totale, le milieu intracellulaire, bien qu’anatomiquement
compartimenté en cellules, peut être considéré comme un seul compartiment liquidien dans l’hypothèse
que la composition intracellulaire est quasi-identique quelque soit le type de cellule. Importante
approximation car en réalité il y a autant de sous compartiments que de variétés cellulaires
- Eau extracellulaire: elle représente 40% de l’eau totale avec 2 sous compartiments : le secteur
plasmatique (12% de l’eau totale) intra vasculaire dans lequel baignent les cellules sanguines et le
secteur interstitiel (28% de l’eau totale) dans lequel baignent toutes les autres cellules. La membrane
capillaire ne laisse pas passer les protéines.
A) Compartiments extracellulaires:
•Le mouvement liquidien entre plasma et liquide interstitiel est gouverné par les forces de Starling et
l’échange d’eau entre liquide interstitiel et liquide intracellulaire par les forces osmotiques •Ces deux
secteurs sont séparés par la paroi endothéliale des capillaires. Parmi les vaisseaux, seuls les capillaires
permettent les échanges entre compartiments liquidiens : la paroi des artères et des veines est en effet
imperméable à l'eau et aux solutés.
•La membrane capillaire (paroi endothéliale), qui sépare compartiments interstitiel et intravasculaire, est très
perméable à l’eau et aux substances dissoutes (glucose, sodium…), mais reste très peu perméable aux
protéines et aux substances colloïdales.
Il faut imaginer le secteur interstitiel comme la somme de 2 compartiments:
o une matrice de mucopolysaccharides créant un gel d' où seraient exclues les protéines plasmatiques,
ayant une pression oncotique propre et pouvant atteindre 40 % du secteur interstitielle. Cette phase gel
va se comporter comme une éponge dont le volume d’eau peut varier pour assurer une certaine
homéostasie mais qui peut être dépasser dans certaines circonstances.
o un espace de fluide interstitiel contenant des protéines issues du plasma (pour l’albumine 20 g/l) Les
substances présentent dans l' interstitium, y compris les protéines sont en parties drainées par les système
lymphatique.
B) Compartiment intracellulaire
Le principal réservoir d’eau est le milieu intracellulaire. La membrane cellulaire est, en dehors de
canaux spécifiques, totalement imperméable aux ions.
Le principal ion intracellulaire est le potassium

4
C) Rappel sur l’activité osmotique
•L’activité osmotique d’un soluté est la pression osmotique qu’il exerce dissous dans un solvant et séparé
d’un autre milieu par une membrane semi-perméable.
•L’activité osmotique d’un milieu organique est la somme des activités osmotiques qu’exercent chaque
soluté de ce liquide. somme des activités osmotiques qu’exercent chaque soluté de ce liquide.
•Ex: sérum physiologique : 0,9% NaCl = 154 mEq Na + 154 mEq Cl = 308 mosm/L.
Des sels comme le NaCl qui se dissocient totalement dans l’eau donnent une osmolalité égale au double de
la concentration de chaque électrolyte
a) Osmolalité versus tonicité
•La tonicité est l’osmolalité effective qui correspond à la différence d’activité osmotique entre deux
compartiments liquidiens. Cette différence crée un mouvement d’eau (et de volume) d’un compartiment à
l’autre.
•Si le soluté traverse librement la membrane, il
•Si le soluté traverse librement la membrane, il s’équilibre totalement entre les deux compartiments et
augmente l’osmolalité des deux compartiments sans changer la tonicité.
•Par exemple, l’urée et les alcools (éthanol, méthanol, éthylène-glycol) entraînent une hyperosmolalité sans
hypertonicité. (A l’exception de variations brutales de concentration comme lors d’une dialyse)
b) Osmolalité plasmatique
•Osmolalité plasmatique mesurée: la cryoscopie mesure l’abaissement du point de congélation d’un
échantillon de plasma permettant de connaître son osmolarité
•Osmolalité plasmatique calculée: c’est la somme des concentrations plasmatiques de sodium, de chlore, de
glucose et d’urée, principaux solutés du plasma
Osm pl calculée = 2 x [Na] + [glucose] + [urée] = 2x140 + 5 + 5 = 290 mosmol/kg d’eau
•Trou osmotique: c’est la différence entre l’osmolalité mesurée et calculée. Elle correspond aux solutés
osmotiquement actif non intégrés dans le calcul de l’osmolalité plasmatique calculée.
c) Calcul de la tonicité plasmatique
On élimine l’urée de l’équation de l’osmolalité plasmatique car il faut considérer qu’elle franchit librement
les membranes cellulaires et qu’elle ne crée point de gradient osmotique entre compartiments liquidiens intra
et entre compartiments liquidiens intra et extracellulaire.
Tonicité plasmatique = 2x[Na] + glycémie = 2x140+5 = 285 mosm/kg d’eau
d) Interprétation du trou osmotique
Le trou osmotique est normalement égal ou inférieur à 10 mEq/l. Il correspond aux osmolalités du calcium,
du magnésium, des protéines…
•Si le trou osmotique est élevé et l’osmolalité plasmatique calculé basse:diminution de la phase plasmatique
calculé basse:diminution de la phase acqueuse du plasma par hyperprotidémie ou hyperlipidémie.
•Si le trou osmotique est élevé et l’osmolalité calculée normale:présence de molécules osmotiquement
actives: mannitol, éthanol, méthanol, éthylène-glycol… Le trou osmotique est élevé dans l’insuffisance
rénale chronique mais normal dans l’insuffisance rénale aiguë.

5
e) Capital sodé et osmolalité
Le volume des espaces extracellulaires dépend du capital sodé. Chaque mmole de Na est liée à 7,15 ml
d’eau, assurant une concentration extracellulaire de Na de 140 mmol/l en moyenne. En contrôlant le capital
sodé, le rein contrôle le volume des espaces extracellulaire. Le volume des espaces intracellulaires dépend
de l’osmolalité extracellulaire. Une augmentation ou une diminution de l’osmolalité plasmatique entraine
respectivement une sortie d’eau ou une entrée d’eau dans la cellule dont la finalité est de rétablir l’iso-
osmolalité entre les deux secteurs.
Le Na est le cation principal (la principale substance osmotiquement active des liquides extracellulaire),
l’osmolalité extra-cellulaire dépend du rapport capital sodé/capital hydrique. Toute variation du capital sodé
s’accompagne d’une variation dans le même sens du volume extracellulaire, mais :
•Si les variations Na et eau sont proportionnelles, l’osmolalité extracellulaire reste constante, le volume
intra-cellulaire ne sera pas modifié.
•Si ces variations sont non proportionnelles, le volume intra-cellulaire diminue (deshydratation intra-
cellulaire) ou augmente (hyperhydratation intra-cellulaire).
II. Troubles de l’équilibre hydrosodé: rappels
A) Troubles du métabolisme de l’eau et du sodium
La natrémie dépend du rapport entres sodium total et eau total de l’organisme et détermine les échanges
d’eau entre liquide interstitiel et cellule. Les volumes des différents compartiments peuvent varier facilement
permettant des échanges d’eau
Les volumes des différents compartiments peuvent varier facilement permettant des échanges d’eau sans
variation appréciable de la pression hydrostatique.
La déshydratation est une diminution du capital aqueux de l’organisme. Ce déficit peut être global ou partiel.
Déficit plasmatique → hypovolémie plasmatique
Déficit interstitiel → déshydratation interstitielle
Déficit intracellulaire → déshydratation intracellulaire
L’ hyperhydratation correspond à une augmentation du capital aqueux et peut être total ou partiel; on parlera
d’ hypervolémie plasmatique, d’ hyperhydratation interstitielle ou intracellulaire. Elle se traduit par une prise
de poids.
B) Sémiologie des troubles de l’équilibre hydrique
Hyperhydratation :
Cellulaire: Dégout de l’eau, vomissements, troubles de conscience
Extracellulaire: Interstitiel: œdème Plasmatique: HTA
Deshydratation :
Cellulaire: Soif, Sécheresse des muqueuses
Extracellulaire Interstitielle: plis Cutanés Plasmatique: hypotension
 6
6
 7
7
 8
8
 9
9
 10
10
 11
11
 12
12
 13
13
 14
14
 15
15
 16
16
 17
17
1
/
17
100%