Varicelle - Magny-les

Varicelle
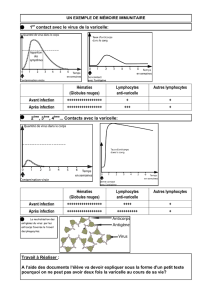
La varicelle classique sous sa forme de maladie infantile éruptive fréquente, en milieu tempéré,
touche plus tardivement l'adulte en milieu tropical où elle est tout aussi caractérisée par sa très
grande contagiosité, exposant ainsi femme enceinte et fœtus. Elle traduit la primo-infection
par le virus varicelle-zona ou VZV. Ce n’est qu'en milieu tempéré et sans doute urbain, loin de
l'équateur, sauf vaccination, qu'elle survient spontanément dans plus de 90 % des cas chez
l'enfant entre 1 et 15 ans. Sa période d’incubation est de 14 jours en moyenne (de 10 à 21
jours).
Généralement bénigne chez l'enfant bien portant, elle peut être redoutable et mortelle chez
l'adulte non immunisé, l'immunodéprimé, la femme enceinte et le nouveau-né.
Cause :
Le virus de la varicelle-zona, comme son nom l'indique, est à l'origine de la varicelle et du
zona. La première infestation entraîne le tableau de la varicelle puis le virus se réfugie dans les
ganglions nerveux sensitifs où il peut rester latent durant des décennies. Sa réactivation
secondaire est responsable du zona.
Le virus est présent dans le nez et la gorge avant l'éruption et dans les vésicules au cours de
cette dernière. La contagiosité débute entre un et deux jours avant l'éruption et se poursuit
pendant la phase d'apparition de l'éruption.
Épidémiologie :
Dans les pays tempérés, plus de 90 % des adultes ont eu la varicelle durant l'enfance ou
l'adolescence (le plus souvent entre 1 et 9 ans). La maladie se déclare souvent plus tard dans les

pays tropicaux. L'incidence est plus élevée en hiver et au printemps. Le malade est contagieux
pendant une période allant de 1 à 5 jours avant l'apparition des boutons jusqu'à l'assèchement
des boutons soit une période allant de 5 à 7 jours après l’éruption.
Symptômes :
Le malaise général et la fièvre peu élevée (environ 38 °C) peuvent apparaître quelques heures
avant l’éruption cutanée. Cette éruption cutanée inclut : petites macules (rosées sur les peaux
blanches) apparaissent initialement. Elles vont vite se recouvrir de vésicules en gouttes de
rosée, qui dans les trois jours vont se dessécher et former une croûte. Il peut rester des lésions
hypo pigmentées transitoires, ou des cicatrices. Généralement, ces lésions apparaissent en
premier sur le cuir chevelu, puis sur le thorax et les muqueuses, ensuite sur les membres, avec
respect des régions palmo-plantaires, et enfin au visage. Les différentes séries de lésions
décalées dans le temps font que coexistent les différents types de lésions sur tout le corps.
L'importance de l'éruption est très variable d'un individu à l'autre.
Les autres symptômes peuvent inclure : difficulté à s’alimenter en raison des vésicules qui se
forment parfois dans la bouche, fortes démangeaisons (prurit) et toux importante dans certains
cas. Des symptômes similaires à ceux de la grippe peuvent s'y associer : céphalées, douleur
abdominale et sensation générale de fatigue et parfois même une conjonctivite.
Diagnostic :
La recherche d'anticorps contre la varicelle (sérologie) peut être faite mais il existe quelques
réactions croisées avec les anticorps dirigés contre les autres herpès virus. Cette recherche peut
être utile afin de cibler les personnes à vacciner (absence d'anticorps).
Évolution naturelle
Guérison en 7 à 16 jours pour adultes et enfants.
Rares cas graves chez les immunodéprimés, chez les nouveau-nés, chez les femmes
enceintes et parfois chez l'adulte sain mais n'ayant pas fait la maladie pendant l'enfance.

Généralement l'immunité est définitive mais il est possible, quoique rarissime, d'observer
une deuxième varicelle chez un sujet immunodéprimé ou chez les enfants l'ayant fait une
première fois avant 2 ans, quand le système immunitaire est moins réactif et ne
développe pas suffisamment d'anticorps efficaces.
Le virus reste en sommeil dans les ganglions nerveux para vertébraux et peut plus tard se
trouver à l’origine d’un zona pendant une période de dépression immunitaire (maladies
infectieuses, vaccinations multiples, chimiothérapie, dépression).
Varicelle compliquée :
Bien que bénigne dans la très grande majorité des cas, la varicelle peut se compliquer, en
particulier chez les sujets immunodéprimés, les nourrissons, les adultes, les femmes enceintes.
Grossesse et varicelle congénitale :
Chez la femme enceinte, le risque, dans les 20 premières semaines, est de contaminer le fœtus
qui peut développer une varicelle congénitale. Après la 20e semaine, si l'enfant est contaminé, il
est susceptible de présenter un zona dans les premières semaines ou mois de sa vie.
Chez la femme enceinte cette maladie est grave pour la femme et le fœtus si la mère n'a pas eu
la varicelle, sachant que la maladie reste souvent inapparente. Entre 97 et 99 % des femmes
sont en fait immunisées à l'âge adulte. Chez la femme enceinte, la varicelle est responsable de
dix fois plus de pneumonies : le risque de mortalité augmente parallèlement d'un facteur trois
de 11 à 35 % des cas. Chez le fœtus, la varicelle peut provoquer des malformations si la
maladie est contractée avant cinq mois. Chez le nouveau-né, une varicelle congénitale
néonatale peut survenir si sa mère a eu la varicelle quelques jours avant ou après la naissance.
Cette varicelle congénitale néonatale est très grave avec une mortalité de 20 %.
Traitement :
Chez les formes banales de l'enfance, la maladie n'est pas grave et ne relève que de la prise en
charge des symptômes : fièvre, démangeaisons. Lors de la phase éruptive, il est important
d'éviter que l’enfant se gratte (couper les ongles au ras, voire utilisation de moufles chez le petit
enfant), car cela peut provoquer des cicatrices cutanées inesthétiques définitives. Un

antihistaminique peut éventuellement être prescrit par un médecin ou un professionnel de la
santé contre les démangeaisons.
Il est également important d'éviter le contact prolongé avec l'eau (l'eau favorisant la macération
et donc le risque de surinfection), privilégier les douches aux bains. Informer l'entourage du
cas. Donner à boire en abondance. Éviter le contact avec des immunodéprimés, des femmes
enceintes et adultes n’ayant pas été infectés lors de leur enfance, et des personnes âgées ayant
au contraire été infectées par le passé (risque de zona).
Ne pas utiliser de crèmes, gels, talc, pommades, qui augmentent le risque de surinfection par
macération. Dans les formes graves, un traitement antiviral est prescrit : l'aciclovir est
régulièrement efficace, avec des résistances exceptionnelles.
Soulager les démangeaisons :
La température de la pièce doit être maintenue autour de 20 C car la chaleur augmente les
démangeaisons.
Les douches ou les bains très chauds ainsi que l'exposition au soleil sont à éviter. Le
soleil lui-même n'affecte pas les lésions, mais la chaleur est incommodante.
Durant les deux premiers jours, pour soulager l'enfant, médecins et pharmaciens
recommandent également des bains tièdes additionnés de farine d'avoine ou de
bicarbonate de sodium (45 à 60 ml dans un bain pour un nourrisson) toutes les 3 ou 4
heures (15 à 20 minutes à la fois). Les bains peuvent être quotidiens par la suite. Il faut
essuyer l'enfant en tapotant et non en frottant avec la serviette. Des compresses mouillées
appliquées sur les lésions peuvent aussi soulager les démangeaisons. Matin et soir, tous
les boutons doivent être désinfectés avec une solution antiseptique. Des vêtements de
coton légers sont très appropriés dans ce type de pathologie.
Pour éviter les surinfections des vésicules, il faut renforcer les mesures d'hygiène et
garder les ongles de l'enfant courts et propres. Dans la mesure du possible, il faut essayer
d'éviter que l'enfant gratte ses lésions. Les lésions grattées peuvent en effet laisser des
cicatrices.
Le lavage fréquent des mains avec un savon antibactérien peut aussi réduire le risque
d'infection des vésicules.

Vaccination :
Elle se fait en une injection unique chez l'enfant de moins de 12 ans, et en deux injections
espacées d'un à deux mois, chez l'enfant plus âgé. Elle peut être faite de manière isolée, ou
groupée (vaccination anti-varicelle, rubéole, oreillons et rougeole).
L'efficacité fait débat : de 56 % à 90 % selon certains, et en cas de varicelle, cette dernière serait
sensiblement moins grave. De même, une vaccination faite précocement après un contact avec
une personne porteuse du virus peut diminuer sensiblement le risque de développer la maladie
et faire en sorte que cette dernière soit moins grave.
Il est admis que la durée de la protection vaccinale diminue avec le temps. Selon ce schéma, il
existe un report évident de la maladie, d'un âge où elle est bénigne, vers un âge où elle peut être
dangereuse.
1
/
5
100%