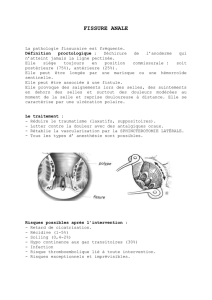
D`une rectorragie banale à un diagnostic exotique

QUEL EST VOTRE DIAGNOSTIC?
Hannah Wozniaka, Laure Aebya, Montserrat Fragab, Olivier Lamya, Nathalie Wengera
Question 1:
Figure 1: Figure 2:

QUEL EST VOTRE DIAGNOSTIC?
Question 2:
Question 3:
Question 4:
E. histolytica
Discussion

QUEL EST VOTRE DIAGNOSTIC?
Figure 3:
Figure 4:

QUEL EST VOTRE DIAGNOSTIC?
Remerciement
Disclosure statement
Références
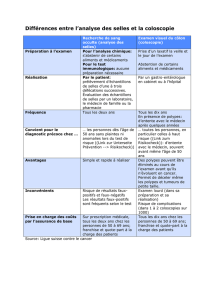
Réponses aux questions
E. histolytica
E. histolytica
E. histolytica
1
/
4
100%